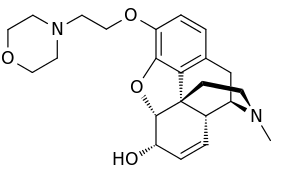
Pholcodine
 | |
 | |
| Dữ liệu lâm sàng | |
|---|---|
| Tên thương mại | Logicin and many others |
| AHFS/Drugs.com | Tên thuốc quốc tế |
| Danh mục cho thai kỳ |
|
| Nguy cơ lệ thuộc | Low |
| Dược đồ sử dụng | Oral |
| Mã ATC | |
| Tình trạng pháp lý | |
| Tình trạng pháp lý |
|
| Dữ liệu dược động học | |
| Sinh khả dụng | Maximum plasma conc. attained 4-8 hours after oral dose. |
| Liên kết protein huyết tương | 23.5% |
| Chuyển hóa dược phẩm | Hepatic |
| Chu kỳ bán rã sinh học | 32-43 hours; volume of distribution is 36-49L/kg. |
| Bài tiết | Thận |
| Các định danh | |
Tên IUPAC
| |
| Số đăng ký CAS | |
| PubChem CID | |
| DrugBank | |
| ChemSpider | |
| Định danh thành phần duy nhất | |
| KEGG | |
| ChEBI | |
| ECHA InfoCard | 100.007.367 |
| Dữ liệu hóa lý | |
| Công thức hóa học | C23H30N2O4 |
| Khối lượng phân tử | 398.55 g/mol |
| Mẫu 3D (Jmol) | |
SMILES
| |
Định danh hóa học quốc tế
| |
| (kiểm chứng) | |
Pholcodine là một loại thuốc giảm ho opioid (chống ho). Nó giúp ức chế ho không hiệu quả và cũng có tác dụng an thần nhẹ, nhưng ít hoặc không có tác dụng giảm đau. Nó còn được gọi là morpholinylethylmorphin và homocodeine.
Pholcodine được tìm thấy trong một số viên ngậm ho.[1] Tuy nhiên, ở Anh, việc chuẩn bị gần như chỉ là một giải pháp uống, thường là 5 mg/5 ml. Liều người lớn là 5-10 ml đến 3-4 lần mỗi ngày.[2] Pholcodine hiện nay phần lớn thay thế cho lincus codein phổ biến trước đây, vì nó có khả năng phụ thuộc thấp hơn nhiều.
Pholcodine không được quy định tại Hoa Kỳ, nơi nó được phân loại là ma túy loại I, loại ma túy được kiểm soát nhiều nhất, bao gồm các loại heroin, LSD và thuốc lắc.[3] Nó là một loại chất B ở Vương quốc Anh nhưng có thể được mua không cần toa tại hầu hết các hiệu thuốc ở Anh.[4][5]
Cơ chế hoạt động[sửa | sửa mã nguồn]
Pholcodine dễ dàng được hấp thu từ đường tiêu hóa và tự do vượt qua hàng rào máu não. Nó hoạt động chủ yếu trên hệ thần kinh trung ương (CNS), gây ra trầm cảm của phản xạ ho, một phần do ảnh hưởng trực tiếp đến trung tâm ho ở tủy. Nó được chuyển hóa ở gan và hành động của nó có thể kéo dài ở những người bị suy gan (tức là các vấn đề về gan). Do đó, việc sử dụng nó được chống chỉ định ở những bệnh nhân mắc bệnh gan, trong khi đó cần thận trọng ở những bệnh nhân bị suy gan.
Chuyển hóa và bài tiết[sửa | sửa mã nguồn]
Pholcodine được chuyển hóa sinh học chậm trong cơ thể thông qua quá trình oxy hóa và liên hợp thành một loạt các chất chuyển hóa được loại bỏ chủ yếu trong nước tiểu. Với thời gian bán hủy trung bình khoảng 2,3 ngày, trạng thái ổn định ở người dùng thuốc thường xuyên sẽ không đạt được trong gần 2 tuần. Gần một nửa của một liều duy nhất cuối cùng được bài tiết dưới dạng thuốc mẹ tự do hoặc liên hợp. Chất chuyển hóa nước tiểu quan trọng nhất là morphin liên hợp, có thể được phát hiện trong vài ngày hoặc vài tuần sau liều cuối cùng. Điều này có thể kích hoạt kết quả dương tính với thuốc phiện trong chương trình thử nghiệm thuốc nước tiểu.[6][7]
Tác dụng phụ[sửa | sửa mã nguồn]
Tác dụng phụ rất hiếm và có thể bao gồm chóng mặt và rối loạn tiêu hóa như buồn nôn hoặc nôn. Tác dụng phụ như táo bón, buồn ngủ, kích thích, mất điều hòa và ức chế hô hấp đôi khi được báo cáo hoặc sau khi dùng liều lớn. Mối quan tâm an toàn chính với pholcodine xoay quanh cái chết trong quá trình gây mê toàn thân.[8]
Sốc phản vệ trong quá trình gây mê toàn thân[sửa | sửa mã nguồn]
Quản lý pholcodine gây ra sản xuất kháng thể liên quan đến tử vong trong phẫu thuật, khi các chất ức chế thần kinh cơ cần thiết (NMBA) được sử dụng để ngăn chặn sự di chuyển của bệnh nhân dưới gây mê toàn thân.[9] Những mức kháng thể này dần dần giảm xuống mức thấp vài năm sau liều pholcodine cuối cùng. Tuy nhiên, sự hiện diện của các kháng thể này gây ra nguy cơ sốc phản vệ tăng gấp 300 lần trong quá trình gây mê.[10]
Liên kết đã bị nghi ngờ khi nước láng giềng Na Uy và Thụy Điển được phát hiện có sự khác biệt gấp 10 lần tử vong do sốc phản vệ. Thụy Điển không có sản phẩm được phê duyệt có chứa pholcodine, trong khi 40% dân số ở Na Uy đã tiêu thụ sản phẩm pholcodine được phê duyệt duy nhất.[10] Na Uy đã rút pholcodine khỏi thị trường vào năm 2007 và tỷ lệ kháng thể kháng suxamethonium giảm hơn 80% trong hai năm.[11] Một cái chết tương ứng trong cái chết gây mê theo sau.[10]
Một sự khác biệt tương tự tồn tại giữa tỷ lệ sốc phản vệ NMBA ở Úc, nơi tiêu thụ pholcodine cao và Hoa Kỳ, nơi pholcodine bị cấm.[12] Ở Mỹ, tỷ lệ sốc phản vệ thấp đến mức một số bác sĩ gây mê đặt câu hỏi về sự tồn tại của các phản ứng như vậy đối với NMBA.[13] Ngược lại, các bác sĩ gây mê ở Úc đã yêu cầu cấm sử dụng pholcodine [14] do tỷ lệ sốc phản vệ cao ở nước này.[15] Tuy nhiên, Cục Quản lý Hàng hóa Trị liệu đã từ chối yêu cầu vào tháng 1 năm 2015,[16] đang chờ đánh giá thêm để theo dõi.
Ngược lại, "Báo cáo đánh giá về các sản phẩm thuốc chứa Pholcodine" của Cơ quan Dược phẩm Châu Âu năm 2012 kết luận điều này: Ủy ban đã xem xét bằng chứng về mối liên quan giữa việc sử dụng pholcodine và phát triển sốc phản vệ liên quan đến NMBA là hoàn toàn không phù hợp và do đó không hỗ trợ kết luận rằng có nguy cơ nhạy cảm chéo với NMBA và sự phát triển sau đó của sốc phản vệ trong phẫu thuật.[17]
Xem thêm[sửa | sửa mã nguồn]
Tham khảo[sửa | sửa mã nguồn]
- ^ “inovapharma.com”. Bản gốc lưu trữ ngày 3 tháng 3 năm 2016. Truy cập ngày 17 tháng 8 năm 2019.
- ^ BNF (2007). British National Formulary 54. BMJ Publishing Group Ltd., RPS Publishing, London. Page 175.
- ^ US Food and Drug Administration. (2009) "Legislation - Controlled Substances" http://www.fda.gov/RegulatoryInformation/Legislation/ucm148726.htm
- ^ "Boots Night Cough Relief"
- ^ “"Care Pholcodine Linctus"”. Bản gốc lưu trữ ngày 13 tháng 12 năm 2015. Truy cập ngày 17 tháng 8 năm 2019.
- ^ Maurer, Hans H.; Fritz, Christian F. (1990). “Toxicological detection of pholcodine and its metabolites in urine and hair using radio immunoassay, fluorescence polarisation immunoassay, enzyme immunoassay and gas chromatography-mass spectrometry”. International Journal of Legal Medicine. 104 (1): 43–6. doi:10.1007/BF01816483. PMID 11453092.
- ^ R. Baselt, Disposition of Toxic Drugs and Chemicals in Man, 8th edition, Biomedical Publications, Foster City, CA, 2008, pp. 1258-1260.
- ^ “Anaesthetists campaign for pholcodine cough medicines to become prescription-only products”. Truy cập ngày 17 tháng 9 năm 2016.
- ^ Florvaag, E.; Johansson, S.G.O. (2009). “The Pholcodine Story”. Immunology and Allergy Clinics of North America. 29 (3): 419–27. doi:10.1016/j.iac.2009.04.002. PMID 19563989.
- ^ a b c Florvaag, E.; Johansson, S. G. O. (2012). “The Pholcodine Case. Cough Medicines, IgE-Sensitization, and Anaphylaxis”. World Allergy Organization Journal. 5 (7): 73–8. doi:10.1097/WOX.0b013e318261eccc. PMC 3651177. PMID 23283141.
- ^ Florvaag, E.; Johansson, S. G. O.; Irgens, Å.; De Pater, G. H. (2011). “IgE-sensitization to the cough suppressant pholcodine and the effects of its withdrawal from the Norwegian market”. Allergy. 66 (7): 955–60. doi:10.1111/j.1398-9995.2010.02518.x. PMID 21241314.
- ^ Sadleir, P. H. M.; Clarke, R. C.; Bunning, D. L.; Platt, P. R. (2013). “Anaphylaxis to neuromuscular blocking drugs: Incidence and cross-reactivity in Western Australia from 2002 to 2011”. British Journal of Anaesthesia. 110 (6): 981–7. doi:10.1093/bja/aes506. PMID 23335568.
- ^ Levy, Jerrold H. (2004). “Anaphylactic Reactions to Neuromuscular Blocking Drugs: Are We Making the Correct Diagnosis?”. Anesthesia & Analgesia: 881–883. doi:10.1213/01.ANE.0000115146.70209.4B.
- ^ Crilly, Helen; Rose, Michael (2014). “Anaphylaxis and anaesthesia–can treating a cough kill?”. Australian Prescriber: 74.
- ^ Katelaris, Constance H.; Kurosawa, Motohiro; Moon, Hee-Bom; Borres, Magnus; Florvaag, Erik; Johansson, Stig Gunnar Olof (2014). “Pholcodine consumption and immunoglobulin E-sensitization in atopics from Australia, Korea, and Japan”. Asia Pacific Allergy. 4 (2): 86–90. doi:10.5415/apallergy.2014.4.2.86. PMC 4005347. PMID 24809013.
- ^ "Cough medicine alert over surgery ", The Age, ngày 5 tháng 1 năm 2015. http://www.theage.com.au/national/health/cough-medicine-alert-over-surgery-20150105-12i8sq.html
- ^ “Bản sao đã lưu trữ” (PDF). Bản gốc (PDF) lưu trữ ngày 16 tháng 12 năm 2017. Truy cập ngày 17 tháng 8 năm 2019.
Liên kết ngoài[sửa | sửa mã nguồn]
- Tài liệu nhập học hàng hóa trị liệu của Úc về Pholcodine Lưu trữ 2014-02-12 tại Wayback Machine (Định dạng văn bản phong phú)
- Cơ quan Dược phẩm Châu Âu, Báo cáo đánh giá về Pholcodine có chứa các sản phẩm thuốc Lưu trữ 2017-12-16 tại Wayback Machine (.pdf)
