Tăng áp lực nội sọ vô căn
| Tăng áp lực nội sọ vô căn | |
|---|---|
| Tên khác | Tăng áp lực nội sọ lành tính (BIH),[1] giả u não (PTC)[2] |
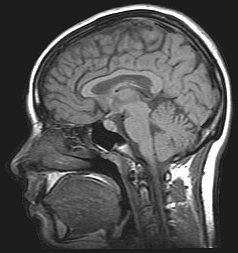 | |
| Trong chẩn đoán, chụp cộng hưởng từ não giúp chẩn đoán phân biệt với các nguyên nhân gây bệnh khác | |
| Khoa/Ngành | Khoa thần kinh |
| Triệu chứng | Đau đầu, rối loạn thị lực, ù tai theo nhịp đập[1][2] |
| Biến chứng | Mất thị lực[2] |
| Khởi phát | 20–50 tuổi[2] |
| Yếu tố nguy cơ | Ngộ độc vitamin A, thừa cân, tetracycline[1][2] |
| Phương pháp chẩn đoán | Dựa vào triệu chứng lâm sàng, chọc dịch não tủy, chẩn đoán hình ảnh não[1][2] |
| Chẩn đoán phân biệt | U não, viêm màng nhện, viêm màng não[3] |
| Điều trị | Chế độ ăn uống lành mạnh, hạn chế muối, tập thể dục, phẫu thuật[2] |
| Thuốc | Acetazolamide[2] |
| Tiên lượng | Tùy từng bệnh cảnh[2] |
| Dịch tễ | 2 trên 100,000 người trong một năm[4] |
Tăng áp lực nội sọ vô căn (viết tắt: TALNS vô căn), trước đây được gọi là tăng áp lực nội sọ nguyên phát, tăng áp lực nội sọ lành tính hay giả u não là tình trạng tăng áp lực nội sọ (áp lực xung quanh não) mà không tìm được nguyên nhân. Các triệu chứng chính là đau đầu, rối loạn thị lực, ù tai và đau vai,[1] có thể gây biến chứng mất thị lực.[2]
"Vô căn" có nghĩa là không tìm thấy nguyên nhân. Tuy vậy, thừa cân hoặc tăng cân nhanh trong thời gian ngắn,[1] sử dụng tetracycline là những yếu tố nguy cơ gây tăng áp lực nội sọ vô căn.[2] Chẩn đoán dựa vào triệu chứng lâm sàng, chọc dịch não tủy thấy áp lực cao và không thấy nguyên nhân cụ thể thể hiện trên chẩn đoán hình ảnh.[1][2]
Trong quá trình điều trị, bệnh nhân cần có một chế độ ăn uống lành mạnh, hạn chế ăn muối và tích cực tập thể dục, có thể sử dụng bổ sung thuốc acetazolamide. Một tỷ lệ nhỏ bệnh nhân cần phẫu thuật giảm áp.[2]
Mỗi năm có khoảng 2 trên 100 000 người mắc mới.[4] Tình trạng này thường ảnh hưởng nhất đến phụ nữ ở độ tuổi 20–50. Phụ nữ bị nhiều hơn nam giới khoảng 20 lần.[2] Tăng áp lực nội sọ vô căn được mô tả lần đầu tiên vào năm 1897.[1]
Triệu chứng cơ năng và triệu chứng thực thể[sửa | sửa mã nguồn]
Triệu chứng phổ biến nhất của TALNS vô căn là nhức đầu dữ dội, xảy ra ở hầu hết (92–94%) trường hợp. Đau đầu tăng lên vào buổi sáng, đau toàn bộ vùng đầu, tính chất đau đầu là đau nhói. Đau đầu có thể kèm với buồn nôn và nôn. Cơn đau đầu có thể nặng hơn nếu có những hoạt động làm tăng áp lực nội sọ, chẳng hạn như ho, hắt hơi hoặc làm nghiệm pháp Valsava. Cơn đau có thể lan xuống cổ và vai. Nhiều người bị ù tai theo mạch đập, ù tai ở một hoặc cả hai tai (64–87%).[5][6] Nhiều triệu chứng khác, chẳng hạn như dị cảm tứ chi, yếu liệt toàn thân, đau và/hoặc dị cảm ở một hoặc cả hai bên mặt, mất khứu giác và hiếm gặp hơn là thất điều (mất điều hòa vận động); nhưng các triệu chứng này không đặc hiệu cho TALNS vô căn.[5] Trẻ em có nhiều triệu chứng không đặc hiệu cho bệnh.[7]
Áp lực gia tăng dẫn đến chèn ép hoặc đứt dây thần kinh sọ cho phối cho mặt và cổ, hay gặp nhất là dây thần kinh giạng (thần kinh sọ VI). Dây thần kinh này chi phối vận động cho cơ thẳng ngoài (khi co thì kéo nhãn cầu ra ngoài). Do đó, những người bị liệt thần kinh giạng bị nhìn đôi theo chiều ngang, nhìn đôi trở nên trầm trọng hơn khi nhìn về phía bị liệt. Bệnh hiếm khi làm ảnh hưởng đến thần kinh vận nhãn (thần kinh sọ III) và thần kinh ròng rọc (thần kinh sọ IV); cả hai dây thần kinh III và IV đều có vai trò tạo chuyển động của nhãn cầu.[7][8] Đôi khi thần kinh mặt (thần kinh sọ VII) bị ảnh hưởng, kết quả là các cơ biểu cảm nét mặt ở một hoặc cả hai bên mặt bị liệt hoàn toàn hoặc một phần.[5]
Áp lực gia tăng dẫn đến phù gai thị, tức là phù đĩa thị giác, nơi thần kinh thị giác đi vào nhãn cầu. Biểu hiện này thực tế xảy ra trong tất cả các trường hợp TALNS vô căn, nhưng không phải ai cũng có triệu chứng. Những người gặp phải các triệu chứng thường thấy rằng họ bị "mất thị giác thoáng qua", các đợt mất thị lực xảy ra ở cả hai mắt nhưng không nhất thiết phải có thời gian mất thị lực giống nhau. Phù gai thị không được điều trị trong thời gian dài dẫn đến mất thị lực, ban đầu ở vùng ngoại vi và dần dần lan về trung tâm thị lực.[5][9]
Khám thần kinh thường không phát hiện bất thường. Khám mắt bằng một thiết bị nhỏ gọi là kính soi đáy mắt hoặc chi tiết hơn với chụp ảnh màu đáy mắt (fundus color photography) cho hình ảnh phù gai thị. Nếu có bất thường thần kinh sọ, khi khám mắt có thể phát hiện lác mắt (liệt dây thần kinh sọ III, IV và/hoặc VI) hoặc liệt thần kinh mặt (liệt dây thần kinh sọ V). Nếu phù gai thị đã có từ lâu dẫn đến hạn chế thị trường và giảm thị lực. Khám thị trường bằng chu vi kế (Humphrey) được khuyến nghị vì các phương thức khám thị trường khác kém chính xác hơn. Phù gai thị kéo dài dẫn đến teo thị giác, đặc trưng bởi hình ảnh đĩa thị nhợt nhạt và có giảm thị lực tiến triển.[5][9]
Nguyên nhân[sửa | sửa mã nguồn]
"Vô căn" có nghĩa là không rõ nguyên nhân. Do đó, TALNS vô căn chỉ có thể được chẩn đoán nếu không có lời giải thích nào khác cho các triệu chứng trên cơ thể bệnh nhân. Áp lực nội sọ có thể tăng lên do các loại thuốc như dẫn xuất vitamin A liều cao (ví dụ isotretinoin trị mụn trứng cá),[10] kháng sinh tetracyclin điều trị dài ngày (đối với nhiều tình trạng da) .[11] Thuốc tránh thai nội tiết, đặc biệt là thuốc tránh thai đường uống (OCP), không có mối tương quan với TALNS.[12]
Có nhiều bệnh gây tăng áp lực nội sọ (hầu hết là các bệnh hiếm gặp). Nếu tăng áp lực nội sọ có nguyên nhân gây ra thì được gọi là "tăng áp lực nội sọ thứ phát".[5] Các nguyên nhân phổ biến của tăng áp lực nội sọ thứ phát bao gồm ngưng thở khi ngủ do tắc nghẽn (rối loạn hô hấp liên quan đến giấc ngủ), lupus ban đỏ hệ thống (SLE), bệnh thận mạn tính và bệnh Behçet.[9]
Cơ chế[sửa | sửa mã nguồn]
Nguyên nhân của TALNS vô căn chưa rõ. Quy tắc Monro–Kellie phát biểu rằng áp lực nội sọ được xác định bởi nhu mô não, dịch não tủy (viết tắt là DNT) và máu bên trong xương sọ. Do đó, có ba lý thuyết giải thích tại sao áp lực có thể tăng lên trong TALNS vô căn: do tiết quá nhiều DNT, do tăng thể tích máu/nhu mô não hoặc do tắc nghẽn các tĩnh mạch dẫn máu ra khỏi não.[5]
Giả thuyết đầu tiên là tăng tiết DNT. Tuy nhiên, không có dữ liệu thử nghiệm nào hỗ trợ vai trò của giả thuyết này trong TALNS vô căn.[5]
Giả thuyết thứ hai cho rằng lưu lượng máu đến não hoặc thể tích nhu mô não tăng lên có thể dẫn đến TALNS. Ít bằng chứng ủng hộ cho cơ chế lưu lượng máu tăng. Tuy nhiên, trong các nghiên cứu chụp mạch máu cộng hưởng từ tương phản pha (phase contrast Magnetic Resonance Angiography) của Bateman và cộng sự đã định lượng lưu lượng máu não (CBF) in vivo và thấy rằng lưu lượng máu não tăng cao bất thường ở nhiều người mắc TALNS vô căn. Cả các mẫu sinh thiết và các phương pháp chẩn đoán hình ảnh não khác nhau đều cho thấy hàm lượng nước trong mô não tăng lên. Vẫn chưa rõ tại sao lại có hiện tượng này.[5]
Giả thuyết thứ ba cho rằng việc đưa máu từ tĩnh mạch về tim bị hạn chế. Nhiều người bị TALNS vô căn bị hẹp các xoang tĩnh mạch ngang.[13] Không rõ sự chít hẹp này là cơ chế bệnh sinh của bệnh hay là hiện tượng thứ phát. Có đề xuất cho rằng tồn tại một feedback sinh học dương tính, trong đó áp lực nội sọ tăng lên gây ra tình trạng hẹp tĩnh mạch trong các xoang ngang, dẫn đến tăng áp lực tĩnh mạch, làm hạt màng nhện giảm tái hấp thu DNT, hệ quả là làm tăng áp lực nội sọ.[14]
Chẩn đoán[sửa | sửa mã nguồn]

Chẩn đoán dựa vào bệnh sử và khám lâm sàng. Để xác nhận chẩn đoán và loại trừ các nguyên nhân khác, cần phải làm một số xét nghiệm và chẩn đoán hình ảnh. Có thể phải xét nghiệm hay chẩn đoán hình ảnh kỹ càng hơn nếu biểu hiện bệnh không điển hình.[8]
Cận lâm sàng[sửa | sửa mã nguồn]
Chụp cắt lớp vi tính (CT) hoặc chụp cộng hưởng từ (MRI), được sử dụng để loại trừ tổn thương dạng khối choán chỗ. Trong TALNS vô căn, chẩn đoán hình ảnh này thường cho kết quả bình thường. Có thể có hình ảnh não thất nhỏ hoặc hẹp, hình ảnh giãn não thất, hình ảnh biến dạng uốn (buckling) của bao dây thần kinh thị giác và "dấu hiệu tuyến yên rỗng" (tuyến yên "phẳng đi" do tăng áp lực) và ổ Meckel giãn rộng.[16]
Chụp tĩnh mạch đồ cộng hưởng từ (magnetic resonance venography, viết tắt là MRV) được chỉ định trong hầu hết các trường hợp để loại trừ khả năng hẹp/tắc xoang tĩnh mạch hoặc huyết khối xoang tĩnh mạch não.[5][7][8] Chụp Chụp tĩnh mạch đồ cộng hưởng từ ATECO có cản quang (auto-triggered elliptic centric-ordered magnetic resonance, viết tắt là ATECO MRV) có tỷ lệ phát hiện cao các trường hợp hẹp xoang ngang bất thường.[13] Những chỗ hẹp này có thể được xác định và đánh giá đầy đủ hơn bằng chụp tĩnh mạch não và đo áp suất não qua catheter.[14]
Chọc dịch não tủy được chỉ định để đo áp lực mở, cũng như lấy DNT để loại trừ các chẩn đoán phân biệt khác. Nếu áp lực mở tăng, có thể hút dịch nảo tủy để giảm áp lực tạm thời.[8] Tìm các tế bào bất thường, làm bilan nhiễm trùng, định lượng kháng thể, glucose và protein trong DNT để định hướng nguyên nhân. Theo định nghĩa, tất cả các chỉ số trên đều nằm trong giới hạn bình thường trong TALNS vô căn.[8] Đôi khi áp lực DNT vẫn bình thường mặc dù có nhiều triệu chứng rất gợi ý cho bệnh. Nguyên nhân là bởi áp lực DNT dao động trong ngày. Nếu vẫn nghi ngờ thì có thể cần phải thực hiện theo dõi áp lực nội sọ lâu dài hơn bằng catheter áp lực.[8]
Phân loại[sửa | sửa mã nguồn]
Năm 1937, Walter Dandy liệt kê các tiêu chuẩn chẩn đoán TALNS vô căn.[17]
| 1 | Các triệu chứng cơ năng và triệu chứng thực thể của tăng áp lực nội sọi và áp lực DNT >25 cmH2O |
| 2 | Không có dấu hiệu thần kinh khu trú, ngoại trừ liệt thần kinh vận động |
| 3 | Thành phần DNT bình thường |
| 4 | Não thất bình thường hoặc nhỏ (hình ảnh não thất hình khe) và không có khối nội sọ trên chẩn đoán hình ảnh |
Các tiêu chuẩn trên được Smith sửa đổi vào năm 1985, gọi là "tiêu chuẩn Dandy sửa đổi". Smith sử dụng phương pháp chẩn đoán hình ảnh tiên tiến hơn. Dandy đã yêu cầu chụp khí não (Pneumoencephalography) bằng X-quang, sau này Smith đã thay thế bằng chụp cắt lớp vi tính.[18] Trong một bài báo năm 2001, Digre và Corbett đã sửa đổi thêm các tiêu chuẩn của Dandy. Họ bổ sung thêm tiêu chuẩn rằng người đó phải tỉnh, tiếp xúc tốt, vì tình trạng hôn mê ngăn cản đánh giá thần kinh đầy đủ và đưa ra các tiêu chuẩn để loại trừ huyết khối xoang tĩnh mạch. Hơn nữa, họ đã thêm tiêu chuẩn rằng không tìm thấy bất cú nguyên nhân nào gây ra TALNS vô căn.[5][9][19]
| 1 | Triệu chứng tăng áp lực nội sọ (nhức đầu, buồn nôn, nôn, giảm thị giác qua hoặc phù gai thị) |
| 2 | Không có dấu hiệu thần kinh khu trú, ngoại trừ liệt dây thần kinh vận động (thần kinh giạng) |
| 3 | Bệnh nhân tỉnh, tiếp xúc tốt |
| 4 | Hình ảnh CT/MRI bình thường không có bằng chứng huyết khối |
| 5 | Áp suất mở DNT >25 cmH2O và trong DNT, thành phần sinh hóa và tế bào bình thường |
| 6 | Không có lời giải thích nguyên nhân phù hợp cho tăng áp lực nội sọ |
Trong một tổng quan năm 2002, Friedman và Jacobson đề xuất một bộ tiêu chuẩn chẩn đoán thay thế, bắt nguồn từ các tiêu chuẩn của Smith. Bộ tiêu chuẩn này yêu cầu bác sĩ chọc DNT ở tư thế bệnh nhân nằm nghiêng, vì chọc DNT khi ngồi thẳng có thể dẫn đến làm tăng áp lực nội sọ giả tạo. Friedman và Jacobson cũng không yêu cầu chụp cộng hưởng từ tĩnh mạch (MRV) cho tất cả bệnh nhân chỉ chỉ định cận lâm sàng này trong các trường hợp không điển hình.[8]
Điều trị[sửa | sửa mã nguồn]
Mục tiêu trong điều trị TALNS vô căn là ngăn ngừa giảm thị lực gây mù lòa và kiểm soát triệu chứng.[9] TALNS vô căn được điều trị chủ yếu thông qua việc giảm áp lực DNT và TALNS vô căn có thể khỏi sau điều trị ban đầu, có thể tự thuyên giảm (mặc dù vẫn có thể tái phát) hoặc có thể kéo dài mạn tính.[5][8]
Chọc dịch não tủy[sửa | sửa mã nguồn]

Bước đầu tiên trong kiểm soát triệu chứng là dẫn lưu DNT bằng cách chọc DNT (hay chọc dò tủy sống). Chọc DNT giúp vừa chẩn đoán (chẳng hạn như tìm các marker viêm trong nhiễm trùng DNT), vừa điều trị. Trong một số trường hợp, thủ thuật này là đủ để kiểm soát các triệu chứng và không cần điều trị thêm.[7][9]
Thủ thuật trên có thể làm lại nhiều lần nếu cần thiết, nhưng ở những trường hợp này thường phải điều trị bổ sung để kiểm soát các triệu chứng và duy trì thị lực. Việc chọc DNT lặp đi lặp lại khiến bệnh nhân đau đớn và làm tăng nguy cơ gây nhiễm trùng cột sống.[5][7] Đôi khi cần phải chọc DNT nhiều lần để kiểm soát áp lực nội sọ khẩn cấp nếu thị lực của bệnh nhân suy giảm nhanh chóng.[9]
Thuốc[sửa | sửa mã nguồn]
Một trong những thuốc điều trị tăng áp lực nội sọ được chứng minh bằng các nghiên cứu chất lượng cao chính là acetazolamide (Diamox), hoạt động bằng cách ức chế enzyme carbonic anhydrase (CA) và làm giảm sản xuất DNT từ 6 đến 57%. Tác dụng phụ của thuốc là làm hạ kali máu, gây yếu cơ và ngứa ran ở các ngón tay. Acetazolamide không được sử dụng trong thời kỳ mang thai, vì thuốc đã được chứng minh là gây ra những bất thường về phôi thai trong các nghiên cứu trên động vật. Ngoài ra, ở người, thuốc đã được chứng minh là gây toan chuyển hóa cũng như làm rối loạn điện giải trong máu của trẻ sơ sinh. Thuốc lợi tiểu furosemide đôi khi được chỉ định để điều trị nếu bệnh nhân không dung nạp acetazolamide, nhưng thuốc này có thể ít tác dụng lên áp lực nội sọ.[5][9]
Có thể sử dụng nhiều loại thuốc giảm đau để kiểm soát cơn đau đầu do tăng áp lực nội sọ. Ngoài các thuốc thông thường như paracetamol, thuốc chống trầm cảm amitriptyline liều thấp hoặc thuốc chống co giật topiramate đã được theo dõi trong nghiên cứu là có tác động bổ sung giúp giảm đau.[9]
Việc sử dụng glucocorticoid để làm giảm áp lực nội sọ còn đang gây tranh cãi. Corticoid có thể sử dụng trong trường hợp phù nề nặng. Nếu không có phù nề thì việc sử dụng corticoid không được khuyến khích.[5]
Đặt stent xoang tĩnh mạch[sửa | sửa mã nguồn]
Hẹp xoang tĩnh mạch dẫn đến tăng áp lực tĩnh mạch đóng một vai trò quan trọng liên quan đến tăng áp lực nội sọ. Đặt stent xoang ngang có thể giải quyết tăng áp lực tĩnh mạch, dẫn đến cải thiện tái hấp thu DNT, giảm áp lực nội sọ, điều trị phù nề và các triệu chứng khác của TALNS vô căn.[14]
Trong một nghiên cứu đặt stent xoang ngang (TTS) trên 52 bệnh nhân TALNS vô căn được điều trị từ năm 2001 và theo dõi từ 2 tháng đến 9 năm, có 49 bệnh nhân đã được chữa khỏi tất cả các triệu chứng của bệnh. Tất cả các thủ thuật đặt stent được thực hiện dưới gây mê toàn thân vì việc sử dụng catheter để dẫn hướng trong quá trình đặt stent có thể làm bệnh nhân vô cùng đau đớn. Tất cả các bệnh nhân đều được chỉ định phác đồ kép chống kết tập tiểu cầu (dual antiplatelet therapy, DAPT) trước khi làm thủ thuật, bao gồm aspirin (150 mg/ngày) và clopidogrel (75 mg/ngày), trong một tuần trước khi đặt stent. Sau khi đặt stent, bệnh nhân được theo dõi qua đêm trong phòng chăm sóc đặc biệt trước khi xuất viện, sau đó dùng clopidogrel trong ít nhất 3 tháng và aspirin trong ít nhất 1 năm.[14]
Trong một phân tích hệ thống của 19 nghiên cứu với 207 ca bệnh được đặt stent xoang ngang, có 87% ca có cải thiện triệu chứng tổng thể và 90% ca điều trị khỏi phù gai thị. Biến chứng nặng chỉ xảy ra ở 3/207 người (1,4%).[20] Trong nghiên cứu 52 ca TALNS đã được đề cập ở trên, tỷ lệ tái phát sau một lần đặt stent là 11% (6 trên 52 ca), cần phải đặt thêm stent.[14]
Phẫu thuật[sửa | sửa mã nguồn]
Có hai phương pháp phẫu thuật chính để điều trị TALNS vô căn: giảm áp và mở cửa sổ bao thần kinh thị giác (một số tài liệu còn gọi là phẫu thuật thẩm thấu ống thần kinh thị giác,[21] phẫu thuật giảm áp thần kinh thị giác,[22] viết tắt là ONSF) và tạo shunt não. Phẫu thuật thường chỉ được thực hiện nếu điều trị nội khoa không thành công hoặc không đáp ứng.[7][9] Lựa chọn hai phương pháp này phụ thuộc vào các vấn đề gây ra bởi TALNS vô căn. Không có phương pháp nào là hoàn hảo: cả hai đều có thể gây ra các biến chứng đáng kể và có thể thất bại trong việc kiểm soát các triệu chứng. Không có thử nghiệm ngẫu nhiên có đối chứng nào quyết định phương pháp nào là tốt nhất.[9]
Phẫu thuật mở cửa sổ bao thần kinh thị giác (ONSF) là phương pháp phẫu thuật mà phẫu thuật viên rạch một đường ở lớp mô liên kết của thần kinh thị giác ở phần phía sau mắt. Không rõ tại sao thao tác này giúp bảo vệ mắt tránh bị tăng áp lực, có thể do DNT di chuyển vào ổ mắt hoặc tạo ra một vùng mô sẹo làm giảm áp suất.[9] Ít tác động làm giảm áp lực nội sọ. Hơn nữa, phương pháp này có thể dẫn đến các biến chứng như mù lòa gặp ở 1–2% ca.[5] Do đó, phương pháp này được khuyến nghị chủ yếu ở những người có triệu chứng đau đầu nhẹ nhưng phù gai thị nặng, có nguy cơ cao mù lòa, hoặc ở những người đã trải qua điều trị không thành công bằng phương pháp tạo shunt não hoặc có chống chỉ định phẫu thuật tạo shunt não.[9]
Phẫu thuật tạo shunt não được các bác sĩ phẫu thuật thần kinh thực hiện. Các phẫu thuật viên tạo ra một shunt (tạm dịch là chuyển lưu,[23] dẫn lưu[24]), là một đường dẫn giúp DNT dẫn lưu vào một khoang trong cơ thể. Phương pháp hay sử dụng thường là tạo shunt thắt lưng–phúc mạc, nối khoang dưới nhện ở cột sống thắt lưng với ổ phúc mạc.[25] Một van áp suất được sử dụng giúp tránh thoát dịch quá mức khi bệnh nhân đứng thẳng. Shunt thắt lưng–phúc mạc có hiệu quả trong khoảng một nửa trường hợp; những trường hợp còn lại phải phẫu thuật chỉnh lại shunt do bị tắc (thường là nhiều hơn một lần). Nếu shunt thắt lưng–phúc mạc cần chỉnh lại nhiều lần, có thể xem xét tạo shunt não thất–tâm nhĩ hoặc shunt não thất–phúc mạc. Các shunt này nối từ một trong hai não thất bên, thường là bằng phẫu thuật định vị lập thể (stereotactic surgery), với tâm nhĩ phải của tim hoặc nối với khoang phúc mạc.[5][9] Do tạo shunt não thất ít cần phải chỉnh lại hơn so với shunt thắt lưng, có thể phương pháp tạo shunt não thất này sẽ trở thành phương pháp tạo shunt đầu tay.[5]
Ở những người béo phì, phẫu thuật giảm cân (và đặc biệt là phẫu thuật bắc cầu dạ dày giảm cân) có thể giúp giải quyết tình trạng bệnh trên 95%.[5]
Tiên lượng[sửa | sửa mã nguồn]
Hiện tại chưa rõ tỷ lệ bệnh nhân mắc TALNS vô căn tự thuyên giảm và tỷ lệ bệnh nhân phát triển thành bệnh mạn tính.[9]
TALNS vô căn thường không ảnh hưởng đến tuổi thọ. Các biến chứng chính của TALNS vô căn phát sinh từ triệu chứng phù gai thị không được điều trị hoặc kháng trị. Trong nhiều nghiên cứu loạt ca bệnh cho thấy nguy cơ lâu dài về thị lực của một người TALNS vô căn được báo cáo là nằm trong khoảng từ 10 đến 25%.[5][9]
Dịch tễ học[sửa | sửa mã nguồn]

Trung bình mỗi năm có khoảng 2 trên 100 000 người mắc mới,[4] và có thể ở trẻ em và người lớn. Độ tuổi trung bình lúc chẩn đoán bệnh là 30. TALNS vô căn xảy ra chủ yếu ở phụ nữ, đặc biệt là ở độ tuổi từ 20 đến 45, nhóm người này bị có tần suất mắc cao gấp 4 đến 8 lần so với nam giới. Thừa cân và béo phì làm tăng nguy cơ mắc TALNS vô căn: những phụ nữ có cân nặng nặng hơn 10% khối lượng cơ thể lý tưởng có nguy cơ mắc TALNS vô căn cao gấp 13 lần và con số này sẽ là 19 lần ở những phụ nữ có cân nặng nặng hơn 20% khối lượng cơ thể lý tưởng. Ở nam giới cũng có mối tương quan trên, nhưng nguy cơ chỉ gấp 5 lần ở những người trên 20% so với trọng lượng cơ thể lý tưởng.[5]
Mặc dù có một số báo cáo về TALNS vô căn trong gia đình, hiện tại không thấy nguyên nhân di truyền nào có liên quan TALNS vô căn. Mọi người thuộc mọi sắc tộc có thể bị TALNS vô căn.[5] Không có sự khác biệt về tỷ lệ mắc bệnh giữa trẻ trai và trẻ gái.[7]
Từ cơ sở dữ liệu các bệnh nhân nhập viện tại Hoa Kỳ, nhu cầu can thiệp phẫu thuật thần kinh điều trị TALNS vô căn đã tăng lên rõ rệt trong khoảng thời gian từ 1988 đến 2002. Có thể một phần là do tỷ lệ béo phì ngày càng gia tăng.[26] Sự gia tăng này cũng có thể được giải thích một phần là do phương pháp tạo shunt ngày càng ưa chuộng hơn phương pháp phẫu thuật mở cửa sổ bao thần kinh thị giác.[9]
Lịch sử[sửa | sửa mã nguồn]
Bác sĩ người Đức Heinrich Quincke là người đầu tiên mô tả bệnh này vào năm 1893 dưới tên viêm màng não huyết thanh (serous meningitis)[27] Năm 1904, Bác sĩ người Đức Max Nonne đề xuất thuật ngữ "giả u não" (pseudotumor cerebri).[28] Nhiều trường hợp khác cũng được ghi chép trong y văn, nhưng tăng áp lực nội sọ lại là hậu quả của các bệnh khác.[29] Ví dụ, tràn dịch não viêm tai (otitic hydrocephalus) do nhà thần kinh học Luân Đôn, Sir Charles Symonds báo cáo có thể là biến chứng của huyết khối xoang tĩnh mạch do viêm tai giữa.[29][30] Năm 1937, bác sĩ giải phẫu thần kinh Walter Dandy tại thành phố Baltimore, Hoa Kỳ đề xuất các tiêu chuẩn chẩn đoán cho TALNS vô căn. Để điều trị bệnh, Dandy đề xuất phương pháp phẫu thuật giảm áp dưới thái dương.[17][29]
Thuật ngữ "lành tính" (benign) và "giả u" (pseudotumor) xuất phát từ thực tế là tăng áp lực nội sọ thường liên quan đến u não. Do đó, những bệnh nhân không tìm thấy khối u trong não thì được chẩn đoán là "giả u não" (một căn bệnh "bắt chước" các triệu chứng của u não). Năm 1955, bệnh này được đổi tên thành tăng áp lực nội sọ lành tính (benign intracranial hypertension) để phân biệt với tăng áp lực nội sọ do các bệnh đe dọa tính mạng (chẳng hạn như ung thư);[31] tuy nhiên, thuật ngữ này cũng được cho là gây hiểu lầm vì bất cứ căn bệnh nào có khả năng gây mù cho bệnh nhân thì không nên được coi là lành tính. Do đó, năm 1989, bệnh được đặt tên là tăng áp lực nội sọ vô căn (không xác định được nguyên nhân, tiếng Anh: idiopathic intracranial hypertension).[32][33]
Phẫu thuật tạo shunt được giới thiệu vào năm 1949; ban đầu sử dụng phương pháp shunt não thất–phúc mạc. Năm 1971, shunt thắt lưng–phúc mạc được báo cáo là cho kết quả tốt hơn. Các báo cáo kết quả tiêu cực khi áp dụng phương pháp shunt trong thập niên 1980 đã khiến cho phương pháp phẫu thuật mở cửa sổ thần kinh thị giác (ONSF) được ưa chuộng hơn trong giai đoạn 1988–1993. Kể từ đó, phương pháp tạo shunt chủ yếu được khuyến nghị, thỉnh thoảng có những trường hợp ngoại lệ.[5][9]
Tham khảo[sửa | sửa mã nguồn]
- ^ a b c d e f g h Wall, M (tháng 2 năm 2017). “Update on Idiopathic Intracranial Hypertension”. Neurologic Clinics. 35 (1): 45–57. doi:10.1016/j.ncl.2016.08.004. PMC 5125521. PMID 27886895.
- ^ a b c d e f g h i j k l m n “Idiopathic Intracranial Hypertension”. National Eye Institute (bằng tiếng Anh). tháng 4 năm 2014. Bản gốc lưu trữ ngày 8 tháng 7 năm 2019. Truy cập ngày 8 tháng 11 năm 2017.
- ^ “Idiopathic Intracranial Hypertension”. NORD (National Organization for Rare Disorders). 2015. Truy cập ngày 8 tháng 11 năm 2017.
- ^ a b c Wakerley, BR; Tan, MH; Ting, EY (tháng 3 năm 2015). “Idiopathic intracranial hypertension”. Cephalalgia: An International Journal of Headache. 35 (3): 248–61. doi:10.1177/0333102414534329. PMID 24847166.
- ^ a b c d e f g h i j k l m n o p q r s t u v w x Binder DK, Horton JC, Lawton MT, McDermott MW (tháng 3 năm 2004). “Idiopathic intracranial hypertension”. Neurosurgery. 54 (3): 538–51, discussion 551–2. doi:10.1227/01.NEU.0000109042.87246.3C. PMID 15028127.
- ^ Sismanis A (tháng 7 năm 1998). “Pulsatile tinnitus. A 15-year experience”. American Journal of Otology. 19 (4): 472–7. PMID 9661757.
- ^ a b c d e f g Soler D, Cox T, Bullock P, Calver DM, Robinson RO (tháng 1 năm 1998). “Diagnosis and management of benign intracranial hypertension”. Archives of Disease in Childhood. 78 (1): 89–94. doi:10.1136/adc.78.1.89. PMC 1717437. PMID 9534686.
- ^ a b c d e f g h Friedman DI, Jacobson DM (2002). “Diagnostic criteria for idiopathic intracranial hypertension”. Neurology. 59 (10): 1492–1495. doi:10.1212/01.wnl.0000029570.69134.1b. PMID 12455560.
- ^ a b c d e f g h i j k l m n o p q r Acheson JF (2006). “Idiopathic intracranial hypertension and visual function”. British Medical Bulletin. 79–80 (1): 233–44. CiteSeerX 10.1.1.131.9802. doi:10.1093/bmb/ldl019. PMID 17242038.
- ^ Gasparian, Suzie; Geng, Xianzhang; Hawy, Eman (1 tháng 9 năm 2021). “Intracranial hypertension associated with topical tretinoin use”. American Journal of Ophthalmology Case Reports (bằng tiếng Anh). 23: 101130. doi:10.1016/j.ajoc.2021.101130. ISSN 2451-9936.
- ^ Holst, Anders Vedel; Danielsen, Patricia Louise; Romner, Bertil (31 tháng 1 năm 2011). “A severe case of tetracycline-induced intracranial hypertension”. Dermatology Reports (bằng tiếng Anh). 3 (1): e1–e1. doi:10.4081/dr.2011.e1. ISSN 2036-7406.
- ^ Lee, Brendon W. H.; Lau, Fiona S.; Francis, Ian C. (1 tháng 7 năm 2019). “In Pseudotumor Cerebri, Hormonal Contraception is Not Associated, and the Diagnosis Remains Idiopathic Intracranial Hypertension”. American Journal of Ophthalmology (bằng tiếng English). 203: 116. doi:10.1016/j.ajo.2019.02.019. ISSN 0002-9394. PMID 31014540.Quản lý CS1: ngôn ngữ không rõ (liên kết)
- ^ a b Farb, RI; Vanek, I; Scott, JN; Mikulis, DJ; Willinsky, RA; Tomlinson, G; terBrugge, KG (13 tháng 5 năm 2003). “Idiopathic intracranial hypertension: the prevalence and morphology of sinovenous stenosis”. Neurology. 60 (9): 1418–24. doi:10.1212/01.wnl.0000066683.34093.e2. PMID 12743224.
- ^ a b c d e Ahmed, RM; Wilkinson, M; Parker, GD; Thurtell, MJ; Macdonald, J; McCluskey, PJ; Allan, R; Dunne, V; Hanlon, M; Owler, BK; Halmagyi, GM (tháng 9 năm 2011). “Transverse sinus stenting for idiopathic intracranial hypertension: a review of 52 patients and of model predictions”. AJNR. American Journal of Neuroradiology. 32 (8): 1408–14. doi:10.3174/ajnr.a2575. PMC 7964366. PMID 21799038.
- ^ “UOTW #5 - Ultrasound of the Week”. Ultrasound of the Week. 17 tháng 6 năm 2014. Truy cập ngày 27 tháng 5 năm 2017.
- ^ Tan YJ, Choo C (2020). “Idiopathic Intracranial Hypertension – Characteristic MRI Features”. Headache. 60 (9): 267–8. doi:10.1111/head.13931. PMID 32757392.
- ^ a b c Dandy WE (tháng 10 năm 1937). “Intracranial pressure without brain tumor - diagnosis and treatment”. Annals of Surgery. 106 (4): 492–513. doi:10.1097/00000658-193710000-00002. PMC 1390605. PMID 17857053.
- ^ Smith JL (1985). “Whence pseudotumor cerebri?”. Journal of Clinical Neuroophthalmology. 5 (1): 55–6. PMID 3156890.
- ^ a b Digre KB, Corbett JJ (2001). “Idiopathic intracranial hypertension (pseudotumor cerebri): A reappraisal”. Neurologist. 7: 2–67. doi:10.1097/00127893-200107010-00002.
- ^ Teleb, MS; Cziep, ME; Lazzaro, MA; Gheith, A; Asif, K; Remler, B; Zaidat, OO (2013). “Idiopathic Intracranial Hypertension. A Systematic Analysis of Transverse Sinus Stenting”. Interventional Neurology. 2 (3): 132–143. doi:10.1159/000357503. PMC 4080637. PMID 24999351.
- ^ “Tăng áp lực nội sọ nguyên phát”. Cẩm nang MSD - Phiên bản dành cho chuyên gia. Truy cập ngày 12 tháng 4 năm 2023.
- ^ “Phẫu thuật nội soi giảm áp thần kinh thị giác”. Bệnh viên Đa khoa tỉnh Quảng Ninh. 27 tháng 11 năm 2017. Bản gốc lưu trữ ngày 12 tháng 4 năm 2023. Truy cập ngày 12 tháng 4 năm 2023.
- ^ Hội Tiết niệu - Thận học TP. HCM. “Van niệu đạo sau và trước”. www.tietnieuthanhoc.com. Truy cập ngày 11 tháng 4 năm 2023.
- ^ “Chảy máu dưới nhện”. bvdkquangnam.vn. Truy cập ngày 11 tháng 4 năm 2023.
- ^ Yadav, YadR; Parihar, Vijay; Sinha, Mallika (1 tháng 1 năm 2010). “Lumbar peritoneal shunt”. Neurology India. 58 (2): 179–84. doi:10.4103/0028-3886.63778. PMID 20508332.
- ^ Curry WT, Butler WE, Barker FG (2005). “Rapidly rising incidence of cerebrospinal fluid shunting procedures for idiopathic intracranial hypertension in the United States, 1988-2002”. Neurosurgery. 57 (1): 97–108, discussion 97–108. doi:10.1227/01.NEU.0000163094.23923.E5. PMID 15987545.
- ^ Quincke HI (1893). “Meningitis serosa”. Sammlung Klinischer Vorträge. 67: 655.
- ^ Nonne M (1904). “Ueber Falle vom Symptomkomplex "Tumor Cerebri" mit Ausgang in Heilung (Pseudotumor Cerebri)”. Deutsche Zeitschrift für Nervenheilkunde (bằng tiếng Đức). 27 (3–4): 169–216. doi:10.1007/BF01667111.
- ^ a b c Johnston I (2001). “The historical development of the pseudotumor concept”. Neurosurgical Focus. 11 (2): 1–9. doi:10.3171/foc.2001.11.2.3. PMID 16602675.
- ^ Symonds CP (1931). “Otitic hydrocephalus”. Brain. 54: 55–71. doi:10.1093/brain/54.1.55. Also printed in Symonds CP (tháng 1 năm 1932). “Otitic hydrocephalus”. Br Med J. 1 (3705): 53–4. doi:10.1136/bmj.1.3705.53. PMC 2519971. PMID 20776602.
- ^ Foley J (1955). “Benign forms of intracranial hypertension; toxic and otitic hydrocephalus”. Brain. 78 (1): 1–41. doi:10.1093/brain/78.1.1. PMID 14378448.
- ^ Corbett JJ, Thompson HS (tháng 10 năm 1989). “The rational management of idiopathic intracranial hypertension”. Archives of Neurology. 46 (10): 1049–51. doi:10.1001/archneur.1989.00520460025008. PMID 2679506.
- ^ Bandyopadhyay S (2001). “Pseudotumor cerebri”. Archives of Neurology. 58 (10): 1699–701. doi:10.1001/archneur.58.10.1699. PMID 11594936.
Liên kết ngoài[sửa | sửa mã nguồn]



