Tứ chứng Fallot
| Tứ chứng Fallot | |
|---|---|
 | |
| Hình minh họa một quả tim đang bị tứ chứng Fallot | |
| Chuyên khoa | Phẫu thuật tim, nhi khoa |
| ICD-10 | Q21.3 |
| ICD-9-CM | 745.2 |
| OMIM | 187500 |
| DiseasesDB | 4660 |
| MedlinePlus | 001567 |
| eMedicine | emerg/575 |
| Patient UK | Tứ chứng Fallot |
| MeSH | D013771 |
Tứ chứng Fallot (tiếng Anh: tetralogy of Fallot) là một bệnh tim bẩm sinh có tầm quan trọng trong tim mạch học nhi khoa. Biểu hiện tím thường thấy ở đầu chi, môi và xuất hiện vào khoảng 4 đến 6 tháng sau sinh.
Thường tứ chứng Fallot được chẩn đoán sớm nhờ biểu hiện tím tuy nhiên cũng có trường hợp phát hiện muộn tùy thuộc vào mức độ hẹp đường thoát thất phải. Năm 1888, Fallot lần đầu tiên mô tả các tổn thương bệnh học trong tứ chứng Fallot. Những khiếm khuyết này bao gồm bốn tổn thương giải phẫu học: động mạch chủ cưỡi ngựa trên vách liên thất, thông liên thất, hẹp van động mạch phổi và phì đại thất phải. Những tổn thương này làm cho lượng máu lên phổi để trao đổi oxy giảm xuống và máu kém bão hòa oxy đi vào tuần hoàn hệ thống gây nên tím. Mức độ hẹp hẹp đường thoát thất phải là yếu tố quan trọng nhất quyết định những bất thường huyết động học của tứ chứng Fallot.[1]. Tứ chứng Fallot gặp ở 3 trẻ trên 10 000 trẻ sinh sống và chiếm 7–10% tất cả các bệnh tim bẩm sinh.[2]
Lịch sử[sửa | sửa mã nguồn]
Năm 1672, nhà giải phẫu học người Đan Mạch Niels Stensen đã có những mô tả giải phẫu tổn thương của bệnh lý bẩm sinh này. Tuy nhiên cho đến năm 1888, chính Fallot mới là người đầu tiên đưa ra mối tương quan giữa tổn thương giải phẫu bệnh và biểu hiện lâm sàng ở bệnh này, lúc đó ông gọi là bệnh xanh tím (la maladie bleue). Fallot đã nghiên cứu giải phẫu tim trong lúc tử thiết hai bệnh nhân bị tím kéo dài. Sau đó Fallot cũng đã chẩn đoán được bệnh và chứng minh là mình đúng khi tử thiết. Quá trình phát triển của phẫu thuật tim bẩm sinh có tím cũng gắn liền với Tứ chứng Fallot. Năm 1945, Alfred Blalock, Vivien Thomas và Helen Taussig đã nghiên cứu và thực hiện phẫu thuật tạm thời tạo luồng thông chủ phổi để điều trị tím ở một bệnh nhân nữ trẻ tuổi mắc Tứ chứng Fallot. Chính từ phẫu thuật này mà các kỹ thuật đièu trị tạm thời khác cũng như các kỹ thuật sửa chữa trong tim đã phát triển mạnh mẽ. Mười năm sau công bố đầu tiên của Blalock và Taussig thì đã bắt đầu thực hiện sửa chữa dị tật trong tim, sử dụng tuần hoàn chéo,ở một trẻ trai mắc Tứ chứng fallot. Vài thập niên sau đó, sự phát triển của kỹ thuật ngoại khoa, gây mê hồi sức và đặc biệt là sự cải tiến của các máy tim phổi nhân tạo đã giúp cho các thầy thuốc thực hiện được các sửa chữa phức tạp trong tim ở trẻ nhũ nhi, thậm chí là ở trẻ sơ sinh.[3]
Tổn thương giải phẫu[sửa | sửa mã nguồn]

Mặc dù tên của bệnh lý này là tứ chứng, có nghĩa là có bốn tổn thương giải phẫu hẹp đường thoát thất phải, động mạch chủ cưỡi ngựa, thông liên thất và phì đại thất phải nhưng việc chỉ ra chính xác những tổn thương nào quyết định nhất trong tứ chứng Fallot cũng còn gây bàn cãi. Tuy nhiên có thể nói rằng đặc trưng chính yếu nhất có thể là tổn thương hẹp dưới van động mạch phổi do di lệch của đường thoát thất phải hay còn gọi là vách nón. Tất cả những bệnh nhân tứ chứng Fallot đều có sự di lệch của vách nón ra trước và lên trên và mức độ cũng như bản chất của sự di lệch này quyết định mức độ của hẹp dưới van động mạch phổi. Hơn nữa, sự di lệch này của vách nón cũng có thể giải thích quá trình hình thành tổn thương thông liên thất và động mạch chủ cưỡi ngựa. Vì lỗ thông liên thất rất lớn và không bị hạn chế nên tổn thương phì đại thất phải được giải thích là do hậu quả tăng áp thất phải mạn tính.[3]
Động mạch chủ cưỡi ngựa[sửa | sửa mã nguồn]
Bình thường, động mạch chủ xuất phát hoàn toàn từ thất trái mặc dù xoang vành phải của động mạch này có thể nằm trên đường thẳng của vách liên thất. Trong trường hợp thông liên thất, động mạch chủ dường như có di lệch phần nào. Tuy vậy, tổn thương cưỡi ngựa của động mạch chủ lên vách liên thất là tổn thương có thật: động mạch chủ không xuất phát hoàn toàn từ thất trái và còn từ thất phải, nghĩa là cấu trúc này cưỡi lên vách liên thất ở vị trí lỗ thông liên thất. Mức độ cưỡi ngựa của động mạch chủ khác nhau và đôi khi có thể có nhầm lẫn về mặc định danh với bệnh lý thất phải hai đường thoát. Một nghiên cứu siêu âm tim đã báo cáo mức độ cưỡi ngựa của động mạch chủ thay đổi từ 15% đến 90%.[4] Tổn thương thông liên thất lệch hàng cũng làm cho mức độ cưỡi ngựa của động mạch chủ tăng lên. Gốc động mạch chủ thường giãn lớn, đôi khi có hở van động mạch chủ kèm theo. Ngoài ra, quai động mạch chủ lệch bất thường sang bên trái có thể gặp trong 25% trường hợp Tứ chứng Fallot.
Thông liên thất[sửa | sửa mã nguồn]
Tổn thương thông liên thất trong Tứ chứng Fallot thường ở vị trí quanh màng, kích thước lớn và do vậy không hạn chế. Tuy nhiên lỗ thông này có thể lan ra sau đến phần buồng nhận của thất phải hoặc lan ra trước và lên trên đến phần phễu. Đôi khi bệnh nhân có tổn thương thực sự của gối nội mạc gây nên bệnh cảnh phổi hợp Tứ chứng Fallot-kênh nhĩ thất. Một số trường hợp lỗ thông liên thất nhỏ, hạn chế do van ba lá dư thừa hoặc có tổ chức thừa sa vào lỗ thông gây cản trở luồng máu.
Hẹp đường thoát thất phải[sửa | sửa mã nguồn]
Hẹp dưới van động mạch phổi, hay hẹp phễu động mạch phổi, là do sự di lệch ra trước và lên trên của vách nón. Sự di lệch này làm hẹp vùng cơ dưới van động mạch phổi. Mặc khác, hiện tượng phì đại cơ của thất phải cũng làm cho chỗ hẹp này càng ngày càng nặng nề hơn.
Van động mạch phổi cũng thường bị hẹp. Động mạch phổi cũng thường thiểu sản. Thông thường, nếu hẹp dưới van động mạch phổi càng nặng thì hẹp ở phần xa của động mạch phổi càng dễ xuất hiện.
Ngoài ra, còn có thể gặp hẹp bên trong lòng thất phải.
Phì đại thất phải[sửa | sửa mã nguồn]
Phì đại thất phải là hiện tượng tăng kích thước của cơ thất phải dưới ảnh hưởng của tăng tải áp lực. Do lỗ thông liên thất thường rất lớn, luồng thông không hạn chế do vậy thất phải luôn tiếp xúc với áp lực hệ thống cao từ thất trái nên thất phải phì đại. Một lý do nữa có thể giải thích tình trạng phì đại của thất phải là do hẹp đường thoát thất phải, buồng thất này phải tăng co bóp thắng lại sức cản để đưa máu lên phổi. Sau phẫu thuật sửa chữa triệt để, nhất là trường hợp có xẻ vào thất phải, hiện tượng phì đại này sẽ dẫn đến một tình trạng sinh lý bệnh được gọi là sinh lý thất phải hạn chế làm cho quá trình hồi sức sau mổ gặp khó khăn.
Các tổn thương phối hợp[sửa | sửa mã nguồn]
Ngoài bốn tổn thương mô tả trên thì trong Tứ chứng Fallot còn có thể gặp những bất thường khác cũng ảnh hưởng đến thái độ điệu trị, nhất là điều trị ngoại khoa:
- Bất thường xuất phát và/hoặc đường đi của động mạch vành
- Còn ống động mạch (thường là nhỏ)
- Hẹp ngoại biên động mạch phổi
- Quai động mạch chủ quay phải
- Tuần hoàn bàng hệ chủ-phổi nhất là ở những bệnh nhân càng lớn tuổi
- Phối hợp với các hội chứng di truyền khác (ví dụ hội chứng DiGeorge)
Sinh lý bệnh và Huyết động học[sửa | sửa mã nguồn]
Sinh lý bệnh của tứ chứng Fallot thay đổi rất nhiều phụ thuộc chủ yếu vào tổn thương giải phẫu. Nhiều bệnh nhân có thể xuất hiện tím rất sớm và rất nặng những cũng có những bệnh nhân lại có độ bão hòa oxy máu trong giới hạn bình thường và có luồng máu trái-phải qua lỗ thông liên thất. Về mặt huyết động học, có hai biểu hiện đặc trưng là tăng áp lực thất phải và áp lực động mạch phổi thấp. Áp lực động mạch phổi ngoại biên thấp là nhờ vào đường thoát thất phải cũng như van động mạch phổi bị hẹp.
Chiều luồng thông, mức độ của luồng thông qua lỗ thông liên thất phụ thuộc vào mức độ tắc hẹp của đường thoát thất phải. Trong trường hợp lỗ thông liên thất là không hạn chế thì mức độ phì đại của thất phải tương ứng với thất trái. Trong trường hợp lỗ thông hạn chế và đường thoát thất phải hẹp nhiều thì áp lực bên trong lòng thất phải tăng lên rất cao, cao hơn cả bên trái. Trong trường hợp này, thất phải phì đại rất nặng nề.
Mặc dù người ta vẫn thường cho rằng sự tắc hẹp của đường thoát thất phải là cố định nhưng trên thực tế mức độ tím ở cùng một bệnh nhân lại thay đổi tương đối nhiều. Mức độ tím này phụ thuộc vào tỉ suất giữa lưu lượng máu phổi và lưu lượng máu hệ thống. Sự thay đổi mức độ tím thường phản ảnh thay đổi kháng lực mạch máu của hai vòng tuần hoàn phổi và tuần hoàn hệ thống, vốn được quyết định chủ yếu bởi các tiểu động mạch. Gắng sức làm giảm sức cản mạch máu ngoại biên trong khi sức cản mạch máu phổi không thay đổi do vậy luồng máu phải-trái qua lỗ thông liên thất tăng lên nên bệnh nhân xuất hiện tím nhiều hơn. Gắng sức có thể gây nên cơn tím ở trẻ mắc tứ chứng Fallot.
Biểu hiện lâm sàng[sửa | sửa mã nguồn]
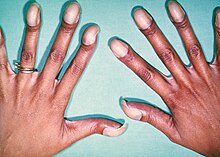
Biểu hiện lâm sàng của tứ chứng Fallot phụ thuộc chủ yếu vào mức độ hẹp đường thoát thất phải. Tuy nhiên, biểu hiện lâm sàng đôi khi bị thay đổi do sự hiện diện của các tổn thương phối họp như còn ống động mạch hoặc tuần hoàn bàng hệ chủ-phổi lớn.[5]
Tím
Trẻ sơ sinh và nhũ nhi có thể được chẩn đoán nếu có tím hoặc có tiếng thổi tâm thu. Trẻ sơ sinh có hẹp đường thoát thất phải rất nặng đôi khi cũng chỉ biểu hiện tím nhẹ trước khi ống động mạch đóng lại sau sinh làm giảm lượng máu đến phổi. Một số nhỏ bệnh nhân chỉ có di lệch vách nón ở mức độ nhẹ nên tổn thương hẹp đường thoát thất phải không nặng nề do vậy luồng shunt qua lỗ thông liên thất có chiều trái-phải nên không có tím. Những bệnh nhân này đôi khi có tăng tuần hoàn phổi tuy nhiên triệu chứng suy tim xung huyết rất hiếm gặp ngoại trừ trong trường hợp còn ống động mạch rất lớn hoặc tuần hoàn bàng hệ chủ-phổi nhiều và kích thước lớn.
Tư thế ngồi xổm
Tư thế ngồi xổm (squatting) có thể làm giảm mức độ tím, khó thở hoặc cảm giác muốn ngất do gắng sức. Cơ chế của tư thế ngồi xổm này vẫn còn là điều bàn cãi. Tuy nhiên, cho dù là cơ chế nào đi nữa thì tư thế này cũng làm tăng một cách đột ngồi hồi lưu tĩnh mạch hệ thống và làm tăng sức cản mạch máu hệ thống. Tăng sức cản mạch máu hệ thống làm giảm luồng shunt phải-trái. Điều này làm tăng lượng máu từ thất phải lên động mạch phổi một cách tương ứng và do vậy cải thiện mức độ bão hòa oxy máu và làm giảm mức độ tím.
Cơn tím
Một đặc trưng quan trọng và thường rất đáng chú ý ở bệnh nhân tứ chứng Fallot là sự xuất hiện của các cơn tím nặng nề có thể dẫn đến giảm cung lượng tim và mất ý thức thoáng qua. Những cơn tím này thường xuất hiện vào khoảng 6 tháng đến 2 năm tuổi có thể nguy hiểm vì có khả năng đưa đến tổn thương não, thậm chí tử vong. Phần lớn các cơn kéo dài từ 15 đến 60 phút nhưng đôi khi có thể ngắn hơn hoặc kéo dài hơn đến vài giờ. Những biểu hiện có thể nhầm lẫn với co giật, cơn vắng ý thức. Trong cơn điển hình trẻ thường có tăng thông khí, khóc ré, tím. Biểu hiện cơn này rất dễ nhận biết nên bố mẹ hoặc người chăm sóc rất dễ phát hiện. Năm 1958, Wood là người đầu tiên giả định rằng cơn tím xuất hiện là do co thắt hoặc tắc nghẽn hoàn toàn phễu thất phải. Hiện nay, nhiều tác giả, dưới quan điểm giải phẫu và sinh lý, không ủng hộ giả thuyết này. Ngược lại, các tác giả gợi ý rằng tắc nghẽn đường thoát thất phải là hiện tượng thứ phát sau các ảnh hưởng sinh lý bệnh tiên phát khác như mất nước, giảm tiền tải thất phải do nhip tim nhanh, giãn mạch hệ thống do sốt hoặc do các hoạt động giao cảm khác. Cho dù là nguyên nhân nào khởi phát cơn tím đi nữa thì một khi đã xuất hiện thì cơn tím cần phải được điều trị và theo dõi một cách tích cực.
Chẩn đoán[sửa | sửa mã nguồn]
Bệnh sử[sửa | sửa mã nguồn]
- Tiếng thổi bất thường ở tim lúc sinh.
- Hầu hết bệnh nhân có tím lúc sinh hoặc từ 4 đến 6 tháng sau sinh. Khó thở lúc gắng sức, tư thế ngồi xổm hoặc cơn tím xuất hiện về sau ngay cả ở trẻ có mức độ tím nhẹ.
- Một số trẻ không có tím có thể không có triệu chứng hoặc ngược lại có triệu chứng suy tim xung huyết do có sự hiện diện của một shunt trái-phải lưu lượng lớn.
- Trẻ mắc tứ chứng Fallot với hẹp nặng đường thoát thất phải có tím ngay sau sinh.
Khám thực thể[sửa | sửa mã nguồn]
- Tím, thở nhanh và ngón tay dùi trống mức độ khác nhau ở trẻ lớn.
- Thất phải đập dọc bờ trái xương ức và rung miu tâm thu phần giữa và trên bờ trái xương ức thường nghe được trong khoảng 50% trường hợp.
- Tiếng click tống máu có nguồn gốc từ động mạch chủ. Tiếng tim thứ hai thường không tách đôi vì thành phần phổi quá nhẹ không nghe được. Tiếng thổi tâm thu dạng tống máu lớn (từ 3 đến 5/6) có thể nghe ở một phần ba giữa và trên xương ức. Tiếng thồi này có nguồn gốc từ hẹp đường thoát thất phải nhưng có thể nhầm với tiếng thổi của thông liên thất. Nếu hẹp đường thoát thất phải nặng hơn thì tiếng thổi này có thể ngắn hơn và nhỏ hơn.
- Trong thể không tím có thể nghe được tiếng thổi tâm thu dài do máu đi qua lỗ thông liên thất và hẹp phễu.
Công thức máu[sửa | sửa mã nguồn]
Trẻ thường có biểu hiện đa hồng cầu và đây là hệ quả của sự tăng sản xuất của erythropoietin. Ở những bệnh nhân thiếu oxy, khả năng cung cấp oxy cho cơ thể hạn chế và thiếu máu ở mức độ nào cùng làm nặng thêm tình trạng này. Thường thì trẻ có thể chịu dựng tốt tình trạng đa hồng cầu những mức hematocrit >65% có thể làm tăng độ nhớt của máu làm cho máu chảy chậm ở vi tuần hoàn. Trẻ có thể tắc mạch mạc treo hoặc áp xe não trong trường hợp đa hồng cầu nặng.
Điện tim[sửa | sửa mã nguồn]
- Trục tim lệch phải (+120 đến +150 độ) thường gặp trong tứ chứng Fallot. Trong thể không tim, trục tim có thể bình thường.
- Thường có dấu hiệu phì đại tim phải.
X quang phổi[sửa | sửa mã nguồn]
- Tim có kích thước bình thường hoặc nhỏ hơn bình thường và giảm tuần hoàn mạch máu phổi
- Vị trí thân động mạch phổi bị lõm vào kèm với mỏm tim hếch lên tạo thành tim có hình chiếc ủng (coeur en sabot).
- Giãn nhĩ phải (25%) và quai động mạch chủ lệch phải (25%).
Siêu âm tim[sửa | sửa mã nguồn]
Siêu âm-Doppler tim có thể chẩn đoán xác định tứ chứng Fallot và lượng giá mức độ nặng. Đây là một xét nghiệm được sử dụng rộng rãi trên lâm sàng và thưởng là đủ để thiết lập chẩn đoán cũng như phương pháp điều trị tương ứng.
- Thông liên thất lỗ lớn phần quanh màng và động mạch chủ cưỡi ngựa có thể thấy được trên mặt cắt cạnh ức trục dọc.
- Giải phẫu của đường thoát thất phải, van động mạch phổi, vòng van động mạch phổi, thân động mạch phổi và các nhánh động mạch phổi chính có thể khảo sát trên mặt cắt cạnh ức trục ngắn.
- Sử dụng Doppler để ước lượng chênh áp qua các chỗ hẹp.
- Có thể khảo sát bất thường động mạch vành trên siêu âm.
- Có thể đánh giá các tổn thương phối hợp như thông liên nhĩ và tồn tại tĩnh mạch chủ trên trái.
Các phương tiện chẩn đoán khác[sửa | sửa mã nguồn]
Thường thì chỉ cần siêu âm tim là có thể xác định chẩn đoán. Chỉ trong một số trường hợp cần đánh giá thêm các vị trí hẹp ngoại biên động mạch phổi hoặc các tuần hoàn bàng hệ chủ-phổi mới cần chỉ định thông tim chẩn đoán, chụp cắt lớp vi tính hoặc cộng hưởng từ.
Điều trị[sửa | sửa mã nguồn]
Điều trị nội khoa[sửa | sửa mã nguồn]
- Nhận biết và điều trị cơn tím. Điều quan trọng là cần giáo dục bệnh nhân nhận biết cơn tím và cách đối phó khi cơn xảy ra.
- Điều trị propranolol đường uống 0,5 to 1,5 mg/kg mỗi 6 giờ thường có thể ngăn ngừa được cơn tím ở nhũ nhi trong khi chờ đợi điều kiện thuận lợi để phẫu thuật.
- Một số trung tâm còn thực hiện thông tim can thiệp nong bóng làm rộng đường thoát thất phải và van động mạch phổi.
- Giữ gìn vệ sinh cá nhân tốt, sử dụng kháng sinh dự phòng tránh viêm nội tâm mạc nhiễn khuẩn.
- Cần phát hiện và điều trị tình trạng thiếu sắt tương đối. Những trẻ thiếu sắt thường dễ bị những biến chứng mạch máu não.
Điều trị cơn tím[sửa | sửa mã nguồn]
Điều trị cơn tím có mục đích là cắt đứt vòng luẩn quẩn bệnh lý của cơn. Có thể sử dụng một trong các biện phap sau:
- Giữ trẻ ở tư thế gối ép vào ngực.
- Tiêm dưới da hoặc tiêm bắp morphine sulfate liều 0,2 mg/kg có tác dụng an thần, ức chế trung tâm hô hấp và triệt tiêu tình trạng tăng thông khí (và do vậy cắt đứt vòng luẩn quẩn).
- Có thể cho trẻ thở oxy nhưng thường thì biện pháp này không có tác dụng lên bão hòa oxy máu.
- Điều trị nhiễm toan bằng sodium bicarbonate (NaHCO3) liều 1 mEq/kg đường tĩnh mạch. Có thể lặp lại liều trên sau 10 đến 15 phút. NaHCO3 làm giảm tác dụng kích thích trung tâm hô hấp của tình trạng nhiễm toan.
Với các biện pháp điều trị như trên, trẻ thường sẽ giảm tím và tiếng thổi tim sẽ trở nên mạnh hơn chứng tỏ có một lượng máu tăng lên đi qua đường thoát thất phải bị hẹp. Trong trường hợp cơn tím không đáp ứng với những biện pháp này thì có thể thử điều trị như sau:
- Dùng các thuốc co mạch như phenylephrine (Neo-Synephrine) liều 0,02 mg/kg tiêm tĩnh mạch (làm tăng sức cản mạch máu hệ thống).
- Ketamine liều 1 to 3 mg/kg (trung bình 2 mg/kg) tiêm tĩnh mạch trong 60 giây. Thuốc có tác dụng làm tăng sức cản mạch máu hệ thống và an thần.
- Propranolol liều 0,01 đến 0,25 mg/kg (trung bình 0,05 mg/kg) tiêm tĩnh mạch chậm. Thuốc có tác dụng làm chậm tần số tim và có thể đảo ngược được cơn tím.
Điều trị ngoại khoa tạm thời[sửa | sửa mã nguồn]
Các phẫu thuật tạm thời tạo shunt chủ phổi có mục đích làm tăng lưu lượng máu phổi. Các chỉ định thay đổi tùy theo từng cơ sở phẫu thuật. Tuy nhiên, nhiều trung tâm tim mạch ưu tiên phẫu thuật triệt để mà không phẫu thuật tạm thời bất kể trẻ ở lứa tuổi nào. Trong những trường hợp sau, nên cân nhắc chỉ định phẫu thuật tạm thời:
- Trẻ sơ sinh mắc tứ chứng Fallot nặng
- Nhũ nhi có thiểu sản vòng van động mạch phổi cần phải sử dụng miếng vá xuyên vòng van trong trường hợp sửa chữa triệt để
- Trẻ em có động mạch phổi thiểu sản
- Giải phẫu động mạch vành bất lợi
- Nhũ nhi nhỏ hơn 3 đến 4 tháng không kiểm soát được cơn tím bằng điều trị nội khoa
- Trẻ nhỏ hơn 2,5 kg.
Tuy vậy, trong điều kiện các nước đang phát triển với hạn chế của điều kiện gây mê, phẫu thuật và hồi sức đặc biệt là ở nhũ nhi, chỉ định phẫu thuật tạm thời rộng rãi hơn nhiều so với đã trình bày ở trên.
Hiện nay có 4 kỹ thuật phẫu thuật tạm thời được sử dụng tuy nhiên kỹ thuật Blalock-Taussig cải biên là được thực hiện rộng rãi nhất. Đôi khi kỹ thuật Blalock-Taussig cổ điển cũng được sử dụng.
- Shunt Blalock-Taussig cổ điển: Nối động mạch dưới đòn với nhánh động mạch phổi cùng bên.
- Shunt Blalock-Taussig cải biên: Sử dụng ống nối bằng Gore-Tex nối giữa động mạch dưới đòn với nhánh động mạch phổi cùng bên.
- Shunt Waterston: Nối giữa động mạch chủ lên với động mạch phổi phải. Hiện nay không còn sử dụng do có nhiều biến chứng cũng như kết quả phẫu thuật không tốt.
- Phẫu thuật Potts: Nối giữa động mạch chủ lên với động mạch phổi trái. Kỹ thuật này hiện nay cũng không còn sử dụng vì giống như đối với shunt Waterston, nó có thể gây suy tim và tăng áp động mạch phổi
Phẫu thuật sửa chữa triệt để[sửa | sửa mã nguồn]
Thời điểm phẫu thuật sửa chữa triệt để thay đổi tùy theo từng trung tâm phẫu thuật. Tuy nhiên phẫu thuật sớm thường được ưa chuộng
Chỉ định và thời điểm:
- Bão hòa oxy máu thấp hơn 75% đến 80% là một chỉ định phẫu thuật sửa chữa triệt ở nhiều trung tâm. Sự xuất hiện của cơn tím thường được xem là một chỉ đinh sửa chữa triệt để.
- Những nhũ nhi có triệu chứng mà có giải phẫu đường thoát thất phải và động mạch phổi thuận lợi thì thường được phẫu thuật vào khoảng 3 đến 4 tháng tuổi, thậm chí trước cả ba tháng tuổi. Phần lớn các trung tâm thường phẫu thuật theo chương trình khi trẻ được 1 đến 2 tuổi ngay cả khi trẻ không có triệu chứng, không có tím hoặc tím rất ít. Những ưu điểm của phẫu thuật sửa chữa triệt để sớm bao gồm giảm phì đại và sợi hóa thất phải, đảm bảo phát triển bình thường của động mạch phổi cũng như các đơn vị phế nang và giảm tỉ lệ ngoại tâm thu thất cũng như đột tử sau mổ.
- Trẻ tím nhẹ và đã có phẫu thuật tạm thời trước đó có thể được phẫu thuật sửa chữa triệt để 1 đến 2 năm sau lần phẫu thuật đầu tiên.
- Trẻ không có triệu chứng và có bất thuwòng động mạch vành có thể sửa chữa sau 1 năm tuổi vì cần phải đặt ống nhân tạo (conduit) nối thất phải với động mạch phổi.
Kỹ thuật:
Phẫu thuật sửa chữa triệt để được tiến hành với tuần hoàn ngoài cơ thể, ngưng tuần hoàn và hạ thân nhiệt. Phẫu thuật bao gồm: đóng lỗ thông liên thất bằng miếng vá nhân tạo hoặc màng ngoài tim qua đường mở nhĩ phải và qua động mạch phổi hơn là mở thất; mở rộng đường thoát thất phải bằng cách cắt bỏ mô vùng phễu thất phải; tạo hình van động mạch phổi và cố gắng bảo tồn vòng van động mạch phổi. Đôi khi cần sử dụng miếng vá để làm rộng đường thoát thất phải. Trong trường hợp vòng van động mạch phổi cũng như thân động mạch phổi thiểu sản quá nặng thì không thể bảo tồn vòng van mà phải sử dụng miếng vá từ phễu thất phải xuyên qua vòng van lên thân động mạch phổi. Một số trung tâm sử dụng phương pháp van động mạch phổi một lá (monocusp) trong giai đoạn sửa chữa triệt để ban đầu và sau đó cần thay van động mạch phổi nếu có chỉ định.[6]
Tiên lượng[sửa | sửa mã nguồn]
Bệnh nhân không được phẫu thuật[sửa | sửa mã nguồn]
- Nhũ nhi mắc tứ chứng Fallot không tím sẽ dần dần trở nên tím. Những bệnh nhân đã có tím thì tình trạng tím nganỳ càng nặng nề hơn do hẹp đường thoát thất phải càng ngày càng xấu đi cộng với hiện tượng đa hồng cầu.
- Đa hồng cầu là hiện tượng thứ phát sau tím.
- Cần phải kiểm tra tình trạng thiếu sắt tương đối (ví dụ: hồng cầu nhược sắc)
- Cơn tím có thể xuất hiện ở nhũ nhi.
- Chậm tăng trưởng và phát triển có thể gặp ở trẻ tím nặng.
- Trong trường hợp hiếm có thể gặp áp xe não
- Trẻ có thể bị viêm nội tâm mạc nhiễm khuẩn.
- Một số bệnh nhân có thể bị hở van động mạch chủ.
- Bệnh lý đông máu có thể gặp ở bệnh nhân bị tím kéo dài
Bệnh nhân được phẫu thuật[sửa | sửa mã nguồn]
Tỉ lệ tử vong liên quan phẫu thuật
- Tỉ lệ tử vong liên quan phẫu thuật khoảng 2% đến 3% nếu phẫu thuật trong 2 năm đầu tiên và trẻ có tổn thương không phức tạp.
- Những bệnh nhân có nguy cơ cao bao gồm trẻ nhỏ hơn 3 tháng tuổi hoặc lớn hơn 4 năm tuồi cũng như những bệnh nhi có thiểu sản nặng vòng van và thân động mạch phổi.
- Các yếu tố nguy cơ phaux thuật khác bao gồm: nhiều lỗ thông liên thất, tuần hoàn bàng hệ chủ-phổi lớn và hội chứng Down.
Biến chứng sau phẫu thuật:
- Chảy máu là vấn đề thường gặp, đặc biệt là ở bệnh nhân lớn tuổi có đa hồng cầu.
- Hở van động mạch phổi thường gặp nhưng nếu mức độ nhẹ thì bệnh nhân có thể dung nạp tốt.
- Suy tim xung huyết thường thoáng qua nhưng cần phải điều trị.
- Blốc nhánh phải có thể gặp ở 90% bệnh nhân phẫu thuật và thường không gây ảnh hưởng huyết động.
- Blốc nhĩ thất hoàn toàn (1%) và rối loạn nhịp thất.
- Nhịp nhanh bộ nối lạc chỗ (Junctional Ectopic Tachycardia-JET) là một vấn đề cần đặc biệt quan tâm sau phẫu thuật
- Các tổn thương tồn lưu: thông liên thất tồn lưu, hẹp đường thoát thất phải tồn lưu.
Mặc dù nhiều tác giả cho rằng không cần phải thay van động mạch phổi sau khi sửa chữa triệt để tứ chứng Fallot. Có những bằng chứng gần đây cho rằng tỉ lệ này là khá cao. Những dấu hiệu cần phải quan tâm bao gồm tim to dần, giãn và giảm chức năng thất phải. Một số tác giả cũng cho rằng thay van động mạch phổi đưa đến nhiều lợi điểm cho bệnh nhân hơn là không thay van. Trong tương lai, kỹ thuật thay van bằng thông tim can thiệp theo phương pháp Bonhoeffer có thể tránh phải mổ lại lần thứ hai.[7]
Tham khảo[sửa | sửa mã nguồn]
- ^ “Medscape: Medscape Access”. Truy cập 8 tháng 10 năm 2015.
- ^ “Tetralogy of Fallot”. Truy cập 11 tháng 2 năm 2015.
- ^ a b Siwik ES, Erenberg F, Zahka KG, Goldmuntz E. Tetralogy of Fallot. Editors: Allen, Hugh D.; Driscoll, David J.; Shaddy, Robert E.; Feltes, Timothy F. Moss and Adams' Heart Disease in Infants, Children, and Adolescents: Including the Fetus and Young Adults, 7th Edition. 2008 Lippincott Williams & Wilkins. Page 888-910
- ^ Anderson RH, Allwork SP, Ho SY, et al. Surgical anatomy of tetralogy of Fallot. J Thorac Cardiovasc Surg 1981;81:887-896
- ^ Apitz C, Anderson RH, Redington RN. Tetralogy of Fallot with pulmonary stenosis.In: Pediatric Cardiology. Third Edition. Page 753-774
- ^ Myung K. Park. Tetralogy of Fallot. in: Pediatric cardiology for practitioner. 5th Edition. MOSBY ELSEVIER 2008
- ^ Jonas RA (Editor). Tetralogy of Fallot with pulmonary stenosis. In: Comprehensive Surgical Management of Congenital Heart Disease. Hoddder Arnold 2004. Page 279-300
