Khác biệt giữa bản sửa đổi của “Tăng huyết áp”
Không có tóm lược sửa đổi Thẻ: Thêm thẻ nowiki Soạn thảo trực quan Liên kết định hướng |
|||
| Dòng 14: | Dòng 14: | ||
| MeshID = D006973 |
| MeshID = D006973 |
||
}} |
}} |
||
'''Tăng huyết áp''' (viết tắt là: '''THA''' ) hay còn gọi là '''cao huyết áp''', '''lên cơn tăng-xông''' (nguồn gốc: ''Hypertension'' trong tiếng Pháp) là một [[Bệnh|tình trạng bệnh lý]] [[Bệnh mãn tính|mạn tính,]] trong đó [[áp lực máu]] tác dụng lên thành mạch đo được ở [[động mạch]] tăng cao. <ref name="Nai2014">{{Chú thích sách|url={{Google books|K21_AwAAQBAJ|pages=PA562|keywords=|text=|plainurl=yes}}|title=Medical sciences|vauthors=Naish J, Court DS|date=2014|isbn=9780702052491|edition=2|pages=562}}</ref> THA thường không gây ra triệu chứng. <ref name="CDC2015">{{Chú thích web|url=https://www.cdc.gov/dhdsp/data_statistics/fact_sheets/fs_bloodpressure.htm|tựa đề=High Blood Pressure Fact Sheet|ngày=February 19, 2015|website=CDC|url lưu trữ=https://web.archive.org/web/20160306125631/http://www.cdc.gov/dhdsp/data_statistics/fact_sheets/fs_bloodpressure.htm|ngày lưu trữ=6 March 2016|url-status=live|ngày truy cập=6 March 2016}}</ref> Tuy nhiên, THA lâu dài là một yếu tố nguy cơ chính gây [[tai biến mạch máu não]] (đột quỵ), [[Bệnh động mạch vành|bệnh mạch vành]], [[suy tim]], [[rung nhĩ]], [[Bệnh động mạch ngoại biên|bệnh động mạch ngoại vi]], [[Suy giảm thị lực|giảm thị lực]], [[bệnh thận mạn tính]] và [[suy giảm trí nhớ]] . <ref name="Lack2015">{{Chú thích tập san học thuật |vauthors=Lackland DT, Weber MA |date=May 2015 |title=Global burden of cardiovascular disease and stroke: hypertension at the core |journal=The Canadian Journal of Cardiology |volume=31 |issue=5 |pages=569–571 |doi=10.1016/j.cjca.2015.01.009 |pmid=25795106}}</ref> <ref name="WHO2011">{{Chú thích sách|url=http://whqlibdoc.who.int/publications/2011/9789241564373_eng.pdf?ua=1|title=Global atlas on cardiovascular disease prevention and control|vauthors=Mendis S, Puska P, Norrving B|date=2011|publisher=World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization|isbn=9789241564373|edition=1st|location=Geneva|pages=38|archive-url=https://web.archive.org/web/20140817123106/http://whqlibdoc.who.int/publications/2011/9789241564373_eng.pdf?ua=1|archive-date=17 August 2014|df=dmy-all}}</ref> <ref name="Hernandorena2017">{{Chú thích tập san học thuật |vauthors=Hernandorena I, Duron E, Vidal JS, Hanon O |date=July 2017 |title=Treatment options and considerations for hypertensive patients to prevent dementia |journal=Expert Opinion on Pharmacotherapy |type=Review |volume=18 |issue=10 |pages=989–1000 |doi=10.1080/14656566.2017.1333599 |pmid=28532183}}</ref> <ref name="Lau2017">{{Chú thích tập san học thuật |vauthors=Lau DH, Nattel S, Kalman JM, Sanders P |date=August 2017 |title=Modifiable Risk Factors and Atrial Fibrillation |journal=Circulation |type=Review |volume=136 |issue=6 |pages=583–596 |doi=10.1161/CIRCULATIONAHA.116.023163 |pmid=28784826 |doi-access=free}}</ref> Tăng huyết áp là nguyên nhân chính gây tử vong sớm trên toàn thế giới. <ref>{{Chú thích web|url=https://www.who.int/news-room/fact-sheets/detail/hypertension|tựa đề=Hypertension|website=www.who.int|ngôn ngữ=en|ngày truy cập=2022-05-13}}</ref> |
|||
'''Tăng huyết áp''' (hay còn được gọi là '''cao huyết áp''' hay là '''lên cơn tăng-xông''', từ chữ ''Hypertension'' trong tiếng Pháp) là một [[Bệnh mãn tính|bệnh mạn tính]] trong đó [[áp lực máu]] đo được ở [[động mạch]] tăng cao. Huyết áp thường được đo bằng hai chỉ số là: huyết áp tâm thu (systolic) và huyết áp tâm trương (diastolic), dựa trên 2 giai đoạn co bóp và giãn nghỉ của [[cơ tim]], tương ứng với áp lực cao nhất và áp lực thấp nhất của dòng máu trong động mạch. Có nhiều quy chuẩn khác nhau về khoảng bình thường của huyết áp. Huyết áp lúc nghỉ thông thường nằm trong khoảng 100-140mmHg huyết áp tâm thu và 60-90mmHg huyết áp tâm trương. Bệnh nhân bị cao huyết áp khi đo huyết áp của bệnh nhân thường xuyên thấy cao hơn hoặc bằng 140/90 mmHg. |
|||
Tăng huyết áp được phân loại thành tăng huyết áp nguyên phát và thứ phát. " |
Tăng huyết áp được phân loại thành [[tăng huyết áp nguyên phát]] và tăng huyết áp thứ phát . <ref name="Lancet2015">{{Chú thích tập san học thuật |vauthors=Poulter NR, Prabhakaran D, Caulfield M |date=August 2015 |title=Hypertension |journal=Lancet |volume=386 |issue=9995 |pages=801–812 |doi=10.1016/s0140-6736(14)61468-9 |pmid=25832858}}</ref> Khoảng 90–95% số ca là tăng huyết áp nguyên phát, được định nghĩa là dùng để chỉ các trường hợp không xác định được bệnh nguyên gây tăng huyết áp rõ ràng (vô căn). <ref name="Lancet2015" /> <ref name="pmid106459312">{{Chú thích tập san học thuật |vauthors=Carretero OA, Oparil S |date=January 2000 |title=Essential hypertension. Part I: definition and etiology |journal=Circulation |volume=101 |issue=3 |pages=329–335 |doi=10.1161/01.CIR.101.3.329 |pmid=10645931 |doi-access=free}}</ref> Các yếu tố lối sống làm tăng nguy cơ gồm ăn nhiều [[Muối ăn|muối]], [[thừa cân]], [[Hút thuốc|hút thuốc lá]] và lạm dụng rượu . <ref name="CDC2015" /> <ref name="Lancet2015" /> 5–10% số ca còn lại được phân loại là tăng huyết áp thứ phát, được định nghĩa là tăng huyết áp do nguyên nhân có thể xác định được, chẳng hạn như bệnh thận mạn, [[hẹp động mạch thận]], [[Bệnh lý nội tiết|rối loạn nội tiết]] hoặc sử dụng [[thuốc tránh thai]] . <ref name="Lancet2015" /> |
||
Huyết áp thường được đo bằng hai chỉ số là: huyết áp [[tâm thu]] (systolic, viết tắt là '''HATT''', tương ứng với huyết áp tối đa) và huyết áp [[tâm trương]] (diastolic, viết tắt là '''HATTr''', tương ứng với huyết áp tối thiểu). <ref name="CDC2015" /> Đối với hầu hết người lớn khi nghỉ ngơi, thông thường HATT nằm trong khoảng 100–130 [[milimét thủy ngân]] (mmHg) và HATTr nằm trong khoảng 60–80 mmHg. <ref name="AHA2017">{{Chú thích tập san học thuật |vauthors=Whelton PK, Carey RM, Aronow WS, Casey DE, Collins KJ, Dennison Himmelfarb C, DePalma SM, Gidding S, Jamerson KA, Jones DW, MacLaughlin EJ, Muntner P, Ovbiagele B, Smith SC, Spencer CC, Stafford RS, Taler SJ, Thomas RJ, Williams KA, Williamson JD, Wright JT |date=June 2018 |title=2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines |journal=Hypertension |volume=71 |issue=6 |pages=e13–e115 |doi=10.1161/HYP.0000000000000065 |pmid=29133356 |doi-access=free}}</ref> <ref name="EU2013">{{Chú thích tập san học thuật |vauthors=Mancia G, Fagard R, Narkiewicz K, Redon J, Zanchetti A, Böhm M, etal |date=July 2013 |title=2013 ESH/ESC guidelines for the management of arterial hypertension: the Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC) |journal=European Heart Journal |volume=34 |issue=28 |pages=2159–2219 |doi=10.1093/eurheartj/eht151 |pmid=23771844 |doi-access=free}}</ref> Đối với hầu hết người lớn, tăng huyết áp xuất hiện nếu huyết áp lúc nghỉ ngơi liên tục ở mức lớn hơn hoặc bằng 130/80 hoặc 140/90 mmHg. <ref name="Lancet2015" /> <ref name="AHA2017" /> Huyết áp của trẻ em được tính theo tuổi. <ref name="JNC8">{{Chú thích tập san học thuật |vauthors=James PA, Oparil S, Carter BL, Cushman WC, Dennison-Himmelfarb C, Handler J, Lackland DT, LeFevre ML, MacKenzie TD, Ogedegbe O, Smith SC, Svetkey LP, Taler SJ, Townsend RR, Wright JT, Narva AS, Ortiz E |date=February 2014 |title=2014 evidence-based guideline for the management of high blood pressure in adults: report from the panel members appointed to the Eighth Joint National Committee (JNC 8) |journal=JAMA |volume=311 |issue=5 |pages=507–520 |doi=10.1001/jama.2013.284427 |pmid=24352797 |doi-access=free}}</ref> [[Theo dõi huyết áp lưu động trong]] (Holter huyết áp) trong thời gian 24 giờ có vẻ chính xác hơn so với [[đo huyết áp]] tại văn phòng. <ref name="Lancet2015" /> <ref name="Nai2014" /> |
|||
Tăng huyết áp gây nhiều [[áp lực cho tim]], có khả năng dẫn đến bệnh tim do tăng huyết áp, [[bệnh mạch vành]]. Tăng huyết áp cũng là một yếu tố [[nguy cơ]] chính trong: [[tai biến mạch máu não]], [[suy tim]], [[phình động mạch]], bệnh thận mạn, và bệnh động mạch ngoại biên.<ref name="pmid19498342">{{chú thích tạp chí |author=Pierdomenico SD, Di Nicola M, Esposito AL, ''et al.'' |title=Prognostic Value of Different Indices of Blood Pressure Variability in Hypertensive Patients |url=https://archive.org/details/sim_american-journal-of-hypertension_2009-08_22_8/page/842 |journal=[[American Journal of Hypertension]] |volume= 22|issue= 8|pages= 842–7|year=2009 |pmid=19498342 |doi=10.1038/ajh.2009.103 |issn= |access-date = ngày 8 tháng 6 năm 2009}}</ref> [[Ăn kiêng]] và thay đổi lối sống có thể cải thiện tình trạng huyết áp và giảm nguy cơ xảy ra các biến chứng, mặc dù vậy vẫn có thể cần điều trị kèm bằng thuốc ở những ca mà các biện pháp thay đổi lối sống không có tác dụng hoặc không giảm được đến huyết áp mục tiêu.<ref name=nps01>{{chú thích tạp chí |url=http://www.australianprescriber.com/magazine/33/4/108/12 |title=Drug treatment of elevated blood pressure |author=Nelson, Mark |journal=Australian Prescriber |issue=33 |pages=108–112 |access-date=ngày 11 tháng 8 năm 2010}}</ref> |
|||
Thay đổi lối sống và dùng thuốc có thể hạ huyết áp và giảm nguy cơ biến chứng sức khỏe. <ref name="NIH2015Tx">{{Chú thích web|url=http://www.nhlbi.nih.gov/health/health-topics/topics/hbp/treatment|tựa đề=How Is High Blood Pressure Treated?|ngày=September 10, 2015|website=National Heart, Lung, and Blood Institute|url lưu trữ=https://web.archive.org/web/20160406073903/http://www.nhlbi.nih.gov/health/health-topics/topics/hbp/treatment|ngày lưu trữ=6 April 2016|url-status=live|ngày truy cập=6 March 2016}}</ref> Thay đổi lối sống bao gồm [[giảm cân]], [[Thể dục|tập thể dục]], giảm [[Tác động đến sức khỏe của muối|lượng muối ăn vào]], giảm lượng rượu và [[Chế độ ăn lành mạnh|chế độ ăn uống lành mạnh]] . <ref name="Lancet2015" /> Nếu thay đổi lối sống là không đủ, thì [[Thuốc hạ huyết áp|thuốc huyết áp]] sẽ được sử dụng. <ref name="NIH2015Tx" /> Dùng phối hợp ba loại thuốc có thể kiểm soát huyết áp ở 90% trường hợp. <ref name="Lancet2015" /> Việc điều trị huyết áp ở những người có huyết áp >160/100 mmHg bằng thuốc có mối tương quan đến cải thiện [[Tuổi thọ trung bình|tuổi thọ]] . <ref>{{Chú thích tập san học thuật |vauthors=Musini VM, Tejani AM, Bassett K, Puil L, Wright JM |date=June 2019 |title=Pharmacotherapy for hypertension in adults 60 years or older |journal=The Cochrane Database of Systematic Reviews |volume=6 |issue=6 |pages=CD000028 |doi=10.1002/14651858.CD000028.pub3 |pmc=6550717 |pmid=31167038}}</ref> Tác dụng điều trị huyết áp ở khoảng giữa 130/80 mmHg và 160/100 mmHg ít rõ ràng hơn, nhưng một số tổng quan hệ thống vẫn cho thấy lợi ích <ref name="AHA2017" /> <ref>{{Chú thích tập san học thuật |vauthors=Sundström J, Arima H, Jackson R, Turnbull F, Rahimi K, Chalmers J, Woodward M, Neal B |date=February 2015 |title=Effects of blood pressure reduction in mild hypertension: a systematic review and meta-analysis |url=https://semanticscholar.org/paper/588cdf62335191f24f996d7c5bc610ea7884f13a |journal=Annals of Internal Medicine |volume=162 |issue=3 |pages=184–191 |doi=10.7326/M14-0773 |pmid=25531552}}</ref> <ref>{{Chú thích tập san học thuật |vauthors=Xie X, Atkins E, Lv J, Bennett A, Neal B, Ninomiya T, Woodward M, MacMahon S, Turnbull F, Hillis GS, Chalmers J, Mant J, Salam A, Rahimi K, Perkovic V, Rodgers A |date=January 2016 |title=Effects of intensive blood pressure lowering on cardiovascular and renal outcomes: updated systematic review and meta-analysis |url=http://www.med-sovet.pro/jour/article/view/1765 |url-status=live |journal=Lancet |volume=387 |issue=10017 |pages=435–443 |doi=10.1016/S0140-6736(15)00805-3 |pmid=26559744 |archive-url=https://web.archive.org/web/20190416234426/https://www.med-sovet.pro/jour/article/view/1765 |archive-date=16 April 2019 |access-date=11 February 2019}}</ref> và một số tổng quan hệ thống khác cho thấy lợi ích không rõ ràng. <ref name="Diao2012">{{Chú thích tập san học thuật |vauthors=Diao D, Wright JM, Cundiff DK, Gueyffier F |date=August 2012 |title=Pharmacotherapy for mild hypertension |journal=The Cochrane Database of Systematic Reviews |volume=8 |issue=8 |pages=CD006742 |doi=10.1002/14651858.CD006742.pub2 |pmc=8985074 |pmid=22895954}}</ref> <ref>{{Chú thích tập san học thuật |vauthors=Garrison SR, Kolber MR, Korownyk CS, McCracken RK, Heran BS, Allan GM |date=August 2017 |title=Blood pressure targets for hypertension in older adults |journal=The Cochrane Database of Systematic Reviews |volume=2017 |issue=8 |pages=CD011575 |doi=10.1002/14651858.CD011575.pub2 |pmc=6483478 |pmid=28787537}}</ref> <ref>{{Chú thích tập san học thuật |vauthors=Musini VM, Gueyffier F, Puil L, Salzwedel DM, Wright JM |date=August 2017 |title=Pharmacotherapy for hypertension in adults aged 18 to 59 years |journal=The Cochrane Database of Systematic Reviews |volume=2017 |issue=8 |pages=CD008276 |doi=10.1002/14651858.CD008276.pub2 |pmc=6483466 |pmid=28813123}}</ref> Tăng huyết áp ảnh hưởng 16 đến 37% dân số trên toàn cầu. <ref name="Lancet2015" /> Năm 2010, tăng huyết áp được cho là nguyên nhân gây ra 18% tổng số ca tử vong (9,4 triệu người trên toàn cầu). <ref name="Camp2015">{{Chú thích tập san học thuật |vauthors=Campbell NR, Lackland DT, Lisheng L, Niebylski ML, Nilsson PM, Zhang XH |date=March 2015 |title=Using the Global Burden of Disease study to assist development of nation-specific fact sheets to promote prevention and control of hypertension and reduction in dietary salt: a resource from the World Hypertension League |journal=Journal of Clinical Hypertension |volume=17 |issue=3 |pages=165–167 |doi=10.1111/jch.12479 |pmc=8031937 |pmid=25644474}}</ref> |
|||
== Triệu chứng cơ năng và triệu chứng thực thể == |
|||
Tăng huyết áp hiếm khi biểu hiện ra triệu chứng cơ năng. Việc xác định tăng huyết áp thường thông qua [[Sàng lọc (y tế)|sàng lọc]] hoặc khi bệnh nhân đến khám về một chứng bệnh không liên quan. Một số người bị tăng huyết áp cho biết họ bị [[đau đầu]] (đặc biệt là ở đau [[Xương chẩm|vùng chẩm]] và đau vào buổi sáng), [[xây xẩm]], [[chóng mặt]], [[ù tai]] (nghe tiếng ù ù hoặc tiếng rít trong tai), thay đổi thị lực hoặc [[ngất xỉu]] . <ref name="Fisher2005">{{Chú thích sách|url=https://archive.org/details/harrisonsprincip00kasp|title=Harrison's Principles of Internal Medicine|vauthors=Fisher ND, Williams GH|publisher=McGraw-Hill|year=2005|isbn=978-0-07-139140-5|veditors=Kasper DL, Braunwald E, Fauci AS|edition=16th|location=New York|pages=[https://archive.org/details/harrisonsprincip00kasp/page/n1491 1463]–1481|chapter=Hypertensive vascular disease|display-editors=etal|url-access=limited}}</ref> Tuy nhiên, những triệu chứng này có thể do [[lo âu]] hơn là tăng huyết áp. <ref name="Stress2012">{{Chú thích tập san học thuật |vauthors=Marshall IJ, Wolfe CD, McKevitt C |date=July 2012 |title=Lay perspectives on hypertension and drug adherence: systematic review of qualitative research |journal=BMJ |volume=345 |pages=e3953 |doi=10.1136/bmj.e3953 |pmc=3392078 |pmid=22777025}}</ref> |
|||
Khi [[Khám sức khỏe|khám thực thể]], tăng huyết áp có thể liên quan đến các thay đổi ở [[đáy mắt]] khi [[soi đáy mắt]] . <ref name="Wong2007">{{Chú thích tập san học thuật |vauthors=Wong TY, Wong T, Mitchell P |date=February 2007 |title=The eye in hypertension |journal=Lancet |volume=369 |issue=9559 |pages=425–435 |doi=10.1016/S0140-6736(07)60198-6 |pmid=17276782}}</ref> Mức độ nghiêm trọng của những thay đổi điển hình liên quan đến [[bệnh võng mạc do tăng huyết áp]] được phân loại từ độ I đến IV; độ I và II khó phân biệt với nhau. <ref name="Wong2007" /> Mức độ nghiêm trọng của bệnh võng mạc có mối tương quan với thời gian hoặc mức độ nghiêm trọng của tăng huyết áp. <ref name="Fisher2005" /> |
|||
=== Tăng huyết áp thứ phát === |
|||
Tăng huyết áp thứ phát là tăng huyết áp do nguyên nhân đã xác định được và có thể đi kèm triệu chứng cơ năng và triệu chứng thực thể cụ thể khác. Ví dụ, [[hội chứng Cushing]]<nowiki/>ngoài việc gây ra tăng huyết áp còn gây [[Bụng phệ|béo trung tâm]] (béo phì ở vùng thân mình), <ref>{{Chú thích web|url=https://www.ncbi.nlm.nih.gov/medgen/1637490#Definition|tựa đề=Truncal obesity (Concept Id: C4551560) – MedGen – NCBI|website=www.ncbi.nlm.nih.gov|ngôn ngữ=en|ngày truy cập=2022-04-24}}</ref> [[tiền đái tháo đường]], [[mặt tròn như mặt trăng]], bướu mỡ sau cổ và vai (được gọi là bướu trâu) và rạn da màu tím vùng bụng. <ref name="ABC">{{Chú thích sách|title=ABC of hypertension|vauthors=O'Brien E, Beevers DG, Lip GY|publisher=BMJ Books|year=2007|isbn=978-1-4051-3061-5|location=London}}</ref> Bệnh nhận [[cường giáp]] thường sụt cân kèm theo tăng cảm giác thèm ăn, [[Nhịp tim nhanh bất thường|nhịp tim nhanh]], [[Mắt lồi|lồi mắt]] và run. [[Hẹp động mạch thận]] (RAS) có [[tiếng thổi]] khu trú ở vùng bụng bên trái hoặc bên phải đường giữa (RAS một bên), hoặc ở cả hai vị trí (RAS hai bên). [[Hẹp động mạch chủ]] thường gây ra tụt huyết áp chi dưới so với cánh tay (chỉ số huyết áp cổ chân-cánh tay (ABI) giảm), bắt mạch [[động mạch đùi]] thấy chậm hoặc không bắt được. [[U tủy thượng thận]] gây ra các cơn tăng huyết áp đột ngột kèm đau đầu, [[đánh trống ngực]], [[Nhợt nhạt|da, niêm mạc nhợt]] và [[Mồ hôi|tăng tiết mồ hôi]]. <ref name="ABC" /> |
|||
=== Cơn tăng huyết áp === |
|||
{{Chính|Cơn tăng huyết áp}}Huyết áp tăng rất cao (HATT ≥ 180 mmHg và/hoặc HATTr ≥ 110 mmHg) được gọi là cơn tăng huyết áp. <ref>{{Chú thích tập san học thuật |last=Research |first=Center for Drug Evaluation and |date=2021-01-21 |title=High Blood Pressure – Understanding the Silent Killer |url=https://www.fda.gov/drugs/special-features/high-blood-pressure-understanding-silent-killer |journal=FDA |language=en}}</ref> Cơn tăng huyết áp được phân loại thành [[tăng huyết áp khẩn cấp]] (không có tổn thương cơ quan đích) hoặc [[Cao huyết áp cấp|tăng huyết áp cấp cứu]] (có mặt của tổn thương cơ quan đích). <ref>{{Chú thích tập san học thuật |vauthors=Rodriguez MA, Kumar SK, De Caro M |date=2010-04-01 |title=Hypertensive crisis |url=https://semanticscholar.org/paper/7b520e1ed4cee360c275ebf52da27dccb0c6bfe8 |journal=Cardiology in Review |volume=18 |issue=2 |pages=102–107 |doi=10.1097/CRD.0b013e3181c307b7 |pmid=20160537}}</ref> <ref>{{Chú thích web|url=http://www.heart.org/HEARTORG/Conditions/HighBloodPressure/AboutHighBloodPressure/Hypertensive-Crisis_UCM_301782_Article.jsp|tựa đề=Hypertensive Crisis|website=www.heart.org|url lưu trữ=https://web.archive.org/web/20150725220209/http://www.heart.org/HEARTORG/Conditions/HighBloodPressure/AboutHighBloodPressure/Hypertensive-Crisis_UCM_301782_Article.jsp|ngày lưu trữ=25 July 2015|url-status=live|ngày truy cập=2015-07-25}}</ref> |
|||
Trong trường hợp tăng huyết áp khẩn cấp, không thấy bằng chứng về tổn thương cơ quan đích gây huyết áp tăng cao. Trong những trường hợp này, có thể uống thuốc để hạ huyết áp dần dần trong vòng 24 đến 48 giờ. <ref name="Marik2007">{{Chú thích tập san học thuật |vauthors=Marik PE, Varon J |date=June 2007 |title=Hypertensive crises: challenges and management |url=http://chestjournal.chestpubs.org/content/131/6/1949.long |url-status=dead |journal=Chest |volume=131 |issue=6 |pages=1949–1962 |doi=10.1378/chest.06-2490 |pmid=17565029 |archive-url=https://archive.today/20121204174126/http://chestjournal.chestpubs.org/content/131/6/1949.long |archive-date=2012-12-04}}</ref> |
|||
Trong tăng huyết áp cấp cứu, có bằng chứng tổn thương trực tiếp đến một hoặc nhiều cơ quan. <ref name="JNC7">{{Chú thích tập san học thuật |vauthors=Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo JL, Jones DW, Materson BJ, Oparil S, Wright JT, Roccella EJ |date=December 2003 |title=Seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure |journal=Hypertension |volume=42 |issue=6 |pages=1206–1252 |doi=10.1161/01.HYP.0000107251.49515.c2 |pmid=14656957 |doi-access=free}}</ref> <ref name="Perez">{{Chú thích tập san học thuật |vauthors=Perez MI, Musini VM |date=January 2008 |title=Pharmacological interventions for hypertensive emergencies |journal=The Cochrane Database of Systematic Reviews |volume=2008 |issue=1 |pages=CD003653 |doi=10.1002/14651858.CD003653.pub3 |pmc=6991936 |pmid=18254026}}</ref> Các cơ quan bị ảnh hưởng nhiều nhất gồm não, thận, tim và phổi, gây nên các triệu chứng bao gồm lú lẫn, buồn ngủ, đau ngực và khó thở. <ref name="Marik2007" /> Trong tăng huyết áp cấp cứu, huyết áp phải giảm nhanh hơn để ngăn chặn quá trình tổn thương cơ quan, <ref name="Marik2007" /> tuy nhiên, thiếu bằng chứng [[thử nghiệm ngẫu nhiên có đối chứng]] cho phương pháp điều trị này. <ref name="Perez" /> |
|||
=== Thai kỳ === |
|||
Tăng huyết áp xảy ra ở khoảng 8–10% trường hợp mang thai. <ref name="ABC" />Để chẩn đoán tăng huyết áp trong thai kỳ, cần tiến hành 2 lần đo huyết áp cách nhau 6 giờ, và 2 lần này có chỉ số lớn hơn 140/90 mmHg. <ref name="harrison">{{Chú thích sách|title=Harrison's principles of internal medicine.|publisher=McGraw-Hill|year=2011|isbn=9780071748896|edition=18th|location=New York|pages=55–61}}</ref> Bệnh nhân mang thai, có tăng huyết áp được phân loại là tăng huyết áp từ trước khi mang thai kỳ, [[tăng huyết áp thai kỳ]] và [[tiền sản giật]] . <ref name="uptodate.com">{{Chú thích web|url=http://www.uptodate.com/contents/management-of-hypertension-in-pregnant-and-postpartum-women|tựa đề=Management of hypertension in pregnant and postpartum women|website=www.uptodate.com|url lưu trữ=https://web.archive.org/web/20160304070333/http://www.uptodate.com/contents/management-of-hypertension-in-pregnant-and-postpartum-women|ngày lưu trữ=4 March 2016|url-status=live|ngày truy cập=2015-07-30}}</ref> |
|||
== Phân loại == |
== Phân loại == |
||
Phiên bản lúc 11:10, ngày 14 tháng 12 năm 2022
| Tăng huyết áp | |
|---|---|
 | |
| Máy đo huyết áp điện tử (trong hình cho thấy huyết áp tâm thu 158mmHg, huyết áp tâm trương 99mmHg và nhịp tim 80 lần/phút. | |
| Chuyên khoa | y học gia đình, hypertensiology |
| ICD-10 | I10,I11,I12, I13,I15 |
| ICD-9-CM | 401 |
| OMIM | 145500 |
| DiseasesDB | 6330 |
| MedlinePlus | 000468 |
| eMedicine | med/1106 ped/1097 emerg/267 |
| Patient UK | Tăng huyết áp |
| MeSH | D006973 |
Tăng huyết áp (viết tắt là: THA ) hay còn gọi là cao huyết áp, lên cơn tăng-xông (nguồn gốc: Hypertension trong tiếng Pháp) là một tình trạng bệnh lý mạn tính, trong đó áp lực máu tác dụng lên thành mạch đo được ở động mạch tăng cao. [1] THA thường không gây ra triệu chứng. [2] Tuy nhiên, THA lâu dài là một yếu tố nguy cơ chính gây tai biến mạch máu não (đột quỵ), bệnh mạch vành, suy tim, rung nhĩ, bệnh động mạch ngoại vi, giảm thị lực, bệnh thận mạn tính và suy giảm trí nhớ . [3] [4] [5] [6] Tăng huyết áp là nguyên nhân chính gây tử vong sớm trên toàn thế giới. [7]
Tăng huyết áp được phân loại thành tăng huyết áp nguyên phát và tăng huyết áp thứ phát . [8] Khoảng 90–95% số ca là tăng huyết áp nguyên phát, được định nghĩa là dùng để chỉ các trường hợp không xác định được bệnh nguyên gây tăng huyết áp rõ ràng (vô căn). [8] [9] Các yếu tố lối sống làm tăng nguy cơ gồm ăn nhiều muối, thừa cân, hút thuốc lá và lạm dụng rượu . [2] [8] 5–10% số ca còn lại được phân loại là tăng huyết áp thứ phát, được định nghĩa là tăng huyết áp do nguyên nhân có thể xác định được, chẳng hạn như bệnh thận mạn, hẹp động mạch thận, rối loạn nội tiết hoặc sử dụng thuốc tránh thai . [8]
Huyết áp thường được đo bằng hai chỉ số là: huyết áp tâm thu (systolic, viết tắt là HATT, tương ứng với huyết áp tối đa) và huyết áp tâm trương (diastolic, viết tắt là HATTr, tương ứng với huyết áp tối thiểu). [2] Đối với hầu hết người lớn khi nghỉ ngơi, thông thường HATT nằm trong khoảng 100–130 milimét thủy ngân (mmHg) và HATTr nằm trong khoảng 60–80 mmHg. [10] [11] Đối với hầu hết người lớn, tăng huyết áp xuất hiện nếu huyết áp lúc nghỉ ngơi liên tục ở mức lớn hơn hoặc bằng 130/80 hoặc 140/90 mmHg. [8] [10] Huyết áp của trẻ em được tính theo tuổi. [12] Theo dõi huyết áp lưu động trong (Holter huyết áp) trong thời gian 24 giờ có vẻ chính xác hơn so với đo huyết áp tại văn phòng. [8] [1]
Thay đổi lối sống và dùng thuốc có thể hạ huyết áp và giảm nguy cơ biến chứng sức khỏe. [13] Thay đổi lối sống bao gồm giảm cân, tập thể dục, giảm lượng muối ăn vào, giảm lượng rượu và chế độ ăn uống lành mạnh . [8] Nếu thay đổi lối sống là không đủ, thì thuốc huyết áp sẽ được sử dụng. [13] Dùng phối hợp ba loại thuốc có thể kiểm soát huyết áp ở 90% trường hợp. [8] Việc điều trị huyết áp ở những người có huyết áp >160/100 mmHg bằng thuốc có mối tương quan đến cải thiện tuổi thọ . [14] Tác dụng điều trị huyết áp ở khoảng giữa 130/80 mmHg và 160/100 mmHg ít rõ ràng hơn, nhưng một số tổng quan hệ thống vẫn cho thấy lợi ích [10] [15] [16] và một số tổng quan hệ thống khác cho thấy lợi ích không rõ ràng. [17] [18] [19] Tăng huyết áp ảnh hưởng 16 đến 37% dân số trên toàn cầu. [8] Năm 2010, tăng huyết áp được cho là nguyên nhân gây ra 18% tổng số ca tử vong (9,4 triệu người trên toàn cầu). [20]
Triệu chứng cơ năng và triệu chứng thực thể
Tăng huyết áp hiếm khi biểu hiện ra triệu chứng cơ năng. Việc xác định tăng huyết áp thường thông qua sàng lọc hoặc khi bệnh nhân đến khám về một chứng bệnh không liên quan. Một số người bị tăng huyết áp cho biết họ bị đau đầu (đặc biệt là ở đau vùng chẩm và đau vào buổi sáng), xây xẩm, chóng mặt, ù tai (nghe tiếng ù ù hoặc tiếng rít trong tai), thay đổi thị lực hoặc ngất xỉu . [21] Tuy nhiên, những triệu chứng này có thể do lo âu hơn là tăng huyết áp. [22]
Khi khám thực thể, tăng huyết áp có thể liên quan đến các thay đổi ở đáy mắt khi soi đáy mắt . [23] Mức độ nghiêm trọng của những thay đổi điển hình liên quan đến bệnh võng mạc do tăng huyết áp được phân loại từ độ I đến IV; độ I và II khó phân biệt với nhau. [23] Mức độ nghiêm trọng của bệnh võng mạc có mối tương quan với thời gian hoặc mức độ nghiêm trọng của tăng huyết áp. [21]
Tăng huyết áp thứ phát
Tăng huyết áp thứ phát là tăng huyết áp do nguyên nhân đã xác định được và có thể đi kèm triệu chứng cơ năng và triệu chứng thực thể cụ thể khác. Ví dụ, hội chứng Cushingngoài việc gây ra tăng huyết áp còn gây béo trung tâm (béo phì ở vùng thân mình), [24] tiền đái tháo đường, mặt tròn như mặt trăng, bướu mỡ sau cổ và vai (được gọi là bướu trâu) và rạn da màu tím vùng bụng. [25] Bệnh nhận cường giáp thường sụt cân kèm theo tăng cảm giác thèm ăn, nhịp tim nhanh, lồi mắt và run. Hẹp động mạch thận (RAS) có tiếng thổi khu trú ở vùng bụng bên trái hoặc bên phải đường giữa (RAS một bên), hoặc ở cả hai vị trí (RAS hai bên). Hẹp động mạch chủ thường gây ra tụt huyết áp chi dưới so với cánh tay (chỉ số huyết áp cổ chân-cánh tay (ABI) giảm), bắt mạch động mạch đùi thấy chậm hoặc không bắt được. U tủy thượng thận gây ra các cơn tăng huyết áp đột ngột kèm đau đầu, đánh trống ngực, da, niêm mạc nhợt và tăng tiết mồ hôi. [25]
Cơn tăng huyết áp
Huyết áp tăng rất cao (HATT ≥ 180 mmHg và/hoặc HATTr ≥ 110 mmHg) được gọi là cơn tăng huyết áp. [26] Cơn tăng huyết áp được phân loại thành tăng huyết áp khẩn cấp (không có tổn thương cơ quan đích) hoặc tăng huyết áp cấp cứu (có mặt của tổn thương cơ quan đích). [27] [28]
Trong trường hợp tăng huyết áp khẩn cấp, không thấy bằng chứng về tổn thương cơ quan đích gây huyết áp tăng cao. Trong những trường hợp này, có thể uống thuốc để hạ huyết áp dần dần trong vòng 24 đến 48 giờ. [29]
Trong tăng huyết áp cấp cứu, có bằng chứng tổn thương trực tiếp đến một hoặc nhiều cơ quan. [30] [31] Các cơ quan bị ảnh hưởng nhiều nhất gồm não, thận, tim và phổi, gây nên các triệu chứng bao gồm lú lẫn, buồn ngủ, đau ngực và khó thở. [29] Trong tăng huyết áp cấp cứu, huyết áp phải giảm nhanh hơn để ngăn chặn quá trình tổn thương cơ quan, [29] tuy nhiên, thiếu bằng chứng thử nghiệm ngẫu nhiên có đối chứng cho phương pháp điều trị này. [31]
Thai kỳ
Tăng huyết áp xảy ra ở khoảng 8–10% trường hợp mang thai. [25]Để chẩn đoán tăng huyết áp trong thai kỳ, cần tiến hành 2 lần đo huyết áp cách nhau 6 giờ, và 2 lần này có chỉ số lớn hơn 140/90 mmHg. [32] Bệnh nhân mang thai, có tăng huyết áp được phân loại là tăng huyết áp từ trước khi mang thai kỳ, tăng huyết áp thai kỳ và tiền sản giật . [33]
Phân loại

Huyết áp thường được phân loại dựa trên huyết áp tâm thu và huyết áp tâm trương. Huyết áp tâm thu là áp lực máu trong lòng mạch trong khi tim đập. Huyết áp tâm trương là áp lực máu trong khoảng thời gian giữa hai lần đập của tim. Khi huyết áp tâm thu hay tâm trương cao hơn giá trị bình thường theo tuổi thì được phân loại là tiền tăng huyết áp hoặc tăng huyết áp.
| Phân loại | Huyết áp tâm thu | Huyết áp tâm trương | ||
|---|---|---|---|---|
| mmHg | kPa | mmHg | kPa | |
| Bình thường | 90–119 | 12–15.9 | 60–79 | 8.0–10.5 |
| Tiền tăng huyết áp | 120–139 | 16.0–18.5 | 80–89 | 10.7–11.9 |
| Giai đoạn 1 | 140–159 | 18.7–21.2 | 90–99 | 12.0–13.2 |
| Giai đoạn 2 | ≥160 | ≥21.3 | ≥100 | ≥13.3 |
| Tăng huyết áp tâm thu đơn độc | ≥140 | ≥18.7 | <90 | <12.0 |
| Nguồn: Hiệp hội Tim Hoa Kỳ (2003).[34] | ||||
Tăng huyết áp[35] được chia thành các phân loại như tăng huyết áp giai đoạn I, tăng huyết áp giai đoạn II, và tăng huyết áp tâm thu đơn độc. Tăng huyết áp tâm thu đơn độc là khi huyết áp tâm thu tăng đi kèm với huyết áp tâm trương bình thường ở người lớn. Cơ sở phân loại tăng huyết áp được thực hiện dựa vào con số huyết áp trung bình lúc nghỉ của bệnh nhân được lấy sau hai hay nhiều lần đo bất kỳ. Các cá nhân có tuổi lớn hơn 50 được phân loại là có tăng huyết áp nếu huyết áp tâm thu của họ luôn luôn ở mức thấp nhất là 140 mm Hg hay là 90 mm Hg đối với huyết áp tâm trương. Những bệnh nhân có huyết áp cao hơn 130/80 mm Hg và các bệnh đái tháo đường hay bệnh thận cần phải được chữa trị.[34]
Tăng huyết áp còn được phân loại kháng trị nếu các thuốc do không thể có tác dụng giúp cho huyết áp trở về bình thường.[34]
Tăng huyết áp do vận động là sự tăng huyết áp quá mức trong quá trình cơ thể vận động như trong quá trình di chuyển nhiều, tập thể dục...[36][37][38] Tăng huyết áp do vận động có thể là dấu hiệu của bệnh tăng huyết áp[38][39]. Trong quá trình vận động,áp lực tâm thu được xem là bình thường nếu ở trong mức 200-230 mmHg[39].
Điều trị
Điều chỉnh lối sống
Bước đầu trong điều trị tăng huyết áp phải thay đổi lối sống hợp lý bao gồm: chế độ ăn, tập thể dục, giảm cân. Thay đổi lối sống có thể giảm huyết áp ở một số bệnh nhân. Hiệu quả của chúng tương tự như sử dụng thuốc. Nếu huyết áp vẫn cao phải sử dụng thuốc ngay, khuyến cáo điều trị ở trường hợp này là điều chỉnh lối sống kết hợp với sử dụng thuốc.
Chế độ ăn ít muối rất có lợi. Nghiên cứu đối với người châu Âu (Caucasians) cho thấy nếu thực hiện chế độ ăn ít muối trong hơn 4 tuần nhận thấy sẽ giảm huyết áp, ở cả người bình thường lẫn bệnh nhân tăng huyết áp. Chế độ ăn DASH (Dietary Approaches to Stop Hypertension), chế độ ăn giàu hạt dẻ, cá, gia cầm, trái cây và rau quả giảm huyết áp. Điều quan trọng là phải hạn chế hấp thu Natri. Mặc dù chế độ ăn cũng giàu kali, magnesium, calci, protein. Những phương pháp điều trị khác hướng đến giảm những căng thẳng thần kinh như biofeedback, thư giãn hoặc thiền có thể điều trị huyết áp. Tuy nhiên, hiệu quả của chúng không bằng giáo dục chăm sóc sức khỏe, với những nhận thức những lối sống không tốt.
Điều trị bằng thuốc
Điều trị ban đầu tốt nhất còn đang tranh cãi của Cochrane collaboration, WHO và Hoa Kỳ sử dụng thuốc lợi tiểu thiazide liều thấp. Hướng dẫn của liên hiệp Anh (UK) nhấn mạnh nên sử dụng nhóm thuốc block kênh calci (CCB) cho người trên 55 tuổi hoặc người gốc Phi hoặc Caribbe, còn đối với thanh niên nên sử dụng nhóm thuốc ức chế enzyme chuyển hóa angiotensin (ACE-I). Ở Nhật có thể bắt đầu điều trị với một trong 6 nhóm thuốc: CCB, ACEI/ARB, lợi tiểu thiazide, beta-blockers, alpha-blockers đều phù hợp, Trong khi Canada và châu Âu tất cả các nhóm nhưng nhóm thuốc alpha-blockers cần khuyến cáo.
Điều trị bằng kết hợp thuốc
Phần lớn bệnh nhân cần điều trị hơn một loại thuốc để kiểm soát huyết áp. Trong trường hợp huyết áp tâm thu lớn hơn 160 mm Hg hoặc huyết áp tâm trương lớn hơn 100 mmHg Hiệp hội Tim mạch Hoa kỳ (American Heart Association) khuyến cáo bắt đầu kết hợp một thiazide và một ACEI, ARB hoặc CCB, hoặc kết hợp một ACEI và CCB cũng hiệu quả.
Không cho phép kết hợp thuốc chẹn kênh calci nhóm non-dihydropyridine (như verapamil hoặc diltiazem) với một beta-blockers, thuốc phong tỏa hệ thống renin–angiotensin (ví dụ: ức chế enzyme chuyển hóa angiotensin + angiotensin receptor blocker), hệ thống renin–angiotensin blockers và beta-blockers. Kết hợp ACE-inhibitor hoặc đối kháng angiotensin II–receptor, một thuốc lợi tiểu và một NSAID (bao gồm ức chế chọn lọc COX-2 và những thuốc không kê đơn như ibuprofen).
Sinh lý bệnh tăng huyết áp
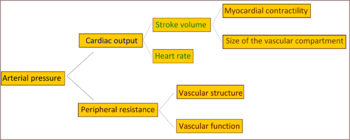

Phần lớn bệnh nhân tăng huyết áp nguyên phát, tăng cản trở mạch máu (tổng kháng ngoại vi) chiếm áp lực cao trong khi lượng tim vẫn bình thường. Có bằng chứng cho thấy một số người trẻ tuổi với tiền cao huyết áp hay "tăng huyết áp ngoại biên có cung lượng tim cao, nhịp tim cao và kháng ngoại vi bình thường, gọi là tăng huyết áp ngoại biên tăng động [40] Những cá nhân có tình trạng điển hình của tăng huyết áp cần thiết lập trong cuộc sống sau này như cung lượng tim của họ giảm và kháng ngoại biên tăng lên theo tuổi tác.[40].[41] Việc tăng sức đề kháng ngoại biên trong tăng huyết áp được thành lập chủ yếu là do thu hẹp cấu trúc của động mạch nhỏ và tiểu động mạch,[42] mặc dù giảm số lượng hoặc mật độ của các mao mạch cũng có thể góp một phần.[43] Tăng huyết áp cũng được kết hợp với giảm phù tĩnh mạch ngoại vi [44] mà có thể làm tăng hồi lưu tĩnh mạch, tăng tải tim, và cuối cùng gây ra rối loạn chức năng tâm trương. Cho dù tăng hoạt động co đóng một vai trò trong tăng huyết áp cần thiết lập là không rõ ràng.[45]
Áp lực mạch (chênh lệch giữa huyết áp tâm thu và tâm trương huyết áp) thường tăng ở những người lớn tuổi bị tăng huyết áp. Điều này có thể có nghĩa là huyết áp tâm thu là cao bất thường, nhưng áp lực tâm trương có thể bình thường hoặc thấp - một tình trạng gọi là cao huyết áp tâm thu cô lập.[46] Áp lực mạch cao ở những người cao tuổi bị tăng huyết áp hoặc cao huyết áp tâm thu cô lập được giải thích bởi sự gia tăng cứng động mạch, mà thường đi kèm với sự lão hóa và có thể trầm trọng hơn do huyết áp cao.[47] Nhiều cơ chế đã được đề xuất để giải thích cho sự gia tăng kháng ngoại biên trong tăng huyết áp. Hầu hết các bằng chứng kết hợp nhau, hoặc rối loạn trong muối thận và nước xử lý (đặc biệt là những bất thường trong các bên trong thận (Hệ renin-angiotensin )[48] và/hoặc bất thường của hệ thống thần kinh giao cảm.[49] Các cơ chế này không loại trừ lẫn nhau và có khả năng là cả hai đóng góp vào một mức độ nào trong hầu hết các trường hợp tăng huyết áp cần thiết. Nó cũng đã được đề nghị rối loạn chức năng nội mô và mạch máu viêm cũng có thể góp phần làm tăng sức cản ngoại vi và tổn thương mạch máu trong bệnh tăng huyết áp.[50][51]
Tham khảo
- ^ a b Naish J, Court DS (2014). Medical sciences (ấn bản 2). tr. 562. ISBN 9780702052491.
- ^ a b c “High Blood Pressure Fact Sheet”. CDC. 19 tháng 2 năm 2015. Lưu trữ bản gốc ngày 6 tháng 3 năm 2016. Truy cập ngày 6 tháng 3 năm 2016.
- ^ Lackland DT, Weber MA (tháng 5 năm 2015). “Global burden of cardiovascular disease and stroke: hypertension at the core”. The Canadian Journal of Cardiology. 31 (5): 569–571. doi:10.1016/j.cjca.2015.01.009. PMID 25795106.
- ^ Mendis S, Puska P, Norrving B (2011). Global atlas on cardiovascular disease prevention and control (PDF) (ấn bản 1). Geneva: World Health Organization in collaboration with the World Heart Federation and the World Stroke Organization. tr. 38. ISBN 9789241564373. Bản gốc (PDF) lưu trữ 17 Tháng tám năm 2014.
- ^ Hernandorena I, Duron E, Vidal JS, Hanon O (tháng 7 năm 2017). “Treatment options and considerations for hypertensive patients to prevent dementia”. Expert Opinion on Pharmacotherapy (Review). 18 (10): 989–1000. doi:10.1080/14656566.2017.1333599. PMID 28532183.
- ^ Lau DH, Nattel S, Kalman JM, Sanders P (tháng 8 năm 2017). “Modifiable Risk Factors and Atrial Fibrillation”. Circulation (Review). 136 (6): 583–596. doi:10.1161/CIRCULATIONAHA.116.023163. PMID 28784826.
- ^ “Hypertension”. www.who.int (bằng tiếng Anh). Truy cập ngày 13 tháng 5 năm 2022.
- ^ a b c d e f g h i Poulter NR, Prabhakaran D, Caulfield M (tháng 8 năm 2015). “Hypertension”. Lancet. 386 (9995): 801–812. doi:10.1016/s0140-6736(14)61468-9. PMID 25832858.
- ^ Carretero OA, Oparil S (tháng 1 năm 2000). “Essential hypertension. Part I: definition and etiology”. Circulation. 101 (3): 329–335. doi:10.1161/01.CIR.101.3.329. PMID 10645931.
- ^ a b c Whelton PK, Carey RM, Aronow WS, Casey DE, Collins KJ, Dennison Himmelfarb C, DePalma SM, Gidding S, Jamerson KA, Jones DW, MacLaughlin EJ, Muntner P, Ovbiagele B, Smith SC, Spencer CC, Stafford RS, Taler SJ, Thomas RJ, Williams KA, Williamson JD, Wright JT (tháng 6 năm 2018). “2017 ACC/AHA/AAPA/ABC/ACPM/AGS/APhA/ASH/ASPC/NMA/PCNA Guideline for the Prevention, Detection, Evaluation, and Management of High Blood Pressure in Adults: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines”. Hypertension. 71 (6): e13–e115. doi:10.1161/HYP.0000000000000065. PMID 29133356.
- ^ Mancia G, Fagard R, Narkiewicz K, Redon J, Zanchetti A, Böhm M, và đồng nghiệp (tháng 7 năm 2013). “2013 ESH/ESC guidelines for the management of arterial hypertension: the Task Force for the Management of Arterial Hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC)”. European Heart Journal. 34 (28): 2159–2219. doi:10.1093/eurheartj/eht151. PMID 23771844.
- ^ James PA, Oparil S, Carter BL, Cushman WC, Dennison-Himmelfarb C, Handler J, Lackland DT, LeFevre ML, MacKenzie TD, Ogedegbe O, Smith SC, Svetkey LP, Taler SJ, Townsend RR, Wright JT, Narva AS, Ortiz E (tháng 2 năm 2014). “2014 evidence-based guideline for the management of high blood pressure in adults: report from the panel members appointed to the Eighth Joint National Committee (JNC 8)”. JAMA. 311 (5): 507–520. doi:10.1001/jama.2013.284427. PMID 24352797.
- ^ a b “How Is High Blood Pressure Treated?”. National Heart, Lung, and Blood Institute. 10 tháng 9 năm 2015. Lưu trữ bản gốc ngày 6 tháng 4 năm 2016. Truy cập ngày 6 tháng 3 năm 2016.
- ^ Musini VM, Tejani AM, Bassett K, Puil L, Wright JM (tháng 6 năm 2019). “Pharmacotherapy for hypertension in adults 60 years or older”. The Cochrane Database of Systematic Reviews. 6 (6): CD000028. doi:10.1002/14651858.CD000028.pub3. PMC 6550717. PMID 31167038.
- ^ Sundström J, Arima H, Jackson R, Turnbull F, Rahimi K, Chalmers J, Woodward M, Neal B (tháng 2 năm 2015). “Effects of blood pressure reduction in mild hypertension: a systematic review and meta-analysis”. Annals of Internal Medicine. 162 (3): 184–191. doi:10.7326/M14-0773. PMID 25531552.
- ^ Xie X, Atkins E, Lv J, Bennett A, Neal B, Ninomiya T, Woodward M, MacMahon S, Turnbull F, Hillis GS, Chalmers J, Mant J, Salam A, Rahimi K, Perkovic V, Rodgers A (tháng 1 năm 2016). “Effects of intensive blood pressure lowering on cardiovascular and renal outcomes: updated systematic review and meta-analysis”. Lancet. 387 (10017): 435–443. doi:10.1016/S0140-6736(15)00805-3. PMID 26559744. Lưu trữ bản gốc ngày 16 tháng 4 năm 2019. Truy cập ngày 11 tháng 2 năm 2019.
- ^ Diao D, Wright JM, Cundiff DK, Gueyffier F (tháng 8 năm 2012). “Pharmacotherapy for mild hypertension”. The Cochrane Database of Systematic Reviews. 8 (8): CD006742. doi:10.1002/14651858.CD006742.pub2. PMC 8985074. PMID 22895954.
- ^ Garrison SR, Kolber MR, Korownyk CS, McCracken RK, Heran BS, Allan GM (tháng 8 năm 2017). “Blood pressure targets for hypertension in older adults”. The Cochrane Database of Systematic Reviews. 2017 (8): CD011575. doi:10.1002/14651858.CD011575.pub2. PMC 6483478. PMID 28787537.
- ^ Musini VM, Gueyffier F, Puil L, Salzwedel DM, Wright JM (tháng 8 năm 2017). “Pharmacotherapy for hypertension in adults aged 18 to 59 years”. The Cochrane Database of Systematic Reviews. 2017 (8): CD008276. doi:10.1002/14651858.CD008276.pub2. PMC 6483466. PMID 28813123.
- ^ Campbell NR, Lackland DT, Lisheng L, Niebylski ML, Nilsson PM, Zhang XH (tháng 3 năm 2015). “Using the Global Burden of Disease study to assist development of nation-specific fact sheets to promote prevention and control of hypertension and reduction in dietary salt: a resource from the World Hypertension League”. Journal of Clinical Hypertension. 17 (3): 165–167. doi:10.1111/jch.12479. PMC 8031937. PMID 25644474.
- ^ a b Fisher ND, Williams GH (2005). “Hypertensive vascular disease”. Trong Kasper DL, Braunwald E, Fauci AS, và đồng nghiệp (biên tập). Harrison's Principles of Internal Medicine (ấn bản 16). New York: McGraw-Hill. tr. 1463–1481. ISBN 978-0-07-139140-5.
- ^ Marshall IJ, Wolfe CD, McKevitt C (tháng 7 năm 2012). “Lay perspectives on hypertension and drug adherence: systematic review of qualitative research”. BMJ. 345: e3953. doi:10.1136/bmj.e3953. PMC 3392078. PMID 22777025.
- ^ a b Wong TY, Wong T, Mitchell P (tháng 2 năm 2007). “The eye in hypertension”. Lancet. 369 (9559): 425–435. doi:10.1016/S0140-6736(07)60198-6. PMID 17276782.
- ^ “Truncal obesity (Concept Id: C4551560) – MedGen – NCBI”. www.ncbi.nlm.nih.gov (bằng tiếng Anh). Truy cập ngày 24 tháng 4 năm 2022.
- ^ a b c O'Brien E, Beevers DG, Lip GY (2007). ABC of hypertension. London: BMJ Books. ISBN 978-1-4051-3061-5.
- ^ Research, Center for Drug Evaluation and (21 tháng 1 năm 2021). “High Blood Pressure – Understanding the Silent Killer”. FDA (bằng tiếng Anh).
- ^ Rodriguez MA, Kumar SK, De Caro M (1 tháng 4 năm 2010). “Hypertensive crisis”. Cardiology in Review. 18 (2): 102–107. doi:10.1097/CRD.0b013e3181c307b7. PMID 20160537.
- ^ “Hypertensive Crisis”. www.heart.org. Lưu trữ bản gốc ngày 25 tháng 7 năm 2015. Truy cập ngày 25 tháng 7 năm 2015.
- ^ a b c Marik PE, Varon J (tháng 6 năm 2007). “Hypertensive crises: challenges and management”. Chest. 131 (6): 1949–1962. doi:10.1378/chest.06-2490. PMID 17565029. Bản gốc lưu trữ ngày 4 tháng 12 năm 2012.
- ^ Chobanian AV, Bakris GL, Black HR, Cushman WC, Green LA, Izzo JL, Jones DW, Materson BJ, Oparil S, Wright JT, Roccella EJ (tháng 12 năm 2003). “Seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure”. Hypertension. 42 (6): 1206–1252. doi:10.1161/01.HYP.0000107251.49515.c2. PMID 14656957.
- ^ a b Perez MI, Musini VM (tháng 1 năm 2008). “Pharmacological interventions for hypertensive emergencies”. The Cochrane Database of Systematic Reviews. 2008 (1): CD003653. doi:10.1002/14651858.CD003653.pub3. PMC 6991936. PMID 18254026.
- ^ Harrison's principles of internal medicine (ấn bản 18). New York: McGraw-Hill. 2011. tr. 55–61. ISBN 9780071748896.
- ^ “Management of hypertension in pregnant and postpartum women”. www.uptodate.com. Lưu trữ bản gốc ngày 4 tháng 3 năm 2016. Truy cập ngày 30 tháng 7 năm 2015.
- ^ a b c Chobanian AV, Bakris GL, Black HR; và đồng nghiệp (2003). “Seventh report of the Joint National Committee on Prevention, Detection, Evaluation, and Treatment of High Blood Pressure”. Hypertension. 42 (6): 1206–52. doi:10.1161/01.HYP.0000107251.49515.c2. PMID 14656957. “Và đồng nghiệp” được ghi trong:
|author=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ “High blood pressure - NHS”. National Health Service (NHS).
- ^ Jetté M, Landry F, Blümchen G (1987). “Exercise hypertension in healthy normotensive subjects. Implications, evaluation and interpretation”. Herz. 12 (2): 110–8. PMID 3583204.
|ngày truy cập=cần|url=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Pickering TG (1987). “Pathophysiology of exercise hypertension”. Herz. 12 (2): 119–24. PMID 2953661.
|ngày truy cập=cần|url=(trợ giúp) - ^ a b Rost R, Heck H (1987). “[Exercise hypertension--significance from the viewpoint of sports]”. Herz (bằng tiếng Đức). 12 (2): 125–33. PMID 3583205.
|ngày truy cập=cần|url=(trợ giúp) - ^ a b Klaus D (1987). “[Differential therapy of exercise hypertension]”. Herz (bằng tiếng Đức). 12 (2): 146–55. PMID 3583208.
|ngày truy cập=cần|url=(trợ giúp) - ^ a b Palatini P, Julius S (tháng 6 năm 2009). “The role of cardiac autonomic function in hypertension and cardiovascular disease”. Curr. Hypertens. Rep. 11 (3): 199–205. doi:10.1007/s11906-009-0035-4. PMID 19442329.
- ^ Andersson OK, Lingman M, Himmelmann A, Sivertsson R, Widgren BR (2004). “Prediction of future hypertension by casual blood pressure or invasive hemodynamics? A 30-year follow-up study”. Blood Press. 13 (6): 350–4. doi:10.1080/08037050410004819. PMID 15771219.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Folkow B (tháng 4 năm 1982). “Physiological aspects of primary hypertension”. Physiol. Rev. 62 (2): 347–504. PMID 6461865.
- ^ Struijker Boudier HA, le Noble JL, Messing MW, Huijberts MS, le Noble FA, van Essen H (tháng 12 năm 1992). “The microcirculation and hypertension”. J Hypertens Suppl. 10 (7): S147–56. PMID 1291649.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Safar ME, London GM (tháng 8 năm 1987). “Arterial and venous compliance in sustained essential hypertension”. Hypertension. 10 (2): 133–9. doi:10.1161/01.HYP.10.2.133. PMID 3301662.
- ^ Schiffrin EL (tháng 2 năm 1992). “Reactivity of small blood vessels in hypertension: relation with structural changes. State of the art lecture”. Hypertension. 19 (2 Suppl): II1–9. doi:10.1161/01.HYP.19.2_Suppl.II1-a. PMID 1735561.
- ^ Chobanian AV (tháng 8 năm 2007). “Clinical practice. Isolated systolic hypertension in the elderly”. N. Engl. J. Med. 357 (8): 789–96. doi:10.1056/NEJMcp071137. PMID 17715411.
- ^ Zieman SJ, Melenovsky V, Kass DA (tháng 5 năm 2005). “Mechanisms, pathophysiology, and therapy of arterial stiffness”. Arterioscler. Thromb. Vasc. Biol. 25 (5): 932–43. doi:10.1161/01.ATV.0000160548.78317.29. PMID 15731494.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Navar LG (tháng 12 năm 2010). “Counterpoint: Activation of the intrarenal renin-angiotensin system is the dominant contributor to systemic hypertension”. J. Appl. Physiol. 109 (6): 1998–2000, discussion 2015. doi:10.1152/japplphysiol.00182.2010a. PMC 3006411. PMID 21148349.
- ^ Esler M, Lambert E, Schlaich M (tháng 12 năm 2010). “Point: Chronic activation of the sympathetic nervous system is the dominant contributor to systemic hypertension”. J. Appl. Physiol. 109 (6): 1996–8, discussion 2016. doi:10.1152/japplphysiol.00182.2010. PMID 20185633.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Versari D, Daghini E, Virdis A, Ghiadoni L, Taddei S (tháng 6 năm 2009). “Endothelium-dependent contractions and endothelial dysfunction in human hypertension”. Br. J. Pharmacol. 157 (4): 527–36. doi:10.1111/j.1476-5381.2009.00240.x. PMC 2707964. PMID 19630832.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Marchesi C, Paradis P, Schiffrin EL (tháng 7 năm 2008). “Role of the renin-angiotensin system in vascular inflammation”. Trends Pharmacol. Sci. 29 (7): 367–74. doi:10.1016/j.tips.2008.05.003. PMID 18579222.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
Đọc thêm
- Oke DA, Bandele EO (2004). “Misconceptions of hypertension”. Journal of the National Medical Association. 96 (9): 1221–4. PMC 2568468. PMID 15481752.
- The American Journal of Hypertension
Liên kết ngoài
- The Framingham Heart Study
- Video showing how to measure blood pressure Lưu trữ 2010-06-12 tại Wayback Machine
- Tăng huyết áp trên DMOZ
- High Blood Pressure Lưu trữ 2009-01-23 tại Wayback Machine from the Heart and Stroke Foundation of Canada
- High Blood Pressure Lưu trữ 2005-12-15 tại Wayback Machine from MedlinePlus
- Huyết áp bao nhiêu là cao
- A guide to lowering high blood pressure from the National Heart, Lung, and Blood Institute
- High Blood Pressure (from the American Heart Association)
- Pulmonary Hypertension from Cleveland Clinic Online Medical Reference
