Viêm gan B
| Viêm gan B | |
|---|---|
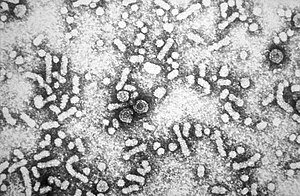 | |
| Virus viêm gan B trên ảnh hiển vi điện tử | |
| Chuyên khoa | Khoa tiêu hóa, bệnh truyền nhiễm |
| Triệu chứng | Không có, vàng da, mệt mỏi, nước tiểu đậm, đau bụng[1] |
| Biến chứng | Xơ gan, ung thư gan[2] |
| Khởi phát thông thường | Một đến sáu tháng sau nhiễm virus[1] |
| Nguyên nhân | Virus viêm gan B lây qua một số dịch cơ thể[1] |
| Yếu tố nguy cơ | Tiêm chích, quan hệ tình dục, thẩm tách, sống cùng người nhiễm[1][3] |
| Phương pháp chẩn đoán | Xét nghiệm máu[1] |
| Điều trị | Thuốc kháng virus (tenofovir, interferon), ghép gan[1] |
| Tần suất | >987 triệu (2017)[4] |
| Patient UK | Viêm gan B |
Viêm gan B là bệnh truyền nhiễm ảnh hưởng đến gan do virus viêm gan B (HBV) gây ra.[1][5] Đây là một dạng viêm gan do virus[6] có thể gây tình trạng nhiễm virus cấp tính hoặc mạn tính.[1] Nhiều người không thấy triệu chứng vào thời gian đầu.[1] Trong nhiễm cấp tính, dấu hiệu bệnh tật có thể nhanh chóng xuất hiện gồm nôn mửa, vàng da, mệt mỏi, nước tiểu đậm, đau bụng.[1] Thường những triệu chứng này kéo dài vài tuần và nhiễm virus ban đầu hiếm khi gây tử vong.[1][7] Triệu chứng nhìn chung khởi phát 30 đến 180 ngày sau nhiễm.[1] 90% người bị nhiễm virus vào khoảng lúc sinh mắc bệnh mạn tính, trong khi tỷ lệ này với người bị nhiễm sau năm tuổi là chưa đến 10%.[3] Hầu hết trường hợp mạn tính không có biểu hiện gì nhưng xơ gan và ung thư gan là nguy cơ về sau.[2] Xơ gan và ung thư gan xảy ra ở khoảng 25% ca bệnh mạn tính.[1]
Tiếp xúc với máu hoặc dịch cơ thể chứa virus là phương thức lây.[1] Ở những nơi mà bệnh phổ biến, con đường lây chủ yếu là từ mẹ sang con vào khoảng lúc sinh hoặc tiếp xúc với máu của người khác trong thời thơ ấu.[1] Ở những nơi mà bệnh hiếm gặp, tiêm chích và giao hợp là hai con đường chính.[1] Các yếu tố nguy cơ khác bao gồm làm trong lĩnh vực y tế, truyền máu, thẩm tách, sống cùng người nhiễm, sống chung với nhiều người, đi đến các quốc gia có tỷ lệ bệnh cao.[1][3] Xăm và châm cứu từng dẫn tới một số lượng đáng kể ca bệnh hồi thập niên 1980 nhưng điều này đã giảm thiểu nhờ khâu khử trùng cải thiện.[8] Virus viêm gan B không thể lây qua hành động nắm tay, dùng chung dụng cụ ăn uống, hôn, ôm, ho, hắt hơi, hay cho con bú.[3] Tình trạng có thể được chẩn đoán 30 đến 60 ngày sau phơi nhiễm.[1] Xét nghiệm máu tìm thành phần virus hoặc kháng thể chống virus thường giúp xác nhận chẩn đoán.[1] HBV là một trong năm loại virus gây viêm gan chính: A, B, C, D, và E.[9]
Căn bệnh phòng ngừa được bằng vắc-xin từ năm 1982.[1][10] Tổ chức Y tế Thế giới khuyến cáo nếu có thể thì nên chủng ngừa trong vòng 24 giờ sau sinh.[1] Về sau cần thêm hai hay ba liều để đạt hiệu quả đầy đủ.[1] Văc-xin có tác dụng 95%[1] và nằm trong các chương trình quốc gia của khoảng 180 nước trên thế giới tính đến năm 2006.[11] Những khuyến cáo khác là luôn xét nghiệm máu sàng lọc viêm gan B trước khi truyền máu và sử dụng bao cao su trong quan hệ tình dục.[1] Đối với nhiễm virus ban đầu, xử lý thế nào còn tùy vào triệu chứng.[1] Các thuốc kháng virus như tenofovir hay interferon tốt cho người bệnh mạn tính nhưng đắt đỏ.[1] Ghép gan đôi khi được áp dụng để chữa xơ gan.[1]
Có tới khoảng một phần ba dân số thế giới bị nhiễm virus viêm gan B tại một thời điểm trong cuộc đời.[1] Ít nhất 391 triệu người, tương ứng 5% dân số thế giới, bị nhiễm HBV mạn tính vào năm 2017.[4] Cùng năm số ca nhiễm HBV cấp tính là 145 triệu.[4] Mỗi năm có hơn 750.000 người tử vong vì viêm gan B,[1] trong đó khoảng 300.000 là do ung thư gan hệ quả.[12] Căn bệnh phổ biến nhất ở Tây Thái Bình Dương (6,2%) và châu Phi (6,1%),[9] trong khi tỷ lệ ở châu Âu và châu Mỹ lần lượt là 1,6 và 0,7%.[1] Tên gọi ban đầu của bệnh là "viêm gan huyết thanh".[13]
Dấu hiệu và triệu chứng[sửa | sửa mã nguồn]
Nhiễm virus viêm gan B cấp tính có liên hệ với viêm gan do virus cấp tính, tình trạng mà ban đầu biểu hiện ốm yếu toàn thân, chán ăn, buồn nôn, nôn mửa, đau nhức cơ thể, sốt nhẹ, nước tiểu đậm và theo sau là vàng da. Ở đa số người, cơn bệnh kéo dài vài tuần rồi dần dần thuyên giảm. Một số người có thể mắc một dạng bệnh gan nghiêm trọng hơn là suy gan tối cấp và khả năng dẫn tới tử vong. Mặt khác nhiễm virus có thể không gây bất kỳ triệu chứng nào và không được nhận biết.[14]
Nhiễm virus viêm gan B mạn tính có thể không có triệu chứng hoặc liên hệ với viêm gan mạn tính, dẫn tới xơ gan sau nhiều năm. Dạng bệnh này nguy hiểm bởi nó làm tăng tỷ lệ ung thư biểu mô tế bào gan (ung thư gan) lên nhiều. Ở châu Âu, viêm gan B và C là nguyên nhân của 50% trường hợp ung thư biểu mô tế bào gan.[15][16] Người bệnh mạn tính được khuyến cáo tránh đồ uống có cồn, thứ càng làm tăng nguy cơ xơ gan và ung thư gan. Nhiễm HBV mạn tính có liên hệ với viêm tiểu cầu thận màng.[17]
1–10% người nhiễm HBV có triệu chứng ngoài gan bao gồm hội chứng giống bệnh huyết thanh, viêm mạch hoại tử cấp tính, viêm tiểu cầu thận màng, hội chứng Gianotti–Crosti.[18][19] Hội chứng giống bệnh huyết thanh xảy ra ở viêm gan B cấp tính và thường kéo theo vàng da.[20] Các đặc điểm lâm sàng là sốt, ban da, viêm đa động mạch, thường dịu bớt không lâu sau khi xuất hiện vàng da nhưng có thể duy trì suốt giai đoạn bệnh cấp tính.[21] Khoảng 30–50% người bị viêm mạch hoại tử cấp mang trong mình virus viêm gan B.[22] Bệnh thận liên hệ HBV đã được mô tả ở người lớn nhưng phổ biến hơn ở trẻ em,[23][24] phổ biến nhất là viêm tiểu cầu thận màng.[21] Những rối loạn máu trung gian miễn dịch như cryoglobulin huyết và thiếu máu bất sản đã được đề cập như biểu hiện ngoài gan của nhiễm HBV nhưng mối liên hệ là không rõ ràng, bởi vậy không nên nhận định HBV là căn nguyên.[21]
Tác nhân[sửa | sửa mã nguồn]
Lây nhiễm[sửa | sửa mã nguồn]
Một người có thể bị nhiễm virus viêm gan B qua tiếp xúc với máu hoặc dịch cơ thể chứa virus. HBV dễ lây hơn HIV 50 đến 100 lần.[25][26] Các con đường lây nhiễm gồm tiếp xúc tình dục,[27] truyền máu hoặc chế phẩm máu,[28] dùng lại ống hay kim tiêm không sạch,[29] lây từ mẹ sang con trong lúc sinh. Người mẹ dương tính HBsAg có 20% nguy cơ truyền bệnh cho con trong lúc sinh nếu không can thiệp. Tỷ lệ này cao đến 90% nếu người mẹ dương tính cả với HBeAg. HBV tiềm năng lây giữa các thành viên gia đình chung sống, thường do da hay niêm mạc không lành tiếp xúc với chất tiết hoặc nước bọt chứa HBV.[30] Tuy nhiên ít nhất 30% ca người lớn mắc viêm gan B không có liên hệ với một yếu tố nguy cơ xác định.[31] Cho con bú sau dự phòng miễn dịch phù hợp không làm lây HBV từ mẹ sang con.[32] Virus có thể được phát hiện trong vòng 30 đến 60 ngày sau phơi nhiễm và có thể tồn tại rồi phát triển thành viêm gan B mạn tính. Thời gian ủ bệnh trung bình là 75 ngày nhưng có thể dao động từ 30 đến 180 ngày.[33]
Virus[sửa | sửa mã nguồn]
Cấu trúc[sửa | sửa mã nguồn]

Virus viêm gan B (HBV) là thành viên của họ Hepadnaviridae.[34] Hạt virus (virion) có một bao lipid ngoài và một lõi nucleocapsid 20 mặt hàm chứa protein lõi. Virion có đường kính 30–42 nm. Nucleocapsid bao bọc DNA virus và một DNA polymerase hoạt động phiên mã ngược.[35] Vỏ ngoài có những protein gắn giúp virus bám hoặc xâm nhập tế bào nhạy cảm. HBV là một trong những virus động vật-có-vỏ ngoài nhỏ nhất. Virion 42 nm có năng lực xâm nhiễm tế bào gan và được gọi là "hạt Dane".[36] Ngoài hạt Dane, trong huyết thanh của cá thể nhiễm còn tồn tại các thể cầu và sợi không lõi được sản sinh thừa thãi trong vòng đời của virus. Những hạt này không lây, bao gồm lipid và protein làm nên một phần bề mặt của virion được gọi là kháng nguyên bề mặt (HBsAg).[37]
Bộ gen[sửa | sửa mã nguồn]
DNA hình vòng tạo nên bộ gen của HBV nhưng bất thường ở chỗ DNA là sợi kép không hoàn chỉnh. Một đầu của sợi đầy đủ chiều dài liên kết với DNA polymerase virus. Sợi đủ có 3020–3320 nucleotide còn sợi thiếu là 1700–2800.[38] DNA virus được thấy trong nhân không lâu sau khi virus xâm nhập tế bào. DNA sợi kép thiếu biến thành sợi kép đủ bởi khâu hoàn thành sợi dương và loại bỏ một phân tử protein từ sợi âm cùng một chuỗi ngắn RNA từ sợi dương. Các base không mã hóa bị loại bỏ khỏi đầu sợi âm và các đầu được gắn lại. HBeAg được sản sinh bởi quá trình phân giải protein tiền lõi. Một số chủng đột biến hiếm gặp không sản sinh HBeAg.[39]
Bộ gen mã hóa bốn gen đã biết là C, X, P, và S. Gen C mã hóa protein lõi (HBcAg), gen P mã hóa DNA polymerase, gen S mã hóa kháng nguyên bề mặt (HBsAg) và được phân thành ba phần, preS1, preS2, và S. Vì đa codon khởi đầu, polypeptide với ba kích cỡ khác biệt là lớn (thứ tự từ bề mặt vào trong: preS1, preS2, và S), vừa (preS2, S), nhỏ (S)[40] được tạo ra.[41] Có một nhóm myristyl ở đầu preS1 của phần protein lớn đóng vai trò quan trọng trong lây nhiễm.[42] Chức năng của protein mã hóa bởi gen X chưa được hiểu rõ nhưng nó có liên hệ với sự hình thành ung thư gan. Nó kích thích các gen thúc đẩy tăng trưởng tế bào và bất hoạt hóa các phân tử điều chỉnh tăng trưởng.[43]
Sao chép[sửa | sửa mã nguồn]
Virus viêm gan B có vòng đời phức tạp. Nó là một trong một vài pararetrovirus đã biết: không là retrovirus nhưng vẫn vận dụng phiên mã ngược trong quá trình sao chép. Virus tìm đường xâm nhập tế bào bằng cách bám vào protein NTCP[44] trên bề mặt rồi nhập bào. Vì virus nhân bản thông qua RNA tạo bởi enzyme vật chủ, DNA bộ gen virus phải được đưa đến nhân tế bào nhờ những protein vật chủ gọi là chaperone. Sau đó DNA sợi kép thiếu được hoàn thiện bởi một polymerase virus và biến thành DNA vòng kín đồng hóa trị (cccDNA). cccDNA này đóng vai trò làm khuôn cho khâu phiên mã bốn mRNA virus bởi RNA polymerase vật chủ. mRNA lớn nhất (dài hơn bộ gen virus) được dùng để tạo ra những bản sao mới của bộ gen, capsid và DNA polymerase virus. Bốn bản sao virus này trải qua thêm quá trình rồi hợp thành những virion thế hệ sau. Chúng có thể được giải phóng khỏi tế bào hoặc quay lại nhân và tái lặp chu kỳ để sinh ra thêm bản sao.[41][45]
Cơ chế[sửa | sửa mã nguồn]
Virus viêm gan B nhân bản trong tế bào gan làm cản trở chức năng của gan. Một thụ thể chức năng là NTCP,[44] với virus viêm gan B ở vịt quan hệ gần thì thụ thể là carboxypeptidase D.[46][47] Các virion bám vào tế bào chủ thông qua miền preS của kháng nguyên bề mặt virus rồi nhập bào sau đó. Các thụ thể đặc trưng preS biểu hiện chủ yếu ở tế bào gan tuy nhiên DNA virus và protein còn được phát hiện ở địa điểm ngoài gan, gợi ý những thụ thể tế bào cho HBV khả năng còn tồn tại trên tế bào khác.[48]
Trong nhiễm HBV, phản ứng miễn dịch của vật chủ làm tổn thương tế bào gan và dọn dẹp virus. Trong khi phản ứng miễn dịch bẩm sinh không có vai trò đáng kể thì phản ứng miễn dịch thích nghi, nhất là tế bào T độc ( T CD8+), là thủ phạm chính làm hại gan trong bối cảnh nhiễm HBV. Các tế bào T này đối phó tình trạng nhiễm virus bằng cách tiêu diệt tế bào bị nhiễm và sản sinh cytokine kháng virus đảm nhiệm dọn dẹp HBV khỏi tế bào gan.[49] Thêm vào đó, các tế bào viêm không đặc hiệu kháng nguyên có thể làm tồi tệ thêm bệnh lý miễn dịch gây bởi tế bào T độc, và tiểu cầu hoạt hóa tại điểm nhiễm có thể tạo điều kiện cho tế bào T độc tích tụ trong gan.[50]
Như vậy về cơ bản, HBV không phải là virus độc sát tế bào, tức bản thân virus không làm tổn thương hay gây hại gì cho tế bào gan.[51] Chính là hệ miễn dịch trong nỗ lực dọn sạch virus đã giết chết tế bào gan, vậy tổn thương gan thực chất là tổn thương tự gây ra (hệ miễn dịch của vật chủ làm hại vật chủ).[51]
Chẩn đoán[sửa | sửa mã nguồn]

Để biết bị nhiễm HBV hay không, phương pháp là xét nghiệm máu hoặc huyết thanh tìm kháng nguyên virus (protein virus sản sinh) hoặc kháng thể vật chủ sản sinh.[52]
Kháng nguyên bề mặt (HBsAg) của HBV là dấu hiệu hàng đầu cho biết tình trạng nhiễm virus. Đây là kháng nguyên phát hiện được xuất hiện đầu tiên khi virus xâm nhiễm. Tuy nhiên lúc đầu HBsAg có thể không hiện diện và sau này khả năng không thể phát hiện bởi nó bị hệ miễn dịch của vật chủ dọn dẹp. Virion lây nhiễm chứa một "hạt lõi" bên trong bao bọc bộ gen virus. Hạt lõi 20 mặt gồm 180 hoặc 240 protein lõi, được gọi là kháng nguyên lõi của virus hay HBcAg. Trong thời gian mà vật chủ vẫn bị nhiễm nhưng quét dọn virus thành công, các kháng thể IgM đặc hiệu kháng nguyên lõi HBV (IgM kháng-HBc) có thể là bằng chứng huyết thanh duy nhất của căn bệnh. Vì vậy chẩn đoán hầu như xét đến HBsAg và kháng HBc toàn thể (cả IgM và IgG).[53]
Còn một kháng nguyên khác được gọi là kháng nguyên e (HBeAg) xuất hiện không lâu sau HBsAg. Sự hiện diện của HBeAg trong huyết thanh vật chủ là dấu hiệu cho thấy virus đang tích cực sao chép và tăng cường tính nhiễm.[54] Trong diễn biến nhiễm virus tự nhiên, HBeAg có thể bị dọn dẹp và các kháng thể ứng với kháng nguyên e (kháng-HBe) sẽ xuất hiện ngay sau đó. Thường điều này sẽ kìm hãm mạnh hoạt động sao chép của virus.
Nếu vật chủ xử lý được tình hình thì rốt cục HBsAg sẽ trở nên không thể phát hiện và kế đến thay thế là các kháng thể IgG ứng với kháng nguyên bề mặt và kháng nguyên lõi (kháng-HBs và kháng-HBc).[34] Thời gian từ lúc HBsAg bị loại bỏ đến khi kháng-HBs xuất hiện được gọi là giai đoạn cửa sổ. Một người âm tính với HBsAg nhưng dương tính với kháng-HBs thì hoặc là đã giải quyết được nhiễm virus hoặc đã được chủng ngừa trước đó.
Người duy trì dương tính HBsAg sáu tháng trở lên được xem là người mang viêm gan B.[55] Người mang virus có thể bị viêm gan B mạn tính phản ánh qua mức alanine aminotransferase (ALT) huyết thanh cao và viêm gan nếu họ đang ở pha giải tỏa miễn dịch. Người mang virus mà đã chuyển đảo huyết thanh sang âm tính HBeAg, nhất là người bị nhiễm khi trưởng thành, có rất ít virus và do đó ít rủi ro biến chứng lâu dài hay truyền bệnh cho người khác.[56]
Các xét nghiệm PCR đã được phát triển để phát hiện và đo lượng DNA HBV, gọi là tải lượng virus, trong các mẫu lâm sàng. Chúng được áp dụng để đánh giá tình trạng nhiễm virus và theo dõi điều trị.[57] Can bào kính mờ ở sinh thiết trông thấy qua kính hiển vi là đặc trưng của người có tải lượng virus cao.
Phòng ngừa[sửa | sửa mã nguồn]
Vắc-xin[sửa | sửa mã nguồn]
Vắc-xin phòng viêm gan B thường xuyên được khuyến cáo cho trẻ sơ sinh ở Hoa Kỳ kể từ năm 1991.[58] Liều đầu tiên nhìn chung nên cung cấp trong vòng một ngày sau sinh.[59] Vắc-xin viêm gan B là vắc-xin đầu tiên có khả năng phòng ngừa ung thư, đặc biệt là ung thư gan.[60]
Đa số vắc-xin được chia thành ba mũi. Phản ứng bảo vệ hình thành khi nồng độ kháng thể kháng-HBs đạt ít nhất 10 IU/ml trong huyết thanh người nhận. Vắc-xin hiệu quả hơn ở trẻ em và 95% người nhận vắc-xin đạt mức kháng thể bảo vệ. Tỷ lệ này giảm còn 90% với người 40 tuổi và khoảng 75% ở người trên 60 tuổi. Sự bảo vệ mà vắc-xin cung cấp duy trì lâu kể cả sau khi mức kháng thể giảm xuống dưới 10 IU/ml. Chỉ vắc-xin viêm gan B, chỉ globulin miễn dịch viêm gan B, hay kết hợp vắc-xin với globulin miễn dịch đều ngăn ngừa viêm gan B cho trẻ sinh ra từ người mẹ dương tính HBsAg.[61] Tuy nhiên kết hợp vắc-xin với globulin miễn dịch tốt hơn là chỉ mỗi vắc-xin.[61] Vắc-xin cộng globulin miễn dịch giúp ngăn lây nhiễm HBV vào khoảng lúc sinh ở 86 đến 99% trường hợp.[62]
Tenofovir dùng trong kỳ ba tháng thứ hai hay thứ ba kết hợp vắc-xin và globulin miễn dịch viêm gan B có thể làm giảm 77% nguy cơ lây nhiễm từ mẹ sang con, nhất là với những bà mẹ có lượng DNA virus cao.[63] Không có đủ bằng chứng cho thấy chỉ dùng globulin miễn dịch viêm gan B trong thai kỳ giúp làm giảm tỷ lệ lây nhiễm sang trẻ mới sinh.[64] Chưa có thử nghiệm đối chứng ngẫu nhiên được tiến hành để đánh giá hiệu quả ngăn ngừa lây nhiễm sang con của vắc-xin viêm gan B trong thai kỳ.[65]
Tất cả những người có rủi ro tiếp xúc với dịch cơ thể như máu nên được chủng ngừa.[58] Xét nghiệm để kiểm tra hiệu quả chủng ngừa được khuyến cáo và người chưa đạt miễn dịch đầy đủ nên nhận thêm liều.[58]
Trong những nghiên cứu theo dõi 10 đến 22 năm không phát hiện ca viêm gan B ở người có hệ miễn dịch bình thường đã được chủng ngừa.[66] Các đối tượng nguy cơ cao gồm nhân viên y tế, người bị suy thận mạn, đồng tính nam được tích cực khuyến cáo tiêm chủng.[67][68][69]
Cả hai loại vắc-xin viêm gan B là vắc-xin gốc huyết tương (PDV) và vắc-xin tái tổ hợp (RV) đều có hiệu quả tương tự trong phòng ngừa lây nhiễm cho nhân viên y tế và nhóm suy thận mạn.[67][68] Chỉ có một điểm khác lưu ý với nhóm nhân viên y tế là RV tiêm bắp hiệu quả hơn nhiều RV tiêm nội bì.[67]
Khác[sửa | sửa mã nguồn]
Tránh những hành vi nguy cơ như lạm dụng tiêm chích, xăm, xỏ khuyên giúp giảm thiểu lây nhiễm.[70] Các biện pháp phòng ngừa khác bao gồm luôn sàng lọc máu, chế phẩm máu, cơ quan và mô hiến; dùng bơm kim tiêm sạch; sử dụng bao cao su để làm giảm rủi ro lây qua đường tình dục.[70][71]
Những người nguy cơ cao nên được xét nghiệm vì có hướng điều trị hữu hiệu cho người mắc bệnh.[72] Các nhóm được khuyến cáo tầm soát bao gồm người chưa tiêm vắc-xin, người ở những vùng trên thế giới mà tỷ lệ viêm gan B lớn hơn 2%, người nhiễm HIV, người tiêm chích ma túy, nam giao hợp với nam, và người sống chung với người bị viêm gan B.[72] Ở Hoa Kỳ, phụ nữ mang thai được khuyên khám sàng lọc bệnh.[73]
Điều trị[sửa | sửa mã nguồn]
Viêm gan B cấp tính thường không cần chữa và hầu hết người trưởng thành tự khỏi.[74][75] Chưa đến 1% người nhiễm cần điều trị kháng virus sớm là những trường hợp bệnh diễn tiến rất nặng (viêm gan tối cấp) hoặc suy giảm miễn dịch. Mặt khác, viêm gan B mạn tính cần thiết phải can thiệp để làm giảm nguy cơ xơ gan và ung thư gan. Người bệnh mạn tính có alanine aminotransferase huyết thanh cao dai dẳng, lượng DNA HBV cao cùng dấu hiệu tổn thương gan là đối tượng cho điều trị.[76] Thời gian trị liệu là sáu tháng đến một năm, tùy vào loại thuốc và chủng virus.[77] Tuy nhiên thời gian này thường kéo dài hơn một năm nếu dùng thuốc uống.[78]
Mặc dù không loại thuốc sẵn có nào có thể diệt sạch virus nhưng chúng ngăn virus nhân bản do đó giảm thiểu tổn thương gan. Tính đến năm 2018 có 8 thuốc được cấp phép cho điều trị viêm gan B ở Hoa Kỳ, bao gồm các thuốc kháng virus lamivudine, adefovir, tenofovir disoproxil, tenofovir alafenamide, telbivudine, entecavir và hai thuốc điều chỉnh hệ miễn dịch là interferon alpha-2a và PEGylated interferon alpha-2a. Vào năm 2015 Tổ chức Y tế Thế giới khuyến cáo tenofovir hoặc entecavir là những thuốc hàng đầu.[79] Người đang bị xơ gan rất cần điều trị.[79]
Việc sử dụng interferon đòi hỏi tiêm hàng ngày hoặc ba lần một tuần đã được thay thế bằng PEGylated interferon chỉ tiêm một lần một tuần.[80] Tuy nhiên một số người dễ phản ứng hơn nhiều số khác, có thể do kiểu gen của virus hoặc đặc điểm di truyền của mỗi người. Việc điều trị kìm hãm virus nhân bản trong gan, do đó làm giảm tải lượng virus (số lượng hạt virus trong máu).[81] Sử dụng interferon có thể tạo tỷ lệ chuyển đảo huyết thanh kháng nguyên e 37% với kiểu gen A và B nhưng chỉ 6% với kiểu gen D. Kháng nguyên e mất đi sau điều trị duy trì ~45% ở kiểu A và B nhưng chỉ 25–30% ở kiểu C và D.[82]
Tiên lượng[sửa | sửa mã nguồn]
Trẻ em không dễ xóa bỏ tình trạng nhiễm như người lớn. Hơn 95% người trưởng thành hay trẻ lớn tuổi hơn sẽ hồi phục hoàn toàn và hình thành miễn dịch bảo vệ chống virus. Tuy nhiên tỷ lệ này chỉ là 30% ở trẻ nhỏ và chỉ 5% ở trẻ mới sinh nhiễm virus từ mẹ trong lúc sinh.[83] Nhóm này có 40% rủi ro trong đời tử vong vì xơ gan hoặc ung thư biểu mô tế bào gan.[80] 70% số người nhiễm trong độ tuổi một đến sáu sẽ chấm dứt tình trạng nhiễm.[84]
Viêm gan D chỉ xảy ra nếu tồn tại viêm gan B bởi virus viêm gan D (HDV) sử dụng kháng nguyên bề mặt của HBV để tạo capsid.[85] Người đồng thời nhiễm cả hai loại virus có rủi ro xơ gan và ung thư gan cao hơn.[86]
Tái phát[sửa | sửa mã nguồn]
DNA HBV tồn tại trong cơ thể sau nhiễm và bệnh tái phát ở một số người, bao gồm người có HBsAg không thể phát hiện.[87][88] Mặc dù hiếm nhưng điều này hay thấy nhất ở người sử dụng ma túy và đồ uống có cồn[89] hay người suy giảm sức đề kháng.[90] HBV trải qua những chu kỳ sao chép và không sao chép. Khoảng 50% người mang virus tái phát thể cấp tính. Tiếp nhận hóa trị là một yếu tố nguy cơ.[91] Các thuốc ức chế miễn dịch tạo điều kiện cho HBV sao chép và kìm hãm chức năng của tế bào T độc trong gan.[92] Người có HBsAg phát hiện được trong máu có nguy cơ cao nhất nhưng người chỉ có kháng thể chống kháng nguyên lõi cũng không loại trừ. Sự hiện diện của kháng thể chống kháng nguyên bề mặt, dấu hiệu của sự miễn dịch, không giúp ngăn ngừa tái phát.[91] Sử dụng thuốc kháng virus dự phòng là hướng xử lý cho trường hợp bệnh quay lại.[91]
Dịch tễ[sửa | sửa mã nguồn]
Ít nhất 391 triệu người, tương ứng 5% dân số thế giới, nhiễm HBV mạn tính vào năm 2017.[4] Cùng năm số ca nhiễm HBV cấp tính là 145 triệu.[4] Tỷ lệ theo khu vực dao động từ khoảng 6% ở châu Phi đến 0,7% ở châu Mỹ.[93]
Các con đường lẫy nhiễm bao gồm lây nhiễm dọc (mẹ sang con), lây nhiễm ngang đầu đời (vết thương, thói quen vệ sinh) và lây nhiễm ngang khi lớn (tiếp xúc tình dục, tiêm chích).[94] Tỷ lệ lây nhiễm HBV có mối liên hệ với phương thức lây chủ yếu của từng khu vực. Ở những nơi tỷ lệ thấp như Hoa Kỳ và Tây Âu, con đường lây chủ yếu là tình dục không an toàn và tiêm chích, dù có thể còn những yếu tố quan trọng khác.[95] Ở những nơi tỷ lệ vừa với 2–7% dân số bị viêm gan B mạn tính như Đông Âu, Nga, Nhật Bản, căn bệnh phần lớn lây giữa nhóm trẻ nhỏ. Ở những nơi tỷ lệ cao như Trung Quốc và Đông Nam Á, lây lúc sinh là phổ biến nhất, trong khi ở châu Phi lây trong thời thơ ấu là đáng kể.[96] Vào năm 2010 Trung Quốc có 120 triệu người nhiễm, xếp sau là Ấn Độ và Indonesia với 40 và 12 triệu ca. WHO ước tính trong năm 2019 thế giới có 296 triệu người nhiễm HBV mạn tính và 820.000 người tử vong đa phần vì những biến chứng liên quan là xơ gan và ung thư gan nguyên phát.[97]
Viêm gan B rất phổ biến tại Việt Nam.[98] Ước tính tỷ lệ nhiễm HBV ở đô thị là 10% còn ở nông thôn lên tới 40%.[99] Số người nhiễm trong khoảng 7,8 đến 15 triệu, cỡ 1/10 dân số.[99][100] Viêm gan B và C gây 80.000 ca ung thư gan và 40.000 ca tử vong hàng năm.[100] Đa số người nhiễm vào lúc sinh hoặc thời thơ ấu.[98] Chỉ chưa đến 10% người nhiễm biết rằng mình bị nhiễm và độ phủ vắc-xin là dưới 75%.[100] Tỷ lệ xét nghiệm và điều trị cũng là rất thấp.[100] CDC Hoa Kỳ khuyến cáo xét nghiệm đối với những người sinh ra ở Việt Nam hoặc có cha mẹ sinh ra ở Việt Nam.[98]
Lịch sử[sửa | sửa mã nguồn]
Con người bị nhiễm virus viêm gan B muộn nhất từ thời đồ đồng.[101][102] Chứng cứ thu được từ những di hài 4.500 năm tuổi.[102] Theo một nghiên cứu năm 2018, những bộ gen virus là cổ nhất từng khôi phục từ mẫu động vật có xương sống.[102] Một phát hiện nữa là một số chủng HBV cổ xưa vẫn còn nhiễm vào con người, trong khi số khác đã tuyệt chủng.[102] Điều này bác bỏ niềm tin rằng viêm gan B có nguồn gốc từ Tân Thế giới và lan sang châu Âu vào khoảng thế kỷ 16.[102] Một nghiên cứu khác về di hài của một đứa trẻ được ướp xác tìm thấy tại San Domenico Maggiore kết luận rằng đứa trẻ sống vào thế kỷ 16 này mang virus quan hệ gần với những biến thể hiện đại.[103] Tuy nhiên các nghiên cứu về bộ gen xác nhận nguồn gốc xa xưa hơn. Kiểu gen phụ C4 có trong thổ dân Úc và không đâu khác ở Đông Nam Á, gợi ý virus nhiễm sang người từ 50.000 năm trước.[104][105] Cũng có thể virus đã tồn tại ở người từ 40.000 năm trước rồi sau đó di cư và lan tỏa cùng con người.[106]
Lurman đã lần đầu tiên ghi chép về một đợt dịch do virus viêm gan B gây ra vào năm 1885.[107] Vào năm 1883 đậu mùa bùng phát ở Bremen và 1.289 nhân viên xưởng đóng tàu được chủng ngừa bằng bạch huyết từ người khác. Trong khoảng vài tuần đến tám tháng sau đó, 191 công nhân phát bệnh với triệu chứng vàng da và được chẩn đoán bị viêm gan huyết thanh. Công nhân nhận những lô bạch huyết khác thì khỏe mạnh. Tài liệu của Lurman mà hiện được xem là ví dụ kinh điển về nghiên cứu dịch tễ đã chứng minh bạch huyết nhiễm khuẩn là nguồn gốc của đợt bệnh.[108]
Đợt bùng phát viêm gan B lớn nhất từng ghi nhận xảy ra với 330.000 binh sĩ Hoa Kỳ trong Chiến tranh thế giới thứ Hai. Vắc-xin sốt vàng có thành phần huyết thanh người chứa virus được cho là nguyên nhân. Sau khi nhận vắc-xin khoảng 50.000 binh sĩ có biểu hiện vàng da.[109]
Vào năm 1966, Baruch Blumberg khi đang công tác tại Viện Y tế Quốc gia (NIH) đã phát hiện kháng nguyên Úc (sau này được biết là kháng nguyên bề mặt HBV, HBsAg) trong máu của thổ dân Úc.[110] Mặc dù một virus đã bị nghi ngờ là tác nhân kể từ nghiên cứu Frederick MacCallum công bố năm 1947[111] nhưng đến năm 1970 David Dane và những người khác mới phát hiện hạt virus nhờ kính hiển vi điện tử.[112] Sang đầu thập niên 1980 con người đã giải trình tự bộ gen virus[113] và tiến hành thử nghiệm những vắc-xin đầu tiên.[114]
Xã hội và văn hóa[sửa | sửa mã nguồn]
Ngày Viêm gan Thế giới được chọn là 28 tháng 7 hướng đến nâng cao nhận thức của nhân loại về căn bệnh viêm gan và cổ vũ phòng chống, chẩn đoán, cũng như điều trị. Liên minh Viêm gan Thế giới đi đầu quảng bá ngày này từ năm 2007 và nó được Tổ chức Y tế Thế giới chứng thực vào tháng 5 năm 2010.[115]
Chú thích[sửa | sửa mã nguồn]
- ^ a b c d e f g h i j k l m n o p q r s t u v w x y z aa ab ac ad “Hepatitis B Fact sheet N°204”. who.int. tháng 7 năm 2014. Lưu trữ bản gốc ngày 9 tháng 11 năm 2014. Truy cập ngày 4 tháng 11 năm 2014.
- ^ a b Chang MH (tháng 6 năm 2007). “Hepatitis B virus infection”. Semin Fetal Neonatal Med. 12 (3): 160–167. doi:10.1016/j.siny.2007.01.013. PMID 17336170.
- ^ a b c d “Hepatitis B FAQs for the Public – Transmission”. U.S. Centers for Disease Control and Prevention (CDC). Lưu trữ bản gốc ngày 11 tháng 12 năm 2011. Truy cập ngày 29 tháng 11 năm 2011.
- ^ a b c d e GBD 2017 Disease and Injury Incidence and Prevalence, Collaborators. (10 tháng 11 năm 2018). “Global, regional, and national incidence, prevalence, and years lived with disability for 354 diseases and injuries for 195 countries and territories, 1990-2017: a systematic analysis for the Global Burden of Disease Study 2017”. Lancet. 392 (10159): 1789–1858. doi:10.1016/S0140-6736(18)32279-7. PMC 6227754. PMID 30496104.
- ^ Logan CM, Rice MK (1987). Logan's Medical and Scientific Abbreviations. J. B. Lippincott and Company. tr. 232. ISBN 0-397-54589-4.
- ^ “Hepatitis MedlinePlus”. U.S. National Library of Medicine. Truy cập ngày 19 tháng 6 năm 2020.
- ^ Rubin R, Strayer DS (2008). Rubin's Pathology : clinicopathologic foundations of medicine (ấn bản 5). Philadelphia: Wolters Kluwer/Lippincott Williams & Wilkins. tr. 638. ISBN 9780781795166.
- ^ Thomas HC (2013). Viral Hepatitis (ấn bản 4). Hoboken: Wiley. tr. 83. ISBN 9781118637302.
- ^ a b Global hepatitis report 2017 (PDF). WHO. 2017. ISBN 978-92-4-156545-5.
- ^ Pungpapong S, Kim WR, Poterucha JJ (2007). “Natural History of Hepatitis B Virus Infection: an Update for Clinicians”. Mayo Clinic Proceedings. 82 (8): 967–975. doi:10.4065/82.8.967. PMID 17673066.
- ^ Williams R (2006). “Global challenges in liver disease”. Hepatology. 44 (3): 521–526. doi:10.1002/hep.21347. PMID 16941687. S2CID 23924901.
- ^ GBD 2013 Mortality and Causes of Death, Collaborators (17 tháng 12 năm 2014). “Global, regional, and national age-sex specific all-cause and cause-specific mortality for 240 causes of death, 1990–2013: a systematic analysis for the Global Burden of Disease Study 2013”. Lancet. 385 (9963): 117–71. doi:10.1016/S0140-6736(14)61682-2. PMC 4340604. PMID 25530442.
- ^ Barker LF, Shulman NR, Murray R, Hirschman RJ, Ratner F, Diefenbach WC, Geller HM (1996). “Transmission of serum hepatitis. 1970”. Journal of the American Medical Association. 276 (10): 841–844. doi:10.1001/jama.276.10.841. PMID 8769597.
- ^ Terrault N, Roche B, Samuel D (tháng 7 năm 2005). “Management of the hepatitis B virus in the liver transplantation setting: a European and an American perspective”. Liver Transplant. 11 (7): 716–32. doi:10.1002/lt.20492. PMID 15973718. S2CID 19746065.
- ^ El-Serag HB, Rudolph KL (tháng 6 năm 2007). “Hepatocellular carcinoma: epidemiology and molecular carcinogenesis”. Gastroenterology. 132 (7): 2557–76. doi:10.1053/j.gastro.2007.04.061. PMID 17570226.
- ^ El-Serag HB (22 tháng 9 năm 2011). “Hepatocellular carcinoma”. New England Journal of Medicine. 365 (12): 1118–27. doi:10.1056/NEJMra1001683. PMID 21992124.
- ^ Gan SI, Devlin SM, Scott-Douglas NW, Burak KW (tháng 10 năm 2005). “Lamivudine for the treatment of membranous glomerulopathy secondary to chronic hepatitis B infection”. Canadian Journal of Gastroenterology. 19 (10): 625–9. doi:10.1155/2005/378587. PMID 16247526.
- ^ Dienstag JL (tháng 2 năm 1981). “Hepatitis B as an immune complex disease”. Seminars in Liver Disease. 1 (1): 45–57. doi:10.1055/s-2008-1063929. PMID 6126007.
- ^ Trepo C, Guillevin L (tháng 5 năm 2001). “Polyarteritis nodosa and extrahepatic manifestations of HBV infection: the case against autoimmune intervention in pathogenesis”. Journal of Autoimmunity. 16 (3): 269–74. doi:10.1006/jaut.2000.0502. PMID 11334492.
- ^ Alpert E, Isselbacher KJ, Schur PH (tháng 7 năm 1971). “The pathogenesis of arthritis associated with viral hepatitis. Complement-component studies”. The New England Journal of Medicine. 285 (4): 185–9. doi:10.1056/NEJM197107222850401. PMID 4996611.
- ^ a b c Liang TJ (tháng 5 năm 2009). “Hepatitis B: the virus and disease”. Hepatology. 49 (5 Suppl): S13–21. doi:10.1002/hep.22881. PMC 2809016. PMID 19399811.
- ^ Gocke DJ, Hsu K, Morgan C, Bombardieri S, Lockshin M, Christian CL (tháng 12 năm 1970). “Association between polyarteritis and Australia antigen”. Lancet. 2 (7684): 1149–53. doi:10.1016/S0140-6736(70)90339-9. PMID 4098431.
- ^ Lai KN, Li PK, Lui SF, Au TC, Tam JS, Tong KL, Lai FM (tháng 5 năm 1991). “Membranous nephropathy related to hepatitis B virus in adults”. The New England Journal of Medicine. 324 (21): 1457–63. doi:10.1056/NEJM199105233242103. PMID 2023605.
- ^ Takekoshi Y, Tanaka M, Shida N, Satake Y, Saheki Y, Matsumoto S (tháng 11 năm 1978). “Strong association between membranous nephropathy and hepatitis-B surface antigenaemia in Japanese children”. Lancet. 2 (8099): 1065–8. doi:10.1016/S0140-6736(78)91801-9. PMID 82085. S2CID 28633855.
- ^ “Hepatitis B FAQs for the Public”. Centers for Disease Control and Prevention. Lưu trữ bản gốc ngày 20 tháng 8 năm 2015. Truy cập ngày 24 tháng 8 năm 2015.
- ^ “Hepatitis: How can I protect myself from hepatitis B?”. who.int. World Health Organization. 16 tháng 7 năm 2015. Truy cập ngày 30 tháng 10 năm 2020.
- ^ Fairley CK, Read TR (tháng 2 năm 2012). “Vaccination against sexually transmitted infections”. Current Opinion in Infectious Diseases. 25 (1): 66–72. doi:10.1097/QCO.0b013e32834e9aeb. PMID 22143117. S2CID 13524636.
- ^ Buddeberg F, Schimmer BB, Spahn DR (tháng 9 năm 2008). “Transfusion-transmissible infections and transfusion-related immunomodulation” (PDF). Best Practice & Research. Clinical Anaesthesiology. 22 (3): 503–17. doi:10.1016/j.bpa.2008.05.003. PMID 18831300. Bản gốc (PDF) lưu trữ ngày 7 tháng 8 năm 2020. Truy cập ngày 19 tháng 12 năm 2021.
- ^ Hughes RA (tháng 3 năm 2000). “Drug injectors and the cleaning of needles and syringes”. European Addiction Research. 6 (1): 20–30. doi:10.1159/000019005. PMID 10729739. S2CID 45638523.
- ^ “Hepatitis B – the facts: IDEAS –Victorian Government Health Information, Australia”. State of Victoria. 28 tháng 7 năm 2009. Lưu trữ bản gốc ngày 18 tháng 9 năm 2011. Truy cập ngày 19 tháng 9 năm 2009.
- ^ Shapiro CN (tháng 5 năm 1993). “Epidemiology of hepatitis B”. Pediatr. Infect. Dis. J. 12 (5): 433–437. doi:10.1097/00006454-199305000-00036. PMID 8392167.
- ^ Shi Z, Yang Y, Wang H, Ma L, Schreiber A, Li X, Sun W, Zhao X, Yang X, Zhang L, Lu W, Teng J, An Y (2011). “Breastfeeding of Newborns by Mothers Carrying Hepatitis B Virus: A Meta-analysis and Systematic Review”. Archives of Pediatrics and Adolescent Medicine. 165 (9): 837–846. doi:10.1001/archpediatrics.2011.72. PMID 21536948.
- ^ WHO | Hepatitis B Lưu trữ 9 tháng 11 2014 tại Wayback Machine
- ^ a b Zuckerman AJ (1996). “Hepatitis Viruses”. Trong Baron S, và đồng nghiệp (biên tập). Baron's Medical Microbiology (ấn bản 4). University of Texas Medical Branch. ISBN 978-0-9631172-1-2. Lưu trữ bản gốc ngày 14 tháng 7 năm 2009.
- ^ Locarnini S (2004). “Molecular Virology of Hepatitis B Virus”. Seminars in Liver Disease. 24: 3–10. CiteSeerX 10.1.1.618.7033. doi:10.1055/s-2004-828672. PMID 15192795.
- ^ Harrison T (2009). Desk Encyclopedia of General Virology. Boston: Academic Press. tr. 455. ISBN 978-0-12-375146-1.
- ^ Howard CR (1986). “The Biology of Hepadnaviruses”. Journal of General Virology. 67 (7): 1215–1235. doi:10.1099/0022-1317-67-7-1215. PMID 3014045.
- ^ Kay A, Zoulim F (2007). “Hepatitis B virus genetic variability and evolution” (PDF). Virus Research. 127 (2): 164–176. doi:10.1016/j.virusres.2007.02.021. PMID 17383765.
- ^ Buti M, Rodriguez-Frias F, Jardi R, Esteban R (tháng 12 năm 2005). “Hepatitis B virus genome variability and disease progression: the impact of pre-core mutants and HBV genotypes”. Journal of Clinical Virology. 34 Suppl 1: S79–82. doi:10.1016/s1386-6532(05)80015-0. PMID 16461229.
- ^ Glebe D, Urban S (tháng 1 năm 2007). “Viral and cellular determinants involved in hepadnaviral entry”. World Journal of Gastroenterology. 13 (1): 22–38. doi:10.3748/wjg.v13.i1.22. PMC 4065874. PMID 17206752.
- ^ a b Beck J, Nassal M (tháng 1 năm 2007). “Hepatitis B virus replication”. World Journal of Gastroenterology. 13 (1): 48–64. doi:10.3748/wjg.v13.i1.48. PMC 4065876. PMID 17206754.
- ^ Watashi K, Wakita T (tháng 8 năm 2015). “Hepatitis B Virus and Hepatitis D Virus Entry, Species Specificity, and Tissue Tropism”. Cold Spring Harbor Perspectives in Medicine. 5 (8): a021378. doi:10.1101/cshperspect.a021378. PMC 4526719. PMID 26238794.
- ^ Li W, Miao X, Qi Z, Zeng W, Liang J, Liang Z (2010). “Hepatitis B virus X protein upregulates HSP90alpha expression via activation of c-Myc in human hepatocarcinoma cell line, HepG2”. Virol. J. 7: 45. doi:10.1186/1743-422X-7-45. PMC 2841080. PMID 20170530.
- ^ a b Yan H, Zhong G, Xu G, He W, Jing Z, Gao Z, Huang Y, Qi Y, Peng B, Wang H, Fu L, Song M, Chen P, Gao W, Ren B, Sun Y, Cai T, Feng X, Sui J, Li W (2012). “Sodium taurocholate cotransporting polypeptide is a functional receptor for human hepatitis B and D virus”. eLife. 1: e00049. doi:10.7554/eLife.00049. PMC 3485615. PMID 23150796.
- ^ Bruss V (tháng 1 năm 2007). “Hepatitis B virus morphogenesis”. World J. Gastroenterol. 13 (1): 65–73. doi:10.3748/wjg.v13.i1.65. PMC 4065877. PMID 17206755.
- ^ Tong S, Li J, Wands JR (1999). “Carboxypeptidase D is an avian hepatitis B virus receptor”. Journal of Virology. 73 (10): 8696–8702. doi:10.1128/JVI.73.10.8696-8702.1999. PMC 112890. PMID 10482623.
- ^ Glebe D, Urban S (tháng 1 năm 2007). “Viral and cellular determinants involved in hepadnaviral entry”. World J. Gastroenterol. 13 (1): 22–38. doi:10.3748/wjg.v13.i1.22. PMC 4065874. PMID 17206752.
- ^ Coffin CS, Mulrooney-Cousins PM, van Marle G, Roberts JP, Michalak TI, Terrault NA (tháng 4 năm 2011). “Hepatitis B virus (HBV) quasispecies in hepatic and extrahepatic viral reservoirs in liver transplant recipients on prophylactic therapy”. Liver Transpl. 17 (8): 955–62. doi:10.1002/lt.22312. PMID 21462295. S2CID 206211853.
- ^ Iannacone M, Sitia G, Ruggeri ZM, Guidotti LG (2007). “HBV pathogenesis in animal models: Recent advances on the role of platelets”. Journal of Hepatology. 46 (4): 719–726. doi:10.1016/j.jhep.2007.01.007. PMC 1892635. PMID 17316876.
- ^ Iannacone M, Sitia G, Isogawa M, Marchese P, Castro MG, Lowenstein PR, Chisari FV, Ruggeri ZM, Guidotti LG (tháng 11 năm 2005). “Platelets mediate cytotoxic T lymphocyte-induced liver damage”. Nat. Med. 11 (11): 1167–9. doi:10.1038/nm1317. PMC 2908083. PMID 16258538.
- ^ a b “Session 7 – Natural history of Hepatitis B virus infection” (PDF). who.int. World Health Organization. tháng 3 năm 2015. tr. 15. Truy cập ngày 31 tháng 10 năm 2021.
- ^ Bonino F, Chiaberge E, Maran E, Piantino P (1987). “Serological markers of HBV infectivity”. Ann. Ist. Super. Sanità. 24 (2): 217–23. PMID 3331068.
- ^ Karayiannis P, Thomas HC (2009). Mahy BW, van Regenmortel MH (biên tập). Desk Encyclopedia of Human and Medical Virology. Boston: Academic Press. tr. 110. ISBN 978-0-12-375147-8.
- ^ Liaw YF, Brunetto MR, Hadziyannis S (2010). “The natural history of chronic HBV infection and geographical differences”. Antiviral Therapy. 15: 25–33. doi:10.3851/IMP1621. PMID 21041901. S2CID 25592461.
- ^ Lok AS, McMahon BJ (tháng 2 năm 2007). “Chronic hepatitis B”. Hepatology. 45 (2): 507–39. doi:10.1002/hep.21513. hdl:2027.42/55941. PMID 17256718. S2CID 8713169.
- ^ Chu CM, Liaw YF (tháng 11 năm 2007). “Predictive factors for reactivation of hepatitis B following hepatitis B e antigen seroconversion in chronic hepatitis B”. Gastroenterology. 133 (5): 1458–65. doi:10.1053/j.gastro.2007.08.039. PMID 17935720.
- ^ Zoulim F (tháng 11 năm 2006). “New nucleic acid diagnostic tests in viral hepatitis”. Semin. Liver Dis. 26 (4): 309–317. doi:10.1055/s-2006-951602. PMID 17051445.
- ^ a b c Schillie S, Murphy TV, Sawyer M, Ly K, Hughes E, Jiles R, và đồng nghiệp (tháng 12 năm 2013). “CDC guidance for evaluating health-care personnel for hepatitis B virus protection and for administering postexposure management”. MMWR. Recommendations and Reports. 62 (RR-10): 1–19. PMID 24352112. Lưu trữ bản gốc ngày 19 tháng 6 năm 2017.
- ^ COMMITTEE ON INFECTIOUS DISEASES; COMMITTEE ON FETUS AND NEWBORN (tháng 9 năm 2017). “Elimination of Perinatal Hepatitis B: Providing the First Vaccine Dose Within 24 Hours of Birth”. Pediatrics. 140 (3): e20171870. doi:10.1542/peds.2017-1870. PMID 28847980.
- ^ Chan SL, Wong VW, Qin S, Chan HL (tháng 1 năm 2016). “Infection and Cancer: The Case of Hepatitis B”. Journal of Clinical Oncology. 34 (1): 83–90. doi:10.1200/JCO.2015.61.5724. PMID 26578611.
- ^ a b Lee C, Gong Y, Brok J, Boxall EH, Gluud C (tháng 4 năm 2006). “Hepatitis B immunisation for newborn infants of hepatitis B surface antigen-positive mothers”. The Cochrane Database of Systematic Reviews (2): CD004790. doi:10.1002/14651858.CD004790.pub2. PMID 16625613.
- ^ Wong F, Pai R, Van Schalkwyk J, Yoshida EM (2014). “Hepatitis B in pregnancy: a concise review of neonatal vertical transmission and antiviral prophylaxis”. Annals of Hepatology. 13 (2): 187–95. doi:10.1016/S1665-2681(19)30881-6. PMID 24552860.
- ^ Hyun MH, Lee YS, Kim JH, Je JH, Yoo YJ, Yeon JE, Byun KS (tháng 6 năm 2017). “Systematic review with meta-analysis: the efficacy and safety of tenofovir to prevent mother-to-child transmission of hepatitis B virus”. Alimentary Pharmacology & Therapeutics. 45 (12): 1493–1505. doi:10.1111/apt.14068. PMID 28436552. S2CID 23620357.
- ^ Eke AC, Eleje GU, Eke UA, Xia Y, Liu J (tháng 2 năm 2017). “Hepatitis B immunoglobulin during pregnancy for prevention of mother-to-child transmission of hepatitis B virus”. The Cochrane Database of Systematic Reviews. 2: CD008545. doi:10.1002/14651858.CD008545.pub2. PMC 6464495. PMID 28188612.
- ^ Sangkomkamhang US, Lumbiganon P, Laopaiboon M (tháng 11 năm 2014). “Hepatitis B vaccination during pregnancy for preventing infant infection”. The Cochrane Database of Systematic Reviews (11): CD007879. doi:10.1002/14651858.CD007879.pub3. PMC 7185858. PMID 25385500.
- ^ Shepard CW, Simard EP, Finelli L, Fiore AE, Bell BP (2006). “Hepatitis B virus infection: epidemiology and vaccination”. Epidemiologic Reviews. 28: 112–25. doi:10.1093/epirev/mxj009. PMID 16754644.
- ^ a b c Chen W, Gluud C (tháng 10 năm 2005). “Vaccines for preventing hepatitis B in health-care workers”. The Cochrane Database of Systematic Reviews (4): CD000100. doi:10.1002/14651858.CD000100.pub3. PMID 16235273.
- ^ a b Schroth RJ, Hitchon CA, Uhanova J, Noreddin A, Taback SP, Moffatt ME, Zacharias JM (19 tháng 7 năm 2004). “Hepatitis B vaccination for patients with chronic renal failure”. The Cochrane Database of Systematic Reviews. 2010 (3): CD003775. doi:10.1002/14651858.CD003775.pub2. PMID 15266500.
- ^ “Men Who Have Sex with Men | Populations and Settings | Division of Viral Hepatitis | CDC”. www.cdc.gov (bằng tiếng Anh). 31 tháng 5 năm 2015. Truy cập ngày 13 tháng 12 năm 2017.
- ^ a b Chang, Mei-Hwei; Cheng, Ding-Shinn (tháng 3 năm 2015). “Prevention of Hepatitis B”. Cold Spring Harbor Perspectives in Medicine. 5 (3): a021493. doi:10.1101/cshperspect.a021493. PMC 4355249. PMID 25732034.
- ^ Aspinall, E J; Hawkins, G; Fraser, A; Hutchinson, S J; Goldberg, D (tháng 12 năm 2011). “Hepatitis B prevention, diagnosis, treatment and care: a review”. Occupational Medicine. 61 (8): 531–540. doi:10.1093/occmed/kqr136. PMID 22114089.
- ^ a b LeFevre ML (tháng 7 năm 2014). “Screening for hepatitis B virus infection in nonpregnant adolescents and adults: U.S. Preventive Services Task Force recommendation statement”. Annals of Internal Medicine. 161 (1): 58–66. doi:10.7326/M14-1018. PMID 24863637.
- ^ Owens DK, Davidson KW, Krist AH, Barry MJ, Cabana M, Caughey AB, và đồng nghiệp (tháng 7 năm 2019). “Screening for Hepatitis B Virus Infection in Pregnant Women: US Preventive Services Task Force Reaffirmation Recommendation Statement”. JAMA. 322 (4): 349–354. doi:10.1001/jama.2019.9365. PMID 31334800.
- ^ Hollinger FB, Lau DT (tháng 12 năm 2006). “Hepatitis B: the pathway to recovery through treatment”. Gastroenterology Clinics of North America. 35 (4): 895–931. doi:10.1016/j.gtc.2006.10.002. PMID 17129820.(cần đăng ký tài khoản)
- ^ HBV FAQs for Health Professionals | Division of Viral Hepatitis | CDC Lưu trữ 20 tháng 8 2017 tại Wayback Machine
- ^ Lai CL, Yuen MF (tháng 7 năm 2007). “The natural history and treatment of chronic hepatitis B: a critical evaluation of standard treatment criteria and end points”. Annals of Internal Medicine. 147 (1): 58–61. doi:10.7326/0003-4819-147-1-200707030-00010. PMID 17606962. S2CID 40746103.
- ^ Alberti A, Caporaso N (tháng 1 năm 2011). “HBV therapy: guidelines and open issues”. Digestive and Liver Disease. 43 Suppl 1 (Suppl 1): S57-63. doi:10.1016/S1590-8658(10)60693-7. PMID 21195373.
- ^ Terrault NA, Bzowej NH, Chang KM, Hwang JP, Jonas MM, Murad MH (tháng 1 năm 2016). “AASLD guidelines for treatment of chronic hepatitis B”. Hepatology. 63 (1): 261–83. doi:10.1002/hep.28156. PMC 5987259. PMID 26566064.
- ^ a b GUIDELINES FOR THE PREVENTION, CARE AND TREATMENT OF PERSONS WITH CHRONIC HEPATITIS B INFECTION (PDF). World Health Organization. tháng 3 năm 2015. ISBN 978924154905-9. Lưu trữ (PDF) bản gốc ngày 19 tháng 3 năm 2015.
- ^ a b Dienstag JL (2008). “Hepatitis B Virus Infection”. New England Journal of Medicine. 359 (14): 1486–1500. doi:10.1056/NEJMra0801644. PMID 18832247.
- ^ Pramoolsinsup C (tháng 2 năm 2002). “Management of viral hepatitis B”. Journal of Gastroenterology and Hepatology. 17 (Suppl): S125–45. doi:10.1046/j.1440-1746.17.s1.3.x. PMID 12000599. S2CID 26270129.
- ^ Cao GW (tháng 12 năm 2009). “Clinical relevance and public health significance of hepatitis B virus genomic variations”. World Journal of Gastroenterology. 15 (46): 5761–9. doi:10.3748/wjg.15.5761. PMC 2791267. PMID 19998495. Bản gốc lưu trữ ngày 29 tháng 6 năm 2011.
- ^ Bell SJ, Nguyen T (2009). “The management of hepatitis B”. Aust Prescr. 32 (4): 99–104. doi:10.18773/austprescr.2009.048.
- ^ Kerkar N (2005). “Hepatitis B in children: complexities in management”. Pediatric Transplantation. 9 (5): 685–691. doi:10.1111/j.1399-3046.2005.00393.x. PMID 16176431. S2CID 6437448.
- ^ Taylor JM (2006). “Hepatitis delta virus”. Virology. 344 (1): 71–76. doi:10.1016/j.virol.2005.09.033. PMID 16364738.
- ^ Oliveri F, Brunetto MR, Actis GC, Bonino F (tháng 11 năm 1991). “Pathobiology of chronic hepatitis virus infection and hepatocellular carcinoma (HCC)”. Ital J Gastroenterol. 23 (8): 498–502. PMID 1661197.
- ^ Peters MG (tháng 1 năm 2019). “Hepatitis B Virus Infection: What Is Current and New”. Topics in Antiviral Medicine. 26 (4): 112–116. PMC 6372357. PMID 30641484.
- ^ Vierling JM (tháng 11 năm 2007). “The immunology of hepatitis B”. Clin Liver Dis. 11 (4): 727–759, vii–759. doi:10.1016/j.cld.2007.08.001. PMID 17981227.
- ^ Villa E, Fattovich G, Mauro A, Pasino M (tháng 1 năm 2011). “Natural history of chronic HBV infection: special emphasis on the prognostic implications of the inactive carrier state versus chronic hepatitis”. Digestive and Liver Disease. 43 (Suppl 1): S8–14. doi:10.1016/S1590-8658(10)60686-X. PMID 21195374.
- ^ Katz LH, Fraser A, Gafter-Gvili A, Leibovici L, Tur-Kaspa R (tháng 2 năm 2008). “Lamivudine prevents reactivation of hepatitis B and reduces mortality in immunosuppressed patients: systematic review and meta-analysis”. Journal of Viral Hepatitis. 15 (2): 89–102. doi:10.1111/j.1365-2893.2007.00902.x. PMID 18184191. S2CID 37659362.
- ^ a b c Mastroianni CM, Lichtner M, Citton R, Del Borgo C, Rago A, Martini H, Cimino G, Vullo V (tháng 9 năm 2011). “Current trends in management of hepatitis B virus reactivation in the biologic therapy era”. World Journal of Gastroenterology. 17 (34): 3881–7. doi:10.3748/wjg.v17.i34.3881. PMC 3198017. PMID 22025876.
- ^ Bonacini, Maurizio, MD. “Hepatitis B Reactivation”. University of Southern California Department of Surgery. Bản gốc lưu trữ ngày 27 tháng 11 năm 2008. Truy cập ngày 24 tháng 1 năm 2009.
- ^ “Hepatitis B”. www.who.int (bằng tiếng Anh). Truy cập ngày 20 tháng 4 năm 2020.
- ^ Custer B, Sullivan SD, Hazlet TK, Iloeje U, Veenstra DL, Kowdley KV (Nov–Dec 2004). “Global epidemiology of hepatitis B virus”. Journal of Clinical Gastroenterology. 38 (10 Suppl 3): S158–68. doi:10.1097/00004836-200411003-00008. PMID 15602165. S2CID 39206739.
- ^ Redd JT, Baumbach J, Kohn W, Nainan O, Khristova M, Williams I (tháng 5 năm 2007). “Patient-to-patient transmission of hepatitis B virus associated with oral surgery”. J. Infect. Dis. 195 (9): 1311–4. doi:10.1086/513435. PMID 17397000.
- ^ Alter MJ (2003). “Epidemiology and prevention of hepatitis B”. Seminars in Liver Disease. 23 (1): 39–46. doi:10.1055/s-2003-37583. PMID 12616449.
- ^ “Hepatitis B”. who.int. World Health Organization. 27 tháng 7 năm 2021. Truy cập ngày 4 tháng 11 năm 2021.
- ^ a b c “HEPATITIS B – Are You At Risk?” (PDF). cdc.gov. Centers for Disease Control and Prevention. tháng 6 năm 2013. Truy cập ngày 5 tháng 11 năm 2021.
- ^ a b Smith, Patrick (16 tháng 6 năm 2020). “Johns Hopkins Physicians Take on Hepatitis B Epidemic in Vietnam”. hopkinsmedicine.org. Johns Hopkins Medicine. Truy cập ngày 5 tháng 11 năm 2021.
- ^ a b c d “WHO calls for increased investment in hepatitis elimination”. who.int. World Health Organization. 19 tháng 7 năm 2019. Truy cập ngày 5 tháng 11 năm 2021.
- ^ Mühlemann B, Jones TC, Damgaard PB, Allentoft ME, Shevnina I, Logvin A, và đồng nghiệp (tháng 5 năm 2018). “Ancient hepatitis B viruses from the Bronze Age to the Medieval period”. Nature. 557 (7705): 418–423. Bibcode:2018Natur.557..418M. doi:10.1038/s41586-018-0097-z. PMID 29743673. S2CID 13684815.
- ^ a b c d e Ben Guarino (9 tháng 5 năm 2018). “New strains of hepatitis B virus discovered in ancient human remains”. The Washington Post. Truy cập ngày 9 tháng 1 năm 2018.
- ^ Patterson Ross Z, Klunk J, Fornaciari G, Giuffra V, Duchêne S, Duggan AT, và đồng nghiệp (tháng 1 năm 2018). “The paradox of HBV evolution as revealed from a 16th century mummy”. PLOS Pathogens. 14 (1): e1006750. doi:10.1371/journal.ppat.1006750. PMC 5754119. PMID 29300782.
- ^ Davis, Jane (2013). “Molecular Epidemiology of Hepatitis B in the Indigenous People of Northern Australia”. Journal of Gastroenterology and Hepatology. 2013 July (7): 1234–41. doi:10.1111/jgh.12177. PMID 23432545. S2CID 5208526.
- ^ Gerlich, Wolfram (2013). “Medical Virology of Hepatitis B: how it began and where we are now”. Virology Journal. 2013, 10: 239. doi:10.1186/1743-422X-10-239. PMC 3729363. PMID 23870415.
- ^ Paraskevis, Dimitrios (2013). “Dating the Origin and Dispersal of Hepatitis B Virus Infection in Humans and Primates”. Hepatology. 2013 (3): 908–16. doi:10.1002/hep.26079. PMID 22987324. S2CID 25933906.
- ^ Lurman A (1885). “Eine icterus epidemic”. Berl Klin Woschenschr (bằng tiếng Đức). 22: 20–3.
- ^ Fonseca, José Carlos Ferraz da (tháng 6 năm 2010). “Histórico das hepatites virais”. Revista da Sociedade Brasileira de Medicina Tropical. 43 (3): 322–330. doi:10.1590/s0037-86822010000300022. eISSN 0037-8682. PMID 20563505.
- ^ “World War II Hepatitis Outbreak Was Biggest in History”. Associated Press. Boston. 16 tháng 4 năm 1987. Truy cập ngày 8 tháng 11 năm 2020.
- ^ Alter HJ, Blumberg BS (tháng 3 năm 1966). “Further studies on a "new" human isoprecipitin system (Australia antigen)”. Blood. 27 (3): 297–309. doi:10.1182/blood.V27.3.297.297. PMID 5930797.
- ^ MacCallum FO (1947). “Homologous serum hepatitis”. Lancet. 2 (6480): 691–692. doi:10.1016/S0140-6736(47)90722-8.
- ^ Dane DS, Cameron CH, Briggs M (tháng 4 năm 1970). “Virus-like particles in serum of patients with Australia-antigen-associated hepatitis”. Lancet. 1 (7649): 695–8. doi:10.1016/S0140-6736(70)90926-8. PMID 4190997.
- ^ Galibert F, Mandart E, Fitoussi F, Tiollais P, Charnay P (tháng 10 năm 1979). “Nucleotide sequence of the hepatitis B virus genome (subtype ayw) cloned in E. coli”. Nature. 281 (5733): 646–50. Bibcode:1979Natur.281..646G. doi:10.1038/281646a0. PMID 399327.
- ^ “Hepatitis B vaccine”. Lancet. 2 (8206): 1229–1230. tháng 12 năm 1980. doi:10.1016/S0140-6736(80)92484-8. PMID 6108398. S2CID 43614988.
- ^ “Viral hepatitis” (PDF). World Health Organization. Lưu trữ (PDF) bản gốc ngày 11 tháng 8 năm 2011.
Liên kết ngoài[sửa | sửa mã nguồn]
| Wikimedia Commons có thêm hình ảnh và phương tiện truyền tải về Viêm gan B. |
