Ngộ độc chì
| Ngộ độc chì | |
|---|---|
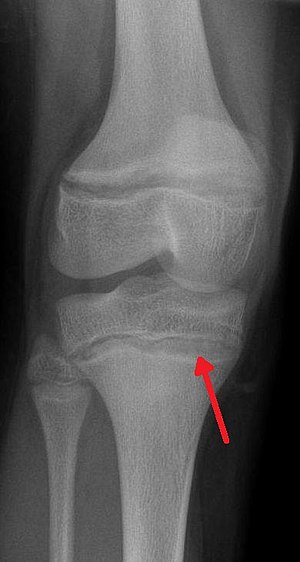 | |
| Hình chụp X Quang biểu hiện đặc trưng của ngộ độc chì ở người - Những đường siêu hình dày đặc | |
| Khoa/Ngành | Độc chất học |
| Triệu chứng | Thiểu năng trí tuệ, đau bụng dưới, táo bón, đau đầu, dễ bị kích thích, trí nhớ có vấn đề, vô sinh, ngứa tay chân[1][2] |
| Biến chứng | Thiếu máu, động kinh, hôn mê[1][2] |
| Nguyên nhân | tiếp xúc với chì qua không khí, nước, bụi, thức ăn và đồ dùng nhiễm độc[2] |
| Yếu tố nguy cơ | Sống như trẻ em[2] |
| Phương pháp chẩn đoán | Mức chì trong máu[2] |
| Chẩn đoán phân biệt | Thiếu máu do thiếu sắt, kém hấp thụ (malabsorption), rối loạn lo âu, bệnh đa thần kinh (polyneuropathy)[3] |
| Phòng ngừa | Xử lý bỏ chì ra tại nhà, giám sát tốt hơn tại nơi làm việc, luật cấm bỏ chì trong sản phẩm[2][4][5][6] |
| Điều trị | Liệu pháp Chelation (Chelation therapy) [4] |
| Thuốc | Dimercaprol, natri calci edetate, succimer[7] |
| Tử vong | 853.000 (2013) tại Mỹ[2] |
Ngộ độc chì là một dạng nhiễm độc kim loại do chì trong cơ thể gây ra. Bộ não là cơ quan nhạy cảm nhất với nhiễm độc kim loại này[2]. Các triệu chứng có thể bao gồm đau bụng, táo bón, nhức đầu, khó chịu, rối loạn trí nhớ, không có khả năng có con và ngứa ran ở bàn tay và bàn chân.[1] Nó gây ra gần 10% tình trạng thiểu năng trí tuệ do nguyên nhân không rõ khác và có thể gây ra các vấn đề về hành vi. Một số tác động là vĩnh viễn. Trong những trường hợp nặng, thiếu máu, động kinh, hôn mê, hoặc tử vong có thể xảy ra.[1][2]
Tiếp xúc với chì có thể xảy ra do không khí, nước, khói bụi, thực phẩm hoặc sản phẩm tiêu dùng bị ô nhiễm.[2] Trẻ em có nguy cơ cao hơn vì chúng có nhiều khả năng đặt các đồ vật trong miệng như những đồ chứa chì và hấp thụ một tỷ lệ lớn hơn chì mà chúng ăn.[2] Phơi nhiễm tại nơi làm việc là nguyên nhân phổ biến gây ngộ độc chì ở người lớn với nghề nhất định có nguy cơ đặc biệt. Chẩn đoán thông thường bằng cách đo mức chì trong máu.[2] Các trung tâm kiểm soát dịch bệnh (US) đã thiết lập giới hạn trên cho chì máu ở người lớn ở 10 μg / dl (10 μg / 100 g) và cho trẻ ở 5 µg/dl.[8][9] Lượng chì tăng cũng có thể được phát hiện bởi những thay đổi trong các tế bào hồng cầu hoặc các đường đặc trong xương trẻ như được thấy trên tia X.[4]
Ngộ độc chì có thể phòng ngừa được.[2] Điều này bao gồm những nỗ lực cá nhân như loại bỏ các vật chứa chì chứa trong nhà,[5] những nỗ lực tại nơi làm việc như thông gió và giám sát cải tiến,[6] và các chính sách toàn quốc như luật cấm các sản phẩm như sơn và xăng, trong nước hoặc đất, và cung cấp cho việc dọn sạch đất bị ô nhiễm.[2][4] Các phương pháp điều trị chính là loại bỏ nguồn chì và sử dụng các loại thuốc kết nối chì để nó có thể được loại bỏ khỏi cơ thể, được gọi là phương pháp điều trị chelation[4]. Liệu pháp Chelation ở trẻ em được khuyến cáo khi mức độ trong máu lớn hơn 40–45 µg/dl.[4][10] Các loại thuốc được sử dụng bao gồm dimercaprol, natri calci edetate, và succimer.[7]
Vào năm 2013, người ta tin rằng chì dẫn đến 853,000 ca tử vong. Nó xảy ra phổ biến nhất ở các nước đang phát triển. Những người nghèo có nguy cơ cao hơn.[2] Chì được cho là gây ra 0,6% gánh nặng bệnh tật của thế giới. Người ta đã khai thác và sử dụng chì hàng ngàn năm nay. Các mô tả về nhiễm độc chì vào năm 2000 TCN, trong khi những nỗ lực để hạn chế ngày sử dụng chì trở lại ít nhất là vào những năm 1500.[5] Mối quan tâm về mức độ tiếp xúc thấp bắt đầu vào những năm 1970 khi không có ngưỡng an toàn đối với tiếp xúc với chì.[2][4]
Tác Động Sức Khỏe Tới Trẻ Em[sửa | sửa mã nguồn]
Chì gây độc cho Não Bộ và Hệ Thần Kinh, ngay cả với một lượng nhỏ. Thực sự không có mức an toàn cụ thể về Chì trong máu. Các tổ chức y tế bày tỏ lo lắng đặc biệt về trẻ em dưới 6 tuổi bị phơi nhiễm. Bộ Não của chúng không chỉ ở giai đoạn đang phát triển mạnh mẽ, mà trẻ nhỏ còn thường chạm vào rất nhiều thứ - rồi đưa tay vào miệng. Trẻ em tiếp xúc với Chì có thể gặp vấn đề với học, hiểu và kiểm soát hành vi và có thể bị vĩnh viễn.[11]
Trẻ em có thể tiếp xúc với chì theo nhiều cách:
- Sơn chì. Trong những ngôi nhà được xây dựng vài thập kỉ trước, sơn chì đôi khi có thể nằm dưới lớp sơn khác và thường được tìm thấy trên bệ cửa sổ hoặc xung quanh cửa ra vào. Nếu có sơn bị bong tróc, trẻ em đôi khi có thể ăn nó. Bụi từ sơn cũ có thể rơi xuống sàn nhà hoặc các bề mặt khác mà trẻ em chạm vào bằng tay (và sau đó đưa tay vào miệng). Nếu có sơn chì bên ngoài một ngôi nhà, đôi khi nó có thể nằm trong bụi bẩn xung quanh một ngôi nhà.
- Khí chì. Nó được sử dụng trong máy bay, thiết bị nông nghiệp, xe đua và động cơ hàng hải.
- Nước đi qua các đường ống dẫn. Chì có thể được tìm thấy trong nước của những ngôi nhà cũ có ống dẫn nước bằng chì.
- Các nguồn khác. Chì cũng có thể được tìm thấy trong một số đồ chơi nhập khẩu, nến, đồ trang sức và các loại thuốc truyền thống. Một số phụ huynh có thể tiếp xúc với Bụi Chì tại nơi làm việc hoặc thú tiêu khiển của họ (Sơn, Vẽ, Bắn Súng…) và vô ý mang dư lượng Chì về nhà trên tay hoặc quần áo của họ. Các ví dụ bao gồm làm việc trong việc phá hủy các ngôi nhà cũ, chế tạo mọi thứ bằng cách sử dụng chất hàn chì hoặc tiếp xúc với đạn chì ở trường bắn.
Phơi nhiễm chì ở trẻ em được điều trị như thế nào?[sửa | sửa mã nguồn]
Nếu trẻ em bị phát hiện có chì trong máu, bước quan trọng nhất tiếp theo là tìm ra sự tiếp xúc - và loại bỏ nó. Một khi đứa trẻ không còn tiếp xúc nữa, mức nhiễm độc chì sẽ giảm xuống, mặc dù nó diễn ra rất chậm.
Thiếu sắt khiến cơ thể dễ bị ngộ độc chì hơn. Nếu trẻ em bị thiếu sắt thì nên điều trị, nhưng thông thường thuốc không được sử dụng trừ khi nồng độ chì rất cao. Trong những trường hợp đó, các loại thuốc đặc biệt được gọi là chelators được sử dụng để giúp kéo chì ra khỏi máu.[11]
Tham khảo[sửa | sửa mã nguồn]
- ^ a b c d “Lead Information for Workers”. CDC. ngày 30 tháng 9 năm 2013. Lưu trữ bản gốc ngày 18 tháng 10 năm 2016. Truy cập ngày 14 tháng 10 năm 2016.
- ^ a b c d e f g h i j k l m n o p “Lead poisoning and health”. WHO. tháng 9 năm 2016. Lưu trữ bản gốc ngày 18 tháng 10 năm 2016. Truy cập ngày 14 tháng 10 năm 2016.
- ^ Ferri, Fred F. (2010). Ferri's differential diagnosis: a practical guide to the differential diagnosis of symptoms, signs, and clinical disorders (ấn bản 2). Philadelphia, PA: Elsevier/Mosby. tr. Chapter L. ISBN 0323076998.
- ^ a b c d e f g Dapul, H; Laraque, D (tháng 8 năm 2014). “Lead poisoning in children”. Advances in pediatrics. 61 (1): 313–33. doi:10.1016/j.yapd.2014.04.004. PMID 25037135.
- ^ a b c Needleman, H (2004). “Lead poisoning”. Annual Review of Medicine. 55: 209–22. doi:10.1146/annurev.med.55.091902.103653. PMID 14746518.
- ^ a b “Lead Information for Employers”. CDC. ngày 30 tháng 9 năm 2013. Lưu trữ bản gốc ngày 18 tháng 10 năm 2016. Truy cập ngày 14 tháng 10 năm 2016.
- ^ a b Gracia, RC; Snodgrass, WR (ngày 1 tháng 1 năm 2007). “Lead toxicity and chelation therapy”. American Journal of Health-System Pharmacy. 64 (1): 45–53. doi:10.2146/ajhp060175. PMID 17189579.
- ^ “Advisory Committee On Childhood Lead Poisoning Prevention (ACCLPP)”. CDC. tháng 5 năm 2012. Lưu trữ bản gốc ngày 4 tháng 5 năm 2012. Truy cập ngày 18 tháng 5 năm 2012.
- ^ The Code of Federal Regulations of the United States of America (bằng tiếng Anh). U.S. Government Printing Office. 2005. tr. 116. Lưu trữ bản gốc ngày 5 tháng 11 năm 2017.
- ^ “What Do Parents Need to Know to Protect Their Children?”. CDC. ngày 30 tháng 10 năm 2012. Lưu trữ bản gốc ngày 9 tháng 10 năm 2016. Truy cập ngày 14 tháng 10 năm 2016.
- ^ a b “Lead poisoning: What parents should know and do - Harvard Health”. web.archive.org. 2 tháng 5 năm 2023. Lưu trữ bản gốc ngày 2 tháng 5 năm 2023. Truy cập ngày 1 tháng 11 năm 2023.Quản lý CS1: bot: trạng thái URL ban đầu không rõ (liên kết)
