Ung thư đại trực tràng
| Ung thư đại trực tràng | |
|---|---|
 | |
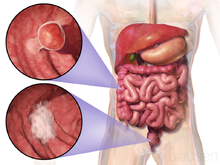
| Sơ đồ hệ tiêu hóa dưới | |
| Chuyên khoa | ung thư học |
| ICD-10 | C18-C20/C21 |
| ICD-9-CM | 153.0-154.1 |
| ICD-O | M8140/3 (95% các trường hợp) |
| OMIM | 114500 |
| DiseasesDB | 2975 |
| MedlinePlus | 000262 |
| eMedicine | med/413 med/1994 ped/3037 |
| Patient UK | Ung thư đại trực tràng |
Ung thư ruột hay ung thư đại trực tràng là tên gọi chung của ung thư ruột kết và ung thư trực tràng, tức là ung thư phát triển từ ruột kết hay trực tràng (là những phần của ruột già),[1] gây nên bởi sự phát triển bất thường của các tế bào có khả năng xâm lấn hoặc lan rộng ra các bộ phận khác của cơ thể.[2] Dấu hiệu và triệu chứng có thể bao gồm máu trong phân, giảm cân, có sự thay đổi trong nhu động ruột và luôn cảm thấy mệt mỏi.[3]
Hầu hết các nguyên nhân gây bệnh ung thư ruột là do các yếu tố về lối sống và độ tuổi, với chỉ một số ít trường hợp là do rối loạn gen di truyền.[4][5] Các yếu tố nguy cơ bao gồm chế độ ăn, bệnh béo phì, hút thuốc, và ít hoạt động thể chất.[4][5] Những yếu tố về chế độ ăn làm tăng nguy cơ bao gồm thịt đỏ, thịt đã qua xử lý để giữ được lâu, và rượu.[4] Một yếu tố nguy cơ là bệnh viêm đường ruột, trong đó bao gồm bệnh Crohn và viêm loét đại tràng.[4] Một số điều kiện di truyền có thể gây ra ung thư ruột bao gồm: đa polyp tuyến gia đình (familial adenomatous polyposis - FAP) và ung thư đại trực tràng di truyền không đa polyp (hereditary nonpolyposis colorectal cancer - HNPCC), tuy nhiên, các ca bệnh này ít hơn 5% tổng các trường hợp.[4][5] Ung thư ruột thường bắt đầu bằng một khối u lành tính, thường dưới hình thức là một polyp, lâu dần nó sẽ trở thành ung thư.[4]
Dấu hiệu và triệu chứng[sửa | sửa mã nguồn]
Các dấu hiệu và triệu chứng của ung thư đại trực tràng phụ thuộc vào vị trí của khối u trong ruột, và nó có thể đã lan rộng ra những nơi khác trong cơ thể (di căn). Các dấu hiệu cảnh báo sớm bao gồm: táo bón, đi ngoài phân nhỏ, ra máu, co thắt dạ dày, chán ăn, mệt mỏi, sút cân không rõ nguyên nhân, và buồn nôn hoặc nôn ở một người trên 50 tuổi. Thông thường, các triệu chứng này không phải do ung thư. Các vấn đề sức khỏe khác có thể gây ra một số các triệu chứng này. Ung thư giai đoạn đầu thường không gây đau.[6] Trong khi chảy máu trực tràng hoặc thiếu máu là đặc điểm nguy cơ cao ở những người trên 50 tuổi,[7] các triệu chứng khác thường được mô tả bao gồm giảm cân và thay đổi thói quen đi tiêu thường chỉ liên quan nếu kết hợp với chảy máu.[7][8] [9][10]
Phòng bệnh[sửa | sửa mã nguồn]
Hầu hết các bệnh ung thư đại trực tràng là có thể ngăn, qua giám sát và lối sống lành mạnh.
Lối sống[sửa | sửa mã nguồn]
Những chế độ hiện hành để ngăn ngừa ung thư đại trực tràng bao gồm tăng mức tiêu thụ ngũ cốc, trái cây và rau quả, và giảm mức tiêu thụ thịt đỏ. Các bằng chứng cho chất xơ và các loại trái cây và rau quả tốt cho trực tràng. Tập thể dục giảm khiêm tốn nguy cơ ung thư trực tràng đại tràng. Ngồi thường xuyên trong thời gian dài có liên quan đến tỷ lệ tử vong cao do bệnh ung thư ruột kết. Nguy cơ sẽ không bị loại trừ bởi tập thể dục thường xuyên, nhưng sẽ giảm.
Thuốc[sửa | sửa mã nguồn]
Aspirin và celecoxib xuất hiện để làm giảm nguy cơ ung thư đại trực tràng ở những người có nguy cơ cao. Tuy nhiên, nó không được khuyến cáo ở những người có nguy cơ trung bình. Có bằng chứng về bổ sung calci nhưng nó không đủ để đưa ra khuyến cáo chắc chắn. Lượng Vitamin D và máu cấp có liên quan với giảm nguy cơ ung thư ruột kết.
Sàng lọc[sửa | sửa mã nguồn]
Khi hơn 80% ung thư đại trực tràng phát sinh từ các polyp u tuyến, tầm soát ung thư này có hiệu quả không chỉ để phát hiện sớm nhưng cũng để phòng ngừa. Chẩn đoán các trường hợp ung thư đại tràng qua sàng lọc có xu hướng xảy ra 2-3 năm trước khi chẩn đoán trường hợp có triệu chứng. Bất kỳ polyp được phát hiện có thể được gỡ bỏ, thường là bằng nội soi, và do đó ngăn cản chuyển thành ung thư. Sàng lọc có khả năng làm giảm tử vong do ung thư đại trực tràng bằng 60%.
Ba xét nghiệm sàng lọc chính là thử nghiệm phân huyền bí máu, soi đại tràng sigma linh hoạt, và nội soi đại tràng. Trong số ba, chỉ soi đại tràng sigma có thể không sàng lọc ở phía bên phải của đại tràng, nơi 42% các khối u ác tính được tìm thấy. nội soi qua một CT quét xuất hiện tốt như nội soi tiêu chuẩn để phát hiện bệnh ung thư và u lớn nhưng đắt tiền, kết hợp với phơi nhiễm phóng xạ, và không thể loại bỏ bất kỳ tăng trưởng bất thường được phát hiện như nội soi can chuẩn.
Xét nghiệm Phân có máu (FOBT) của phân thường được khuyến cáo mỗi hai năm và có thể là căn cứ vào guaiac hoặc immunochemical. Nếu kết quả xét nghiệm FOBT bất thường được tìm thấy, người tham gia thường được gọi cho một cuộc kiểm tra nội soi theo dõi. Hàng năm để sàng lọc FOBT hai năm một lần làm giảm tỷ lệ tử vong ung thư đại trực tràng bằng 16% và trong số những người tham gia sàng lọc tử vong ung thư đại trực tràng có thể được giảm lên đến 23%, mặc dù nó chưa được chứng minh để giảm mọi nguyên nhân tử vong. Các thí nghiệm Immunochemical là độ chính xác cao và không cần phải thay đổi chế độ ăn uống hoặc dùng thuốc trước khi thử nghiệm.
Các tổ chức Y tế Hoa Kỳ thường khuyên bạn nên kiểm tra trong độ tuổi từ 50 và 75 năm với soi đại tràng sigma mỗi 5 năm và nội soi đại tràng mỗi 10 năm. Đối với những người có nguy cơ cao, chiếu thường bắt đầu vào khoảng 40. Đó là chưa rõ ràng mà của hai phương pháp này là tốt hơn. Nội soi đại tràng có thể tìm thấy nhiều loại ung thư ở phần đầu tiên của ruột già nhưng được kết hợp với hơn chi phí và nhiều biến chứng hơn. Đối với những người có nguy cơ trung bình những người đã có một nội soi chất lượng cao với kết quả bình thường, các Hiệp hội Gastroenterological Mỹ không khuyến cáo bất kỳ loại sàng lọc trong 10 năm sau khi nội soi đại tràng. Đối với những người trên 75 hoặc những người có tuổi thọ dưới 10 năm, sàng lọc là không nên. Mất khoảng 10 năm sau khi sàng lọc, chỉ có một trong số 1000 người được hưởng lợi.
Một số quốc gia có chương trình tầm soát đại trực tràng quốc gia trong đó cung cấp sàng lọc FOBT cho tất cả người lớn trong một nhóm tuổi nhất định, thường bắt đầu từ giữa tuổi 50 và 60. Ví dụ về các nước có sàng lọc có tổ chức bao gồm Vương quốc Anh, Úc và Hà Lan.
Chữa trị[sửa | sửa mã nguồn]
Việc điều trị bệnh ung thư ruột/trực tràng nhằm mục đích chữa khỏi hoặc làm chỉ làm giảm cơn đau. Phương pháp chữa bệnh nào được áp dụng thì còn phụ thuộc vào các yếu tố khác nhau, bao gồm sức đề kháng của người bệnh, cũng như các giai đoạn của khối u. Khi ung thư đại trực tràng được phát hiện sớm, phẫu thuật có thể chữa được bệnh. Tuy nhiên, khi nó được phát hiện ở giai đoạn muộn (đã di căn), thì ít có khả năng chữa khỏi và thường hướng điều trị cho bệnh nhân sử dụng thuốc giảm đau, để làm giảm các triệu chứng gây ra bởi khối u và giữ người bệnh thoải mái dễ chịu nhất có thể.
Phẫu thuật[sửa | sửa mã nguồn]
Nếu ung thư được tìm thấy ở giai đoạn rất sớm, nó có thể được loại bỏ trong quá trình nội soi đại tràng. Đối với những người bị ung thư khu trú, điều trị thích hợp nhất là hoàn thành phẫu thuật cắt bỏ với biên độ thích hợp. Điều này hoặc có thể được thực hiện bởi phẫu thuật bụng mở hoặc đôi khi phẫu thuật nội sao. Đại tràng có thể được nối lại hoặc có thể có một thông ruột kết (thiết bị nối ra ngoài).
Nếu chỉ có một vài di căn trong gan hoặc phổi cũng có thể được gỡ bỏ. Đôi khi hóa trị liệu được sử dụng trước khi phẫu thuật để thu nhỏ các bệnh ung thư trước khi cố gắng để loại bỏ nó. Hai nơi phổ biến nhất của sự tái phát của ung thư đại trực tràng là gan và phổi.
-
A diagram of a local resection of early stage colon cancer
-
Hình về phẫu thuật ung thư
Hóa trị[sửa | sửa mã nguồn]
Trong cả hai căn bệnh ung thư ruột kết và trực tràng, hóa trị có thể được sử dụng ngoài để phẫu thuật trong những trường hợp nhất định. Các quyết định để thêm hóa trị liệu trong quản lý của ruột kết và ung thư trực tràng phụ thuộc vào giai đoạn của bệnh.
Trong giai đoạn I ung thư ruột kết, không có hóa trị liệu được chỉ định, và phẫu thuật là điều trị dứt khoát. Vai trò của hóa trị liệu trong Giai đoạn II ung thư đại tràng là gây tranh cãi, và thường không được cung cấp trừ các yếu tố nguy cơ như T4 khối u hoặc không đầy đủ hạch lấy mẫu được xác định. Nó cũng được biết rằng các bệnh nhân thực hiện những bất thường của sửa chữa gen không phù hợp không được hưởng lợi từ hóa trị. Đối với giai đoạn III và IV Giai đoạn ung thư ruột kết, hóa trị liệu là một phần không thể thiếu trong điều trị.
Nếu ung thư đã lan đến các hạch bạch huyết hoặc các cơ quan xa, đó là trường hợp với giai đoạn III và IV giai đoạn ung thư ruột kết tương ứng, các đại lý hóa trị thêm fluorouracil, capecitabine hoặc oxaliplatin làm tăng tuổi thọ. Nếu các hạch bạch huyết không có ung thư, những lợi ích của hóa trị liệu đang gây tranh cãi. Nếu ung thư di căn là rộng rãi hoặc unresectable, điều trị sau đó giảm nhẹ. Điển hình là trong bối cảnh này, một số loại thuốc hóa trị liệu khác nhau có thể được sử dụng. Thuốc hóa trị cho tình trạng này có thể bao gồm capecitabine, fluorouracil, irinotecan, oxaliplatin và UFT. Các loại thuốc capecitabine và fluorouracil có thể hoán đổi, với capecitabine là một thuốc uống trong khi fluorouracil là một loại thuốc tiêm tĩnh mạch. Thuốc chống tạo mạch như bevacizumab thường được thêm vào trong liệu pháp đầu tiên. Một nhóm thuốc được sử dụng trong các thiết lập dòng thứ hai là chất ức chế thụ thể yếu tố tăng trưởng biểu bì, trong đó hai FDA chấp thuận những điều là Cetuximab và panitumumab.
Sự khác biệt chính trong việc tiếp cận với ung thư giai đoạn trực tràng thấp là sự kết hợp của xạ trị. Thông thường, nó được sử dụng kết hợp với hóa trị liệu trong một thời trang bổ trợ để cho phép phẫu thuật cắt bỏ, vì vậy mà cuối cùng là mở thông ruột kết là không cần thiết. Tuy nhiên, nó có thể không được có thể có trong các khối u nằm thấp, trong trường hợp đó, một thông ruột kết thường trực có thể được yêu cầu. Ung thư trực tràng giai đoạn IV được xử lý tương tự như giai đoạn IV ung thư ruột kết.
Xạ trị[sửa | sửa mã nguồn]
Trong khi một sự kết hợp của bức xạ và hóa trị có thể hữu ích cho bệnh ung thư trực tràng, sử dụng trong ung thư đại tràng không phải là thói quen do sự nhạy cảm của ruột với bức xạ. Cũng như đối với hóa trị, xạ trị có thể được sử dụng trong các bổ trợ và tái thiết lập cho một số giai đoạn của ung thư trực tràng.
Tiên lượng[sửa | sửa mã nguồn]
Tại châu Âu, tỷ lệ sống sót sau năm năm đối với ung thư đại trực tràng là ít hơn 60%. Tại các nước phát triển khoảng một phần ba trong số những người mắc bệnh chết.
Tỉ lệ sống sót liên quan trực tiếp đến việc phát hiện và loại ung thư, nhưng nhìn chung là thấp cho bệnh ung thư đã có triệu chứng, vì chúng thường phát triển khá nhanh. Tỷ lệ sống sót để phát hiện giai đoạn sớm là cao khoảng năm lần so với bệnh ung thư giai đoạn cuối. Những người có một khối u không vi phạm niêm mạc áo cơ (TNM giai đoạn Tis, N0, M0) có tỷ lệ sống sót sau năm năm là 100%, trong khi những người có ung thư xâm lấn của T1 (bên trong lớp dưới niêm mạc) hoặc T2 (trong cơ bắp layer) có một tỷ lệ sống sau năm năm trung bình khoảng 90%. Những người có một khối u xâm lấn hơn nhưng không có nút tham gia (T3-4, N0, M0) có tỷ lệ sống sau năm năm trung bình khoảng 70%. Bệnh nhân có hạch vùng dương (bất kỳ T, N1-3, M0) có một tỷ lệ sống sau năm năm trung bình khoảng 40%, trong khi những người có di căn xa (bất kỳ T, bất kỳ N, M1) có một tỷ lệ sống sót sau năm năm trung bình khoảng 5%.
Theo thống kê của Hiệp hội Ung thư Mỹ vào năm 2006, hơn 20% những người bị ung thư đại trực tràng đến chăm sóc y tế khi bệnh đã tiến (giai đoạn IV), và lên đến 25% của nhóm này sẽ bị cô lập di căn gan đó là có khả năng cắt bỏ. Trong nhóm này, những người trải qua chữa trị cắt bỏ có kết quả sống sót năm năm là một phần ba các trường hợp.
Chú thích[sửa | sửa mã nguồn]
- ^ “Colon Cancer Treatment (PDQ®)”. NCI. ngày 12 tháng 5 năm 2014. Truy cập ngày 29 tháng 6 năm 2014.
- ^ “Defining Cancer”. National Cancer Institute. Truy cập ngày 10 tháng 6 năm 2014.
- ^ “General Information About Colon Cancer”. NCI. ngày 12 tháng 5 năm 2014. Truy cập ngày 29 tháng 6 năm 2014.
- ^ a b c d e f World Cancer Report 2014. World Health Organization. 2014. tr. Chapter 5.5. ISBN 9283204298.
- ^ a b c “Colorectal Cancer Prevention (PDQ®)”. National Cancer Institute. ngày 27 tháng 2 năm 2014. Truy cập ngày 29 tháng 6 năm 2014.
- ^ Alpers, David H.; Kalloo, Anthony N.; Kaplowitz, Neil; Owyang, Chung; Powell, Don W. (2008). Yamada, Tadataka (biên tập). Principles of clinical gastroenterology. Chichester, West Sussex: Wiley-Blackwell. tr. 381. ISBN 978-1-4051-6910-3.
- ^ a b Astin M, Griffin, T, Neal, RD, Rose, P, Hamilton, W (tháng 5 năm 2011). “The diagnostic value of symptoms for colorectal cancer in primary care: a systematic review”. The British Journal of General Practice. 61 (586): 231–43. doi:10.3399/bjgp11X572427. PMC 3080228. PMID 21619747.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Adelstein BA, Macaskill, P, Chan, SF, Katelaris, PH, Irwig, L (2011). “Most bowel cancer symptoms do not indicate colorectal cancer and polyps: a systematic review”. BMC Gastroenterology. 11: 65. doi:10.1186/1471-230X-11-65. PMC 3120795. PMID 21624112.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ “Bản sao đã lưu trữ”. Bản gốc lưu trữ ngày 18 tháng 3 năm 2016. Truy cập ngày 17 tháng 3 năm 2016.
- ^ http://vietnamnet.vn/vn/suc-khoe/294644/ung-thu-truc-trang-nguy-hiem-the-nao.html
Liên kết ngoài[sửa | sửa mã nguồn]
Tiếng Anh


