Ung thư dạ dày
| Ung thư dạ dày | |
|---|---|
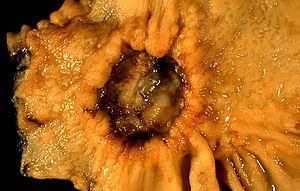 | |
| Một vết loét dạ dày được khẳng định là ung thư theo kết quả sinh thiết và đã được cắt bỏ. Tiêu bản phẫu thuật. | |
| Chuyên khoa | ung thư học, khoa tiêu hóa |
| ICD-10 | C16 |
| ICD-9-CM | 151 |
| OMIM | 137215 |
| DiseasesDB | 12445 |
| eMedicine | med/845 |
| MeSH | D013274 |
Ung thư dạ dày có thể phát triển ở bất cứ phần nào của dạ dày, có thể lan ra khắp dạ dày và đến các cơ quan khác của cơ thể; đặc biệt là thực quản, phổi, hạch bạch huyết và gan. Ung thư dạ dày mỗi năm có thể gây ra 800.000 ca tử vong trên khắp thế giới.[1]
Triệu chứng[sửa | sửa mã nguồn]

Ung thư dạ dày thường không có triệu chứng bị bệnh hoặc chỉ gây ra các triệu chứng không rõ ràng trong giai đoạn đầu. Khi triệu chứng xuất hiện thì lúc đó ung thư nhìn chung đã di căn đến các bộ phận khác của cơ thể, đó là một trong những lý do chính gây chẩn đoán bệnh khó. Ung thư dạ dày có thể gây ra các triệu chứng và dấu hiệu sau:
Triệu chứng sớm
- Khó tiêu hoặc chứng ợ chua
- Mất ngon miệng, đặc biệt là đối với món thịt
Triệu chứng muộn
- Đau bụng hay cảm thấy khó chịu ở vùng thượng vị
- Buồn nôn và nôn mửa
- Tiêu chảy hay táo bón
- Đầy bụng sau khi ăn
- Giảm cân
- Yếu và mệt mỏi
- Xuất huyết (nôn ra máu hoặc có máu trong phân) màu đen. Có thể dẫn đến thiếu máu mạn tính.
- Khó nuốt; có thể là dấu hiệu của u ở vùng tâm vị hoặc sự lan tỏa của u dạ dày lên thực quản.
Những triệu chứng này cũng có thể là của các bệnh khác như nhiễm virút dạ dày, loét dạ dày hay viêm ruột loét miệng nên việc chẩn đoán cần phải có bác sĩ chuyên khoa tiêu hóa hoặc ung bướu.
Nguyên nhân[sửa | sửa mã nguồn]
Nhiễm khuẩn Helicobacter pylori là nguyên nhân của đa số các loại ung thư dạ dày, còn các bệnh viêm dạ dày teo màng lót do tự miễn, chuyển sản ruột và nguyên nhân di truyền là các yếu tố tăng nguy cơ gây bệnh. Chế độ ăn uống không được coi là nguyên nhân gây bệnh.[2]
Cụ thể hơn, H. pylori là yếu tố nguy cơ chính ở 65–80% ca ung thư dạ dày, nhưng chỉ có ở 2% số người bị nhiễm vi khuẩn này.[3] Khoảng 10% các ca có liên quan đến yếu tố di truyền.[4] Ở Nhật Bản và các nước khác, sử dụng dương xỉ diều hâu và bào tử làm thức ăn cũng có liên quan đến tỉ lệ mắc bệnh ung thư dạ dày nhưng nguyên nhân chưa được làm rõ.[5]
Tỉ lệ mắc bệnh ung thư dạ dày chiếm đa số ở đàn ông, có nơi tỉ lệ mắc ở đàn ông/phụ nữ là 2/1. Hoóc môn estrogen có thể giúp bảo vệ phụ nữ khỏi căn bệnh này.[6] Một tỉ lệ nhỏ ung thư dạ dày dạng phân tán (xem phần Mô bệnh học sau đây) có thể do di truyền. Ung thư dạ dày dạng phân tán di truyền, tiếng Anh là Hereditary Diffuse Gastric Cancer (HDGC), đã được xác định và đang được nghiên cứu. Tuy nhiên, đã có các phương pháp kiểm tra gen và điều trị cho các gia đình có nguy cơ cao.[7]
Một số nhà nghiên cứu [8] đã chỉ ra mối liên hệ tương quan giữa thiếu hoặc thừa Iod, bướu cổ do thiếu iod và ung thư dạ dày; cũng đã có những báo cáo về việc giảm tỉ lệ tử vong do ung thư dạ dày khi thực hiện tốt việc bổ sung iod dự phòng.[9] Cơ chế tác động có thể là do ion iod có tác dụng như chất khử để chống oxy hóa trong màng nhầy dạ dày do dó làm giảm tác hại của các yếu tố oxy hóa, như ôxi già. Trung Quốc, một thành viên của Liên minh Quốc tế về Bộ gen Ung thư (International Cancer Genome Consortium) đang dẫn đầu trong những nỗ lực giải mã hoàn chỉnh bộ gen ung thư dạ dày.
Chẩn đoán[sửa | sửa mã nguồn]
Để tìm nguyên nhân của triệu chứng, bác sĩ hỏi bệnh nhân về tiền sử bệnh án, khám thể chất, và có thể yêu cầu làm xét nghiệm. Bệnh nhân có thể làm một hoặc tất cả những hình thức khám sau:
- Nội soi dạ dày là phương pháp chuẩn. Phương pháp này sử dụng một camera sợi quang học đưa vào trong dạ dày để xem hình ảnh bên trong.
- Chụp x-quang ống tiêu hóa trên
- Chụp cắt lớp hay chụp CT bụng cũng có thể phát hiện ung thư dạ dày, nhưng được dùng nhiều hơn trong việc đánh giá mức độ xâm lấn sang các mô xung quanh, hoặc lan đến hạch bạch huyết.
Những mô bất thường nhìn thấy qua nội soi sẽ được làm sinh thiết bởi bác sĩ chuyên khoa phẫu thuật (khoa ngoại) hoặc tiêu hóa. Mô này sẽ được bác sĩ chuyên khoa bệnh học kiểm tra đặc điểm mô học dưới kính hiển vi để phát hiện các tế bào ung thư. Sinh thiết và phân tích mô học là phương pháp duy nhất có thể chứng minh chắc chắn sự có mặt của các tế bào ung thư.
Có một số phương pháp nội soi dạ dày để tăng cường sự phát hiện trong màng nhầy bằng một chất nhuộm màu (Vd: Lugol 5%) làm nổi bật cấu trúc tế bào và giúp xác định được vùng tế bào bị loạn sản (dysplasia). Nội soi tế bào giúp phóng đại nhiều lần để thấy được cấu trúc tế bào và xác định vùng loạn sản. Các phương pháp nội soi dạ dày khác như chụp cắt lớp võng mạc (optical coherence tomography) cũng đang được nghiên cứu để sử dụng cho mục đích tương tự.[10]
Một số bệnh về da cũng có liên quan đến ung thư dạ dày. Bệnh tăng sinh làm đen da, thường ở nách hoặc háng, gọi là bệnh gai đen (acanthosis nigricans), có liên quan đến các ung thư trong ổ bụng như ung thư dạ dày. Một số biểu hiện về da của bệnh ung thư dạ dày bao gồm lòng bàn tay dạ dày bò (tiếng Anh là tripe palm, là một dạng tăng sinh làm đen da tương tự ở bàn tay) và dấu hiệu Leser-Trelat (là sự phát triển nhanh chóng các tổn thương trên da gọi là dày sừng tiết bã (còn gọi là dày sừng da đầu, tiếng Anh là seborrheic keratoses).[11]
Mô bệnh học[sửa | sửa mã nguồn]

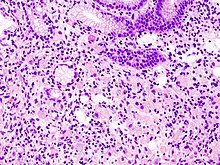

- Ung thư biểu mô tuyến ở dạ dày (adenocarcinoma) là u biểu mô ác tính, bắt nguồn từ tế bào biểu mô tuyến ở niêm mạc dạ dày. Ung thư dạ dày đa số là ung thư biểu mô tuyến (90%).[12] Về mặt mô bệnh học, có hai loại ung thư biểu mô tuyến dạ dày chính (theo phân loại Lauren) là: dạng ruột và dạng phân tán. Ung thư biểu mô tuyến thường xâm lấn nhanh chóng thành dạ dày, xâm nhập sang cơniêm mạc (muscularis mucosae), lớp dưới niêm mạc, và đến lớp cơ trơn của thành ống tiêu hóa. Các tế bào ung thư biểu mô tuyến dạng ruột có cấu trúc hình ống bất thường, phân bố thành nhiều lớp, có nhiều ống tuyến, giảm cấu trúc đệm (stroma). Thường thì chuyển sản ruột cũng hay xảy ra ở các vùng niêm mạc xung quanh. Tùy vào cấu trúc tuyến, sự đa hình thái và sự tiết dịch của tế bào mà ung thư biểu mô tuyến có thể có 3 cấp độ biệt hóa: tốt, trung bình và kém. Còn trong ung thư biểu mô tuyến dạng phân tán (dạ dày có dạng như cái chai/lọ bằng da, ung thư xơ cứng, chứa nhiều dịch nhày, dịch keo) các tế bào ung thư thường không liên kết và tiết dịch thẳng vào khoảng khe ngoại bào tạo ra những khoang lớn chứa chất nhày/ chất keo (mà trên ảnh chụp là những khoảng "trống"). Nó không biệt hóa rõ ràng lắm. Nếu chất nhày nằm trong tế bào ung thư, nó đẩy nhân tế bào ra rìa tế bào, tạo nên dạng "Tế bào dạng nhẫn đóng dấu".
- Khoảng 5% ung thư dạ dày là ung thư hạch bạch huyết (lymphoma) (MALTomas, hoặc MALT lymphoma).[13]
- Ngoài ra còn có u carcinoid và u cấu trúc đệm.
Xác định giai đoạn bệnh[sửa | sửa mã nguồn]
Nếu các tế bào ung thư được tìm thấy trong mẫu sinh thiết, bước tiếp theo cần làm là xác định giai đoạn ung thư, nghĩa là tìm ra mức độ trầm trọng của bệnh. Có nhiều xét nghiệm để xác định xem ung thư đã lan rộng hay chưa, và nếu có thì nó đã ảnh hưởng đến những phần nào của cơ thể. Bởi vì ung thư dạ dày có thể lan sang gan, tụy, và các cơ quan gần dạ dày cũng như phổi, bác sĩ có thể yêu cầu chụp cắt lớp CT, chụp cắt lớp PET, hoặc làm siêu âm nội soi, hoặc các xét nghiệm khác để kiểm tra những vùng trên. Cũng có thể kiểm tra dấu ấn ung thư trong máu, như kháng nguyên CEA (carcinoembryonic antigen) và kháng nguyên CA (carbohydrate antigen), vì nồng độ của chúng liên quan đến mức độ xâm lấn, đặc biệt là ở gan, và mức độ hồi phục.
Việc xác định giai đoạn có thể chưa hoàn thiện cho đến sau khi phẫu thuật. Bác sĩ phẫu thuật sẽ cắt bỏ các hạch bạch huyết xung quanh và có thể các mẫu mô ở những khu vực khác trong ổ bụng để kiểm tra mô bệnh học.
Hệ thống phân chia giai đoạn TNM hiện đang được sử dụng.
Điều trị[sửa | sửa mã nguồn]
Cũng như các loại ung thư khác, điều trị cần phù hợp với từng bệnh nhân và phụ thuộc vào kích cỡ, vị trí và mức độ lan tỏa của khối u, giai đoạn của bệnh, và tình trạng sức khỏe chung của bệnh nhân. Ung thư dạ dày thường khó chữa trừ khi được phát hiện sớm (trước khi lan tỏa). Đáng tiếc là ung thư dạ dày giai đoạn sớm thường có rất ít triệu chứng, khi được chẩn đoán thì thường bệnh đã nặng. Điều trị ung thư dạ dày bao gồm phẫu thuật, hóa trị liệu, hoặc xạ trị. Các phương pháp điều trị mới như điều trị sinh học và cải tiến các biện pháp hiện nay đang được nghiên cứu trong các thử nghiệm lâm sàng.
Phẫu thuật[sửa | sửa mã nguồn]
Phẫu thuật là phương pháp điều trị phổ biến nhất và là hi vọng duy nhất chữa khỏi ung thư dạ dày. Bác sĩ sẽ cắt bỏ một phần hoặc toàn bộ dạ dày, cũng như các hạch bạch huyết xung quanh, theo nguyên tắc cơ bản là loại bỏ tất cả các mô ung thư và vùng lân cận. Tùy vào mức độ xâm lấn và vị trí của khối u, có thể cần cắt bỏ một phần ruột non và tụy. Những khối u ở nửa dưới của dạ dày cần đến phương pháp Billroth I hoặc Billroth II. Phẫu thuật nội soi cắt bỏ niêm mạc (tiếng Anh là Endoscopic mucosal resection - EMR) được dùng để điều trị ung thư dạ dày giai đoạn sớm (khối u mới chỉ nằm ở niêm mạc) và đã được sử dụng đầu tiên ở Nhật Bản, và cũng có ở một số nơi ở Mỹ. Phương pháp này loại bỏ khối u cùng với lớp niêm mạc bao phủ mặt trong của dạ dày bằng một vòng dây điện nhờ nội soi. Ưu điểm của nó là nhỏ hơn nhiều so với phẫu thuật cắt bỏ dạ dày. Phẫu thuật nội soi cắt bỏ lớp dưới niêm mạc (tiếng Anh là Endoscopic submucosal dissection - ESD) là một phương pháp tương tự được sử dụng đầu tiên ở Nhật Bản, trong đó cắt bỏ một vùng lớn niêm mạc. Nếu khi kiểm tra mẫu bệnh phẩm được cắt ra thấy chưa cắt hết hoặc đã có sự xâm lấn sâu của ung thư thì bệnh nhân cần làm phẫu thuật cắt bỏ dạ dày thực sự.
Phương pháp phẫu thuật hiện nay có tỉ lệ chữa trị được ít hơn 40% các ca, và nếu trong những trường hợp đã bị di căn, nó chỉ có tác dụng điều trị triệu chứng.
Hóa trị liệu[sửa | sửa mã nguồn]
Sử dụng hóa trị liệu trong điều trị ung thư dạ dày hiện chưa có tiêu chuẩn điều trị. Đáng tiếc là ung thư dạ dày không đáp ứng với các loại hóa chất cho đến mãi gần đây, và trước đây thì được dùng trong điều trị triệu chứng để giảm kích cỡ khối u và tăng thời gian sống sót cho bệnh nhân. Một số hóa chất sử dụng trong điều trị ung thư dạ dày bao gồm: 5-FU (fluorouracil), BCNU (carmustine), methyl-CCNU (Semustine), và doxorubicin (Adriamycin), cũng như Mitomycin C, và gần đây là cisplatin và taxotere với những liều kết hợp khác nhau. Tác dụng tương đối của các hóa chất này, độc lập hay kết hợp, hiện chưa được xác định rõ ràng.[14] Các nhà khoa học đang tìm hiểu tác dụng của hóa trị liệu trước khi phẫu thuật để làm nhỏ khối u, hoặc là phương pháp bổ sung sau khi phẫu thuật để phá hủy nốt những tế bào ung thư còn lại. Kết hợp giữa hóa trị liệu và xạ trị cũng đang được nghiên cứu. Các bác sĩ đang thử nghiệm phương pháp sử dụng hóa chất chống ung thư đưa thẳng vào ổ bụng (truyền hóa chất ấm trong ổ bụng, tiếng Anh là intraperitoneal hyperthermic chemoperfusion). Hóa trị liệu cũng đang được nghiên cứu trong điều trị ung thư đã lan tỏa, và trong việc giảm triệu chứng bệnh. Tác dụng phụ của hóa trị liệu phụ thuộc chủ yếu vào loại hóa chất được sử dụng.
Xạ trị[sửa | sửa mã nguồn]
Xạ trị là phương pháp sử dụng các tia có năng lượng cao để phá hủy tế bào ung thư và ngăn chúng sinh sản. Thường phương pháp này được sử dụng kết hợp với phẫu thuật và hóa trị liệu, hoặc chỉ dùng với hóa trị liệu đối với những bệnh nhân không thể sử dụng phương pháp phẫu thuật. Xạ trị có thể sử dụng để giảm dau hoặc ngăn sự phát triển của khối u trong điều trị triệu chứng cho các bệnh không chữa được.
Phương pháp kết hợp[sửa | sửa mã nguồn]
Trong khi những nghiên cứu trước đây về phương pháp kết hợp (bao gồm cả phẫu thuật, hóa trị liệu và xạ trị) cho những kết quả khác nhau, nghiên cứu của nhóm Intergroup 0116 (SWOG 9008) [15] cho thấy tác dụng của sự kết hợp hóa trị liệu và xạ trị đối với các bệnh nhân chưa bị di căn và đã loại bỏ toàn bộ ung thư dạ dày. Bệnh nhân sau khi phẫu thuật được phân chia ngẫu nhiên vào hai nhóm: nhóm tiêu chuẩn để theo dõi, và nhóm nghiên cứu có sử dụng sự kết hợp giữa hóa trị liệu và xạ trị. Những bệnh nhân ở nhóm nghiên cứu sống trung bình được 36 tháng, so với nhóm tiêu chuẩn là 27 tháng.
Phòng bệnh[sửa | sửa mã nguồn]
Một số biện pháp phòng bệnh ung thư dạ dày hiệu quả là:
- Loại bỏ vi khuẩn Helicobacter pylori (Hp) với các loại kháng thể, kháng sinh, chế độ ăn uống sinh hoạt hợp lý.
- Chế độ dinh dưỡng hợp lý: thường xuyên ăn rau xanh, ăn nhạt, hạn chế đồ nướng, chiên, rán và các thực phẩm đóng hộp, lên men, thực phẩm chứa chất bảo quản, thực phẩm tẩm ướp hóa chất
- Rèn luyện thói quen ăn uống khoa học: ăn đúng bữa ăn, ăn nhạt, ăn ít đường, đặc biệt không bỏ bữa ăn sáng
- Thường xuyên tập thể dục, nâng cao sức đề kháng, ngủ sớm, ngủ đủ giấc
- Từ bỏ các thói quen xấu: hút thuốc lá, uống rượu, làm việc quá sức, thường xuyên stress tâm lý.
- Điều trị triệt để các bệnh lý về dạ dày có thể dẫn đến biến chứng ung thư dạ dày: viêm dạ dày, loét dạ dày (đau bao tử).
Dịch tễ học[sửa | sửa mã nguồn]

Ung thư dạ dày là loại ung thư phổ biến thứ 4 trên khắp thế giới với 930.000 ca được chẩn đoán trong năm 2002.[17] Đây là một bệnh với tỷ lệ tử vong cao (~800.000 ca mỗi năm) là nguyên nhân tử vong do ung thư cao thứ hai trên thế giới sau ung thư phổi.[1] Bệnh ung thư dạ dày phổ biến hơn ở nam giới và ở các nước đang phát triển.[17][18]
Bệnh này chiếm khoảng 2% (25.500 ca) trong các ca ung thư mới hàng năm ở Hoa Kỳ, nhưng bệnh này phổ biến hơn ở các quốc gia khác. Đây là loại ung thư hàng đầu ở Triều Tiên, với 20,8% khối u ác tính.
Di căn xuất hiện ở 80-90% cá nhân có ung thư dạ dày, với tỷ lệ sống sót 6 tháng chiếm 65% của những người được chẩn đoán ở giai đoạn đầu và ít hơn 15% ở những người được chẩn đoán ở giai đoạn muộn.
Cứ 1 triệu người dưới 55 tuổi đi khám các bệnh về tiêu hóa thì có một người mắc phải ung thư dạ dày [19] và cứ 50 người đi khám vì chứng ợ và khó tiêu thì có một người bị ung thư dạ dày.[20] Trong 10 triệu người ở Cộng hòa Séc, chỉ có 3 ca mắc ung thư dạ dày ở những người dưới 30 tuổi vào năm 1999.[21] Những nghiên cứu khác cho thấy ít hơn 5% số ca ung thư dạ dày là ở những người dưới 40 tuổi, trong số 5% đó có 81,1% là thuộc nhóm tuổi 30 - 39 và 18,9% là ở những người từ 20 đến 29 tuổi.[22]
Tham khảo[sửa | sửa mã nguồn]
- ^ a b “Cancer (Fact sheet N°297)”. World Health Organization. 2009. Truy cập ngày 11 tháng 5 năm 2009.
- ^ “Tumors of the GI Tract, Merck Manual (Professional)”. Merck. Truy cập ngày 6 tháng 6 năm 2009.
- ^ “Proceedings of the fourth Global Vaccine Research Forum” (PDF). Initiative for Vaccine Research team of the Department of Immunization, Vaccines and Biologicals. WHO. tháng 4 năm 2004. Truy cập ngày 11 tháng 5 năm 2009.
Epidemiology of Helicobacter pylori and gastric cancer…
- ^ Lee HJ, Yang HK, Ahn YO (2002). “Gastric cancer in Korea”. Gastric Cancer: Official Journal of the International Gastric Cancer Association and the Japanese Gastric Cancer Association. 5 (3): 177–82. doi:10.1007/s101200200031. PMID 12378346.
|ngày truy cập=cần|url=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Alonso-Amelot ME, Avendaño M (2002). “Human carcinogenesis and bracken fern: a review of the evidence”. Current Medicinal Chemistry. 9 (6): 675–86. PMID 11945131. Truy cập ngày 20 tháng 6 năm 2009.[liên kết hỏng]
- ^ Chandanos, Evangelos (2007). “Estrogen in the development of esophageal and gastric adenocarcinoma” (PDF). Karolinska Institutet. ISBN 978-91-7357-370-2. Truy cập ngày 20 tháng 6 năm 2009. Đã bỏ qua tham số không rõ
|ISBN status=(trợ giúp); Chú thích journal cần|journal=(trợ giúp) - ^ Brooks-Wilson AR, Kaurah P, Suriano G (2004). “Germline E-cadherin mutations in hereditary diffuse gastric cancer: assessment of 42 new families and review of genetic screening criteria”. J. Med. Genet. 41 (7): 508–17. doi:10.1136/jmg.2004.018275. PMC 1735838. PMID 15235021.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Venturi S, Venturi A, Cimini D, Arduini C, Venturi M, Guidi A (1993). “A new hypothesis: iodine and gastric cancer”. Eur. J. Cancer Prev. 2 (1): 17–23. PMID 8428171.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
Venturi S, Venturi M (1999). “Iodide, thyroid and stomach carcinogenesis: evolutionary story of a primitive antioxidant?”. Eur. J. Endocrinol. 140 (4): 371–2. doi:10.1530/eje.0.1400371. PMID 10097259.[liên kết hỏng]
Venturi S, Donati FM, Venturi A, Venturi M, Grossi L, Guidi A (2000). “Role of iodine in evolution and carcinogenesis of thyroid, breast and stomach”. Adv Clin Path. 4 (1): 11–7. PMID 10936894.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
Abnet CC, Fan JH, Kamangar F (2006). “Self-reported goiter is associated with a significantly increased risk of gastric noncardia adenocarcinoma in a large population-based Chinese cohort”. Int. J. Cancer. 119 (6): 1508–10. doi:10.1002/ijc.2199310.1002/ijc.21993. PMID 16642482. Đã bỏ qua tham số không rõ|doi_brokendate=(gợi ý|doi-broken-date=) (trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
Behrouzian R, Aghdami N (2004). “Urinary iodine/creatinine ratio in patients with stomach cancer in Urmia, Islamic Republic of Iran”. East. Mediterr. Health J. 10 (6): 921–4. PMID 16335780.
Gulaboglu M, Yildiz L, Celebi F, Gul M, Peker K (2005). “Comparison of iodine contents in gastric cancer and surrounding normal tissues”. Clin. Chem. Lab. Med. 43 (6): 581–4. doi:10.1515/CCLM.2005.101. PMID 16006252.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)[liên kết hỏng] - ^ Gołkowski F, Szybiński Z, Rachtan J (2007). “Iodine prophylaxis--the protective factor against stomach cancer in iodine deficient areas”. Eur J Nutr. 46 (5): 251–6. doi:10.1007/s00394-007-0657-8. PMID 17497074.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Inoue H, Kudo SE, Shiokawa A (2005). “Technology insight: Laser-scanning confocal microscopy and endocytoscopy for cellular observation of the gastrointestinal tract”. Nat Clin Pract Gastroenterol Hepatol. 2 (1): 31–7. doi:10.1038/ncpgasthep0072. PMID 16265098.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Pentenero M, Carrozzo M, Pagano M, Gandolfo S (2004). “Oral acanthosis nigricans, tripe palms and sign of leser-trélat in a patient with gastric adenocarcinoma”. Int. J. Dermatol. 43 (7): 530–2. doi:10.1111/j.1365-4632.2004.02159.x. PMID 15230897.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Kumar, et. al: Pathologic Basis of Disease: 8th ed., page 784. Saunders Elsevier, 2010. ISBN 978-1-4160-3121-5.
- ^ Kumar, et. al: Pathologic Basis of Disease: 8th ed., page 786. Saunders Elsevier, 2010. ISBN 978-1-4160-3121-5.
- ^ Scartozzi M, Galizia E, Verdecchia L (2007). “Chemotherapy for advanced gastric cancer: across the years for a standard of care”. Expert Opin Pharmacother. 8 (6): 797–808. doi:10.1517/14656566.8.6.797. PMID 17425475.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Macdonald JS, Smalley SR, Benedetti J (2001). “Chemoradiodherapy after surgery compared with surgery alone for adenocarcinoma of the stomach or gastroesophageal junction”. N. Engl. J. Med. 345 (10): 725–30. doi:10.1056/NEJMoa010187. PMID 11547741.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ “WHO Disease and injury country estimates”. World Health Organization. 2009. Truy cập Nov.ngày 1 tháng 11 năm 2009. Kiểm tra giá trị ngày tháng trong:
|access-date=(trợ giúp) - ^ a b Parkin DM, Bray F, Ferlay J, Pisani P (2005). “Global cancer statistics, 2002”. CA: a Cancer Journal for Clinicians. 55 (2): 74–108. doi:10.3322/canjclin.55.2.74. PMID 15761078.
|ngày truy cập=cần|url=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ “Are the number of cancer cases increasing or decreasing in the world?”. WHO Online Q&A. WHO. ngày 1 tháng 4 năm 2008. Truy cập ngày 11 tháng 5 năm 2009.
- ^ “Stomach cancer - symptoms, causes and treatment”. Bupa. ngày 2 tháng 5 năm 2007. Bản gốc lưu trữ ngày 27 tháng 3 năm 2010. Truy cập ngày 11 tháng 5 năm 2009.
- ^ “Stomach cancer symptoms: Cancer Research UK”. CancerHelp UK. ngày 15 tháng 6 năm 2007. Truy cập ngày 11 tháng 5 năm 2009.
- ^ Simsa J, Leffler J, Hoch J, Linke Z, Pádr R (2004). “Gastric cancer in young patients--is there any hope for them?” (PDF). Acta Chirurgica Belgica. 104 (6): 673–6. PMID 15663273. Bản gốc (PDF) lưu trữ ngày 22 tháng 11 năm 2009. Truy cập ngày 20 tháng 6 năm 2009.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ “Gastric Cancer in Young Adults”. Revista Brasileira de Cancerologia - Volume 46 n°3 Jul/Ago/Set 2000. Inca.gov.br. 2000. Bản gốc lưu trữ ngày 3 tháng 7 năm 2009. Truy cập ngày 11 tháng 5 năm 2009.
