Tế bào T hỗ trợ
Tế bào T hỗ trợ (lympho Th), còn được gọi là tế bào CD4+, là một loại lympho T giữ vai trò quan trọng trong hệ miễn dịch, đặc biệt là trong hệ miễn dịch thu được. tế bào này hỗ trợ hoạt động của tế bào miễn dịch khác bằng cách giải phóng các cytokine lympho T. Những lympho này giúp ức chế hoặc điều hòa các đáp ứng miễn dịch. Chúng rất cần thiết trong việc chuyển đổi lớp kháng thể (immunoglobulin) tế bào B, trong việc kích hoạt và tăng trưởng lympho T độc sát tế bào và tối đa hóa hoạt động diệt khuẩn của tế bào thực bào, ví dụ như đại thực bào.
lympho Th trưởng thành biểu hiện protein bề mặt CD4 và được gọi là lympho TCD4+. Lympho TCD4+ có vai trò hỗ trợ trong hệ thống miễn dịch. Ví dụ, khi một tế bào trình diện kháng nguyên biểu hiện một kháng nguyên trên MHC lớp II, một tế bào CD4 + sẽ hỗ trợ tế bào đó thông qua sự kết hợp giữa tế bào với các tương tác của tế bào (ví dụ CD40 (protein) và CD40L) và thông qua cytokine.
CD154 (còn được gọi là phối tử CD40 hoặc CD40L) là một protein bề mặt tế bào làm trung gian cho chức năng của Th trong một quá trình tiếp xúc [1] và là thành viên của siêu họ phân tử TNF. Nó liên kết với CD40 trên tế bào trình diện kháng nguyên (APC), dẫn đến nhiều đáp ứng phụ thuộc vào loại tế bào đích. CD154 hoạt động như một phân tử có giá trị và đặc biệt quan trọng trên một dưới lớp của lympho T được gọi là lympho T hỗ trợ nang tế bào B (lympho TFH).[2] Trên lympho TFH, CD154 thúc đẩy sự trưởng thành và chức năng của lympho B bằng cách gắn CD40 trên bề mặt tế bào B, tạo điều kiện giao tiếp giữa tế bào-tế bào.[3] Một khiếm khuyết trong gen này dẫn đến việc không trải qua quá trình chuyển đổi lớp immunoglobulin, dẫn đến hội chứng tăng IgM.[4] Sự vắng mặt của CD154 cũng ngăn chặn sự hình thành các trung tâm nang bạch huyết, ngăn cản thuần thục ái lực kháng thể, một quá trình quan trọng trong miễn dịch thu được.
Tầm quan trọng của lympho T hỗ trợ có thể được quan sát dưới góc độ của HIV, một loại virus chủ yếu lây nhiễm TCD4+. Trong giai đoạn tiến triển của nhiễm HIV, TCD4+ mất chức năng dẫn đến giai đoạn nhiễm trùng có triệu chứng gọi là hội chứng suy giảm miễn dịch mắc phải (AIDS). Khi virus HIV được phát hiện sớm trong máu hoặc dịch cơ thể, liệu pháp liên tục có thể trì hoãn thời gian xảy ra AIDS. Trị liệu sẽ giúp quản lý tốt hơn quá trình tiến triển của AIDS. Có những rối loạn hiếm gặp khác như giảm bạch cầu lympho gây vắng mặt hoặc rối loạn chức năng của TCD4+. Những rối loạn này gây nên các triệu chứng, trong đó có tử vong.
Kích hoạt tế bào T hỗ trợ (Th) trình diện kháng nguyên[sửa | sửa mã nguồn]
Trong sự phát triển của lympho T ở tuyến ức, tế bào này (được gọi là tế bào di cư tuyến ức (RTE)) đi ra từ tuyến ức và đến cơ quan bạch huyết ngoại vi (SLO; lách và hạch bạch huyết). Sự trưởng thành của RTE trong cơ quan bạch huyết ngoại vi tạo ra lympho T trinh tiết trưởng thành (lympho T trinh tiết là những lympho T chưa từng tiếp xúc với kháng nguyên mà chúng được lập trình để đáp ứng), nhưng lympho T trinh tiết biểu hiện thiếu hoặc không có biểu hiện của các dấu ấn bề mặt liên quan đến RTE, chẳng hạn như CD31, PTK7, thụ thể bổ thể 1 và 2 (CR1, CR2) và sản xuất interleukin 8 (IL-8).[5][6] Giống như tất cả lympho T, chúng biểu hiện thụ thể tế bào T - phức hợp CD3. Các thụ thể tế bào T (TCR) cấu tạo bởi hai vùng hằng định (C) và thay đổi (V). Vùng thay đổi (V) xác định loại kháng nguyên mà lympho T có thể đáp ứng. Lympho TCD4+ chứa TCR có ái lực với MHC lớp II và CD4 có liên quan đến việc xác định ái lực MHC trong quá trình trưởng thành ở tuyến ức. Các protein MHC lớp II thường chỉ được tìm thấy trên bề mặt của tế bào trình diện kháng nguyên chuyên biệt (APCs). tế bào trình diện kháng nguyên chuyên biệt chủ yếu là tế bào Dendritic, đại thực bào và lympho B, mặc dù tế bào Dendritic là nhóm tế bào duy nhất biểu hiện MHC lớp II cấu thành (mọi lúc). Một số APC cũng liên kết các kháng nguyên tự nhiên (hoặc chưa được xử lý) với bề mặt của chúng, chẳng hạn như tế bào Dendritic ở nang bạch huyết, kháng nguyên nào chưa được xử lý sẽ không tương tác với lympho T và không tham gia vào quá trình kích hoạt. Các kháng nguyên liên kết với protein MHC luôn là peptide ngắn, dài 8-10 amino acid cho MHC lớp I và lên đến 25 acid anin hoặc nhiều hơn cho MHC lớp II.
Nhận diện kháng nguyên (tín hiệu 1)[sửa | sửa mã nguồn]

Trong một đáp ứng miễn dịch, tế bào trình diện kháng nguyên (APC) nhập bào các yếu tố ngoại sinh (thường là vi khuẩn hoặc virus) trải qua giai đoạn "chế biến" kháng nguyên, sau đó từ nguồn lây nhiễm đi vào hạch bạch huyết. Khi đã ở hạch bạch huyết, APC bắt đầu trình diện các peptide kháng nguyên liên kết với MHC lớp II, cho phép lympho TCD4+ biểu hiện các TCR cụ thể chống lại sự hình thành phức hợp peptide/MHC.
Khi một lympho Th bắt gặp và nhận diện kháng nguyên trên APC, phức hợp TCR-CD3 liên kết mạnh với phức hợp peptide-MHC có trên bề mặt của các APC thành thục. CD4, một đồng thụ thể của phức hợp TCR, cũng liên kết với một phần khác của phân tử MHC. Những tương tác này mang các protein này lại gần nhau hơn, cho phép các kinase nội bào có mặt trên các protein TCR, CD3 và CD4 kích hoạt lẫn nhau thông qua quá trình phosphoryl hóa. Với sự hỗ trợ của một phosphatase hiện diện trên phần nội bào của CD45 (kháng nguyên bạch cầu phổ biến), các phân tử này kích hoạt các con đường nội bào chính của Th. Các đường dẫn hoạt động này được gọi là Tín hiệu 1 của kích hoạt lympho T, vì đây là tín hiệu kích hoạt chính đầu tiên. Sau những lần gặp tiếp theo với một kháng nguyên cũ, lympho T nhớ được kích hoạt lại bằng cách sử dụng cùng một lộ trình TCR.
Sự gắn kết của kháng nguyên-MHC với phức hợp TCR và CD4 cũng có thể giúp APC và lympho Th tuân thủ quá trình kích hoạt lympho Th. Protein integrin LFA-1 trên lympho T và ICAM (Phân tử gắn kết gian bào) trên APC là các phân tử bám dính trong tương tác tế bào này.
Không rõ vai trò của khu vực ngoại bào tương đối cồng kềnh của CD45 trong quá trình tương tác tế bào, nhưng CD45 có các đồng dạng khác nhau thay đổi kích thước tùy thuộc vào trạng thái kích hoạt và trưởng thành của lympho Th. Ví dụ, CD45 rút ngắn thời lượng sau khi kích hoạt Th (CD45RA+ thành CD45RO+), nhưng liệu sự thay đổi về độ dài này có ảnh hưởng đến việc kích hoạt hay không vẫn chưa rõ. Người ta đã đề xuất rằng CD45RA+ lớn hơn có thể làm giảm khả năng tiếp cận của thụ thể tế bào T đối với phân tử kháng nguyên-MHC, do đó cần phải tăng ái lực (và tính đặc hiệu) của lympho T để kích hoạt. Tuy nhiên, khi quá trình kích hoạt đã xảy ra, CD45 rút ngắn lại, cho phép các tương tác và kích hoạt dễ dàng hơn như một tế bào T hỗ trợ hiệu ứng.[cần dẫn nguồn]
Xác nhận (tín hiệu 2)[sửa | sửa mã nguồn]
Nhận được tín hiệu TCR / CD3 đầu tiên, lympho T trinh tiết phải kích hoạt con đường hóa sinh độc lập thứ hai mang tên là Tín hiệu 2. Bước xác nhận này là một biện pháp bảo vệ để đảm bảo rằng một lympho T đang đáp ứng với kháng nguyên ngoại sinh. Nếu tín hiệu thứ hai này không xuất hiện trong quá trình tiếp xúc với kháng nguyên ban đầu, lympho T cho rằng đó là đáp ứng tự động, dẫn đến việc lympho bị "dị ứng" (dị ứng được tạo ra từ những thay đổi hóa sinh không được bảo vệ của Tín hiệu 1). tế bào dị ứng sẽ không đáp ứng với bất kỳ kháng nguyên nào trong tương lai, ngay cả khi cả hai tín hiệu có mặt sau này. Những tế bào này thường được cho là lưu hành khắp cơ thể không mang chức năng cho đến khi chúng trải qua quá trình tự hủy tế bào.
Tín hiệu thứ hai liên quan đến sự tương tác giữa CD28 trên lympho TCD4+ và protein CD80 (B7.1) hoặc CD86 (B7.2) trên các APC thành thục. Cả CD80 và CD86 đều kích hoạt thụ thể CD28. Những protein này còn được gọi là các phân tử đồng kích thích.
Mặc dù giai đoạn xác nhận là cần thiết để kích hoạt lympho T hỗ trợ trinh tiết, nhưng tầm quan trọng của giai đoạn này được thể hiện rõ nhất trong cơ chế kích hoạt tương tự của lympho T gây độc tế bào CD8+. Vì lympho TCD8+ trinh tiết không có sự thiên vị thực sự đối với các nguồn ngoại sinh, lympho T này phải dựa vào việc kích hoạt CD28 để xác nhận rằng chúng nhận diện một kháng nguyên ngoại sinh (vì CD80 / CD86 chỉ được thể hiện bởi APC hoạt động). CD28 đóng một vai trò quan trọng trong việc giảm nguy cơ miễn dịch lympho T chống lại các kháng nguyên của vật chủ.
Khi lympho T trinh tiết đã kích hoạt cả hai con đường, các thay đổi sinh hóa gây ra bởi Tín hiệu 1 sẽ bị thay đổi, cho phép tế bào kích hoạt thay vì gây dị ứng. Tín hiệu 2 sau đó đã lỗi thời; chỉ tín hiệu đầu tiên là cần thiết để kích hoạt trong tương lai. Điều này cũng đúng với lympho T nhớ, là một ví dụ về khả năng miễn dịch thu được. Phản ứng nhanh hơn xảy ra khi tái nhiễm vì lympho T nhớ đã được xác nhận và có thể tạo ra tế bào hiệu ứng sớm hơn nhiều.
Phân bào[sửa | sửa mã nguồn]
Khi kích hoạt hai tín hiệu hoàn thành, tế bào T hỗ trợ (Th) cho phép tự mình phân bào. Tế bào tiết ra interleukin 2 (IL-2) hoạt động theo kiểu autocrine (chất tiết ra tác động quay trở lại tế bào tiết). Lympho T được kích hoạt cũng tạo ra đơn vị con alpha của thụ thể IL-2 (CD25 hoặc IL-2R), cho phép một thụ thể đầy đủ chức năng có thể liên kết với IL-2, từ đó kích hoạt các con đường tăng sinh của lympho T.
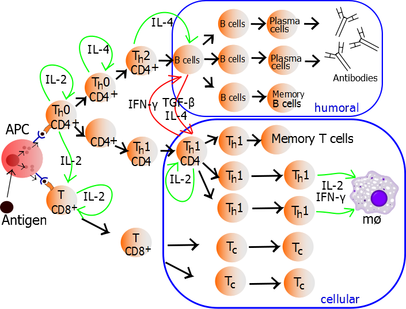
Sự tiết autocrine hoặc paracrine của IL-2 có thể liên kết với cùng một lympho Th hoặc các Th lân cận thông qua IL-2R do đó thúc đẩy sự tăng sinh và mở rộng vô tính. Lympho Th nhận cả hai tín hiệu kích hoạt và tăng sinh, trở thành lympho Th0 (T hỗ trợ 0) tiết ra IL-2, IL-4 và interferon gamma (IFN-). Lympho Th0 biệt hóa thành lympho Th1 hoặc Th2 tùy thuộc vào môi trường cytokine. IFN-γ thúc đẩy sản xuất lympho Th1 trong khi IL-10 và IL-4 ức chế sản xuất lympho Th1. Ngược lại, IL-4 điều khiển Th2 sản xuất và IFN-γ ức chế Th2. Các cytokine này là pleiotropic, thực hiện nhiều chức năng khác của đáp ứng miễn dịch.
Chức năng effector[sửa | sửa mã nguồn]
Năm 1991, có ba nhóm nghiên cứu báo cáo phát hiện ra CD154 là phân tử cơ bản của tế bào T hỗ trợ. Seth Lederman tại Đại học Columbia đã tạo ra một kháng thể đơn dòng ở chuột, 5c8 ức chế chức năng của tế bào T hỗ trợ phụ thuộc tiếp xúc ở người, đặc trưng cho protein bề mặt 32 kDa được biểu hiện trên lympho TCD4+.[1] Richard Armitage tại Immunex nhân bản thành công CD54 mã hóa cDNA bằng cách sàng lọc một thư viện biểu thức với CD40-Ig.[7] Randolph Noelle tại Đại học Y khoa Dartmouth tạo ra một kháng thể liên kết với protein 39 kDa trên lympho T ở chuột và ức chế chức năng hỗ trợ của TCD4+.[8]
Xác định đáp ứng lympho T của effector[sửa | sửa mã nguồn]
Tế bào T hỗ trợ có khả năng ảnh hưởng đến nhiều loại tế bào miễn dịch và đáo ứng của lympho T được tạo ra (bao gồm các tín hiệu ngoại bào như cytokine) cần thiết khi bị nhiễm trùng. Để có hiệu quả, lympho T hỗ trợ phải xác định loại cytokine nào sẽ cho phép hệ thống miễn dịch trở nên hữu ích nhất hoặc có lợi cho vật chủ. Việc tìm hiểu chính xác cách thức lympho T hỗ trợ đối phó với các thách thức miễn dịch hiện đang được quan tâm trong miễn dịch học, bởi vì hiểu biết cơ chế này rất hữu ích trong điều trị bệnh và tăng hiệu quả của việc tiêm phòng.
Mô hình Th1/Th2[sửa | sửa mã nguồn]
Lympho T hỗ trợ tăng sinh phát triển thành lympho T tạo hiệu ứng phân biệt thành hai loại chính của tế bào được gọi là lympho Th1 và Th2 (lympho T hỗ trợ loại 1 và loại 2).
Tế bào T hỗ trợ Th1 tăng đáp ứng qua trung gian tế bào, điển hình là chống lại vi khuẩn nội bào và động vật nguyên sinh. Chúng được kích hoạt bởi các cytokine phân cực IL-12 và các cytokine tác động của chúng là IFN-và IL-2. Tế bào là tác nhân chính của miễn dịch Th1 là các đại thực bào, lympho TCD8, tế bào IgG của lympho B và IFN- của lympho TCDN. Các yếu tố phiên mã chính Th1 là STAT4 và T-bet. IFN-γ được tiết ra bởi lympho TCD4 có thể kích hoạt các đại thực bào thành phagocytose, tiêu hóa vi khuẩn nội bào và động vật nguyên sinh. Ngoài ra, IFN-γ có thể kích hoạt iNOS tạo các gốc tự do NOx: tiêu diệt trực tiếp vi khuẩn nội bào và động vật nguyên sinh. Th1 hoạt động quá mức gây ra quá mẫn loại 4 (quá mẫn chậm). Phản ứng tuberculin hoặc tiểu đường loại 1 thuộc loại tự miễn này.[9]
Tế bào T hỗ trợ Th2 tạo một đáp ứng miễn dịch thể dịch, điển hình là chống lại ký sinh trùng ngoại bào như giun sán. Chúng được kích hoạt bởi các cytokine phân cực IL-4 và IL-2, và các cytokine effector của chúng là IL-4, IL-5, IL-9, IL-10, IL-13 và IL-25. Tế bào effector chính là bạch cầu ái toan (đặc biệt là bạch cầu ưa eosin), bạch cầu ái kiềm và tế bào mast cũng như tế bào B và lympho T CD4 hấp dẫn bởi IL-4 / IL-5. Các yếu tố phiên mã Th2 chính là STAT6 và GATA3.[10] IL-4 là cytokine phản hồi tích cực cho sự biệt hóa lympho Th2. Bên cạnh đó, IL-4 kích thích tế bào B tạo ra kháng thể IgE, từ đó kích thích tế bào mast giải phóng histamine, serotonin và leukotriene gây co thắt phế quản, tăng nhu động ruột, axit hóa dịch dạ dày để tiêu diệt, thải bỏ giun sán. IL-5 từ lympho T CD4 sẽ kích hoạt bạch cầu ái toan để tấn công giun sán. IL-10 ngăn chặn sự biệt hóa lympho Th1 và chức năng của tế bào Dendritic. Th2 hoạt động quá mức chống lại tự kháng nguyên sẽ gây dị ứng và quá mẫn type 1 (IgE). Viêm mũi dị ứng, viêm da dị ứng và hen suyễn thuộc nhóm tự miễn này.[9] Ngoài việc biểu hiện các cytokine khác nhau, lympho Th2 còn khác với lympho Th1 trong glycans bề mặt tế bào (oligosaccharid), khiến chúng ít bị ảnh hưởng bởi một số nguyên nhân gây chết tế bào.[11][12]
| Loại 1 / Th1 | Loại 2 / Th2 [9] | |
|---|---|---|
| Loại tế bào đối tác chính | Đại thực bào, lympho TCD8+ | Tế bào B, bạch cầu ái toan, tế bào mast |
| Cytokines được sản xuất | interferon-γ và TNF-. Sản xuất interleukin-2 interleukin-10 kích hoạt trong lympho Th1.[14] | interleukin-4, interleukin-5, interleukin-6, interleukin-9, interleukin-10, interleukin-13 |
| Thúc đẩy kích thích miễn dịch | Miễn dịch qua trung gian tế bào. Tối đa hóa hiệu quả tiêu diệt của các đại thực bào và sự tăng sinh của lympho TCD8+ gây độc tế bào. Cũng thúc đẩy sản xuất IgG, một kháng thể opsonin. | Hệ thống miễn dịch Humoral. Kích thích tế bào B sinh sôi nảy nở, tạo ra sự chuyển đổi lớp kháng thể của tế bào B và tăng sản xuất kháng thể trung hòa (IgG, IgM và IgA cũng như kháng thể IgE). |
| Chức năng khác | Cytokine loại 1 IFN-γ làm tăng sản xuất interleukin-12 bởi tế bào Dendritic và đại thực bào, và thông qua phản hồi tích cực, IL-12 kích thích sản xuất IFN- trong lympho T hỗ trợ, từ đó thúc đẩy cấu hình Th1. IFN-gamma cũng ức chế sản xuất các cytokine như interleukin-4, một cytokine quan trọng liên quan đến đáp ứng Type 2, và do đó nó cũng có tác dụng bảo tồn đáp ứng của chính nó. | Phản hồi Loại 2 thúc đẩy hồ sơ của chính nó bằng cách sử dụng hai cytokine khác nhau. Interleukin-4 tác động lên lympho T của người hỗ trợ để thúc đẩy sản xuất các cytokine T h 2 (bao gồm cả chính nó, nó tự điều chỉnh), trong khi interleukin-10 (IL-10) ức chế nhiều loại cytokine bao gồm interleukin-2 và IFN- trong lympho T hỗ trợ và IL-12 trong tế bào Dendritic và đại thực bào. Hành động kết hợp của hai cytokine này cho thấy rằng một khi lympho T đã quyết định sản xuất các cytokine này, quyết định đó được bảo tồn (và cũng khuyến khích lympho T khác làm điều tương tự). |
Tế bào hỗ trợ Th17[sửa | sửa mã nguồn]
tế bào hỗ trợ Th17 là một dưới lớp (sub-class) của tế bào T hỗ trợ phát triển khác biệt với các dòng Th1 và Th2 tạo ra interleukin 17 (IL-17). Lympho Th sản xuất IL-17 là một chất tiền gây viêm, đặc biệt tốt trong việc chống lại mầm bệnh và nấm ngoại bào.
Tế bào hỗ trợ Hαβ[sửa | sửa mã nguồn]
Tế bào T hỗ trợ Hαβ cung cấp khả năng miễn dịch của vật chủ chống lại virus. Sự khác biệt của chúng được kích hoạt bởi IFN α / hoặc IL-10. Cytokine effector chính của chúng là IL-10. Tế bào effector chính của chúng là tế bào NK, lympho TCD8, tế bào B IgG và lympho TCD4 IL-10. Các yếu tố phiên mã THαβ chính là STAT1 và STAT3 cũng như IRFs. IL-10 từ lympho TCD4 kích hoạt ADCC (gây độc tế bào bởi tế bào phụ thuộc kháng thể) của tế bào NK để kích hoạt quá trình tiết chất gây chết rụng tế bào bị nhiễm vi rút và gây ra vật chủ cũng như phân mảnh DNA của virus. IFN alpha / beta có thể ngăn chặn quá trình sao chép để tránh sự nhân lên và lây truyền virus. Kích hoạt quá mức THαβ chống lại tự kháng nguyên sẽ gây ra quá mẫn với độc tố kháng thể type 2. Bệnh nhược cơ hoặc bệnh Graves thuộc loại này.
Hạn chế của mô hình Th1/Th2[sửa | sửa mã nguồn]
Sự tương tác giữa các cytokine của mô hình Th1/Th2 khá phức tạp ở một số động vật. Ví dụ, cytokine IL-10 Th2 ức chế sản xuất cytokine của cả hai dưới lớp của Th ở người. IL-10 người (hIL-10) ngăn chặn sự tăng sinh và sản xuất cytokine của tất cả lympho T và hoạt động của đại thực bào, nhưng vẫn tiếp tục kích thích tế bào plasma, đảm bảo vẫn sản xuất kháng thể. Do đó, hIL-10 không được tin là thực sự thúc đẩy đáp ứng Th2 ở người, nhưng có tác dụng ngăn chặn sự kích thích quá mức của lympho T hỗ trợ trong khi vẫn tối đa hóa việc sản xuất kháng thể.
Ngoài ra còn có các loại lympho T khác có thể ảnh hưởng đến sự biểu hiện và kích hoạt của lympho T hỗ trợ, chẳng hạn như lympho T điều tiết tự nhiên, cùng với các cấu hình cytokine ít phổ biến hơn như dưới lớp Th3 của lympho T hỗ trợ. Các thuật ngữ như "điều tiết" và "triệt tiêu" khá mơ hồ, nhất là khi phát hiện ra rằng lympho TCD4+ cũng có khả năng điều chỉnh (và triệt tiêu) các đáp ứng của chính chúng bên ngoài lympho T điều tiết chuyên dụng.
Một điểm khác biệt chính giữa lympho T điều hòa và lympho T tác động là lympho T điều hòa thường phục vụ để điều chỉnh và hủy kích hoạt đáp ứng miễn dịch, trong khi các nhóm lympho T của effector thường bắt đầu bằng các cytokine thúc đẩy miễn dịch và sau đó chuyển sang các cytokine ức chế sau đó trong vòng đời của chúng. Cái sau là một tính năng của lympho T h 3, biến đổi thành một dưới lớp quy định sau khi kích hoạt ban đầu và sản xuất cytokine.
Cả lympho T điều hòa và lympho Th3 đều tạo ra yếu tố tăng trưởng biến đổi cytokine-beta (TGF-) và IL-10. Cả hai cytokine đều ức chế lympho T hỗ trợ; TGF-β ngăn chặn hoạt động của hầu hết hệ thống miễn dịch. Có bằng chứng cho thấy rằng TGF-β có thể không ức chế lympho Th2 được kích hoạt hiệu quả như nó có thể ngăn chặn tế bào trinh tiết, nhưng nó không được coi là một cytokine Th2.
Các nghiên cứu khoa học gần đây của Stockinger và cộng sự tiết lộ rằng một dưới lớp hỗ trợ T khác có thể tồn tại: tế bào T hộc trợ 9. Lympho Th9 là một dưới lớp của lympho T IL9 (interleukin 9) tập trung chống giun sán.[15]
Tế bào T nhớ[sửa | sửa mã nguồn]
Trong lịch sử, tế bào T nhớ được cho là thuộc về các kiểu con nhớ hoặc nhớ trung tâm, mỗi loại có bộ dấu hiệu bề mặt tế bào riêng biệt.[16] lympho T nhớ trung tâm cư trú trong các hạch bạch huyết trong khi lympho T nhớ thiếu các thụ thể CC chemokine loại 7 (CCR7) và thụ thể L-selectin (CD62L), ngăn chúng buôn bán đến các hạch bạch huyết.
Các quần thể bổ sung của lympho T hiện được biết là tồn tại. Chúng bao gồm lympho T (Trm) nhớ mô và lympho T nhớ ảo.[17] Chủ đề thống nhất duy nhất cho tất cả các kiểu con của lympho T là chúng tồn tại lâu dài và có thể nhanh chóng mở rộng đến số lượng lớn lympho T của effector khi gặp phải kháng nguyên nhận thức của chúng. Theo cơ chế này, chúng cung cấp cho hệ thống miễn dịch "nhớ" chống lại các mầm bệnh gặp phải trước đây.
Vai trò trong bệnh tật[sửa | sửa mã nguồn]
Xem xét lympho T hỗ trợ đa dạng và quan trọng đóng vai trò trong hệ thống miễn dịch, không có gì đáng ngạc nhiên khi tế bào này thường ảnh hưởng đến đáp ứng miễn dịch chống lại bệnh tật. Chúng cũng xuất hiện để thỉnh thoảng mắc lỗi hoặc tạo ra các phản hồi sẽ được coi là không có lợi. Trong trường hợp xấu nhất, đáp ứng của lympho T của người hỗ trợ có thể dẫn đến một thảm họa và tử vong của vật chủ. May mắn thay đây là một điều rất hiếm khi xảy ra.
Miễn dịch chống ung thư[sửa | sửa mã nguồn]
Quá mẫn[sửa | sửa mã nguồn]
Hệ thống miễn dịch phải đạt được sự cân bằng về độ nhạy để đáp ứng với các kháng nguyên ngoại sinh mà không đáp ứng với các kháng nguyên của chính vật chủ. Khi hệ thống miễn dịch đáp ứng với mức kháng nguyên rất thấp mà nó thường không nên đáp ứng, đáp ứng quá mẫn sẽ xảy ra. quá mẫn được cho là nguyên nhân gây dị ứng và một số bệnh tự miễn.
- Quá mẫn loại 1 bao gồm các rối loạn miễn dịch phổ biến như hen suyễn, viêm mũi dị ứng (sốt cỏ khô), chàm, nổi mề đay (nổi mề đay) và sốc phản vệ. Những đáp ứng này đều liên quan đến kháng thể IgE, đòi hỏi đáp ứng T h 2 trong quá trình phát triển lympho T của người hỗ trợ. Phương pháp điều trị phòng ngừa, chẳng hạn như corticosteroid và montelukast, tập trung vào việc ức chế tế bào mast hoặc tế bào dị ứng khác; lympho T không đóng vai trò chính trong đáp ứng viêm thực tế. Điều quan trọng cần lưu ý là việc phân bổ số lượng các loại "quá mẫn" không tương quan (và hoàn toàn không liên quan) với "phản hồi" trong mô hình T h.
- quá mẫn loại 2 và loại 3 đều liên quan đến các biến chứng từ kháng thể tự miễn hoặc ái lực thấp. Trong cả hai đáp ứng này, lympho T có thể đóng vai trò đồng lõa trong việc tạo ra các kháng thể đặc hiệu tự động này, mặc dù một số đáp ứng trong quá mẫn Loại 2 sẽ được coi là bình thường trong hệ thống miễn dịch khỏe mạnh (ví dụ, đáp ứng yếu tố Rhesus khi sinh con là một đáp ứng miễn dịch bình thường chống lại các kháng nguyên trẻ em). Sự hiểu biết về vai trò của lympho T của người hỗ trợ trong các đáp ứng này còn hạn chế nhưng người ta thường nghĩ rằng các cytokine T h 2 sẽ thúc đẩy các rối loạn như vậy. Ví dụ, các nghiên cứu đã đề xuất rằng lupus (SLE) và các bệnh tự miễn khác có tính chất tương tự có thể được liên kết với việc sản xuất các cytokine T h 2.
- quá mẫn loại 4, còn được gọi là quá mẫn loại chậm, được gây ra thông qua sự kích thích quá mức của tế bào miễn dịch, thường là tế bào lympho và đại thực bào, dẫn đến viêm mãn tính và giải phóng cytokine. Kháng thể không đóng vai trò trực tiếp trong loại dị ứng này. Lympho T đóng một vai trò quan trọng trong sự mẫn cảm này, vì chúng kích hoạt chống lại chính kích thích và thúc đẩy sự kích hoạt của tế bào khác; đặc biệt là các đại thực bào thông qua các cytokine T h 1.
Các chứng mẫn cảm tế bào khác bao gồm bệnh tự miễn qua trung gian lympho T gây độc tế bào và một hiện tượng tương tự; từ chối cấy ghép. tế bào T hỗ trợ được yêu cầu để thúc đẩy sự phát triển của các bệnh này. Để tạo ra đủ lympho T sát thủ tự động đáp ứng, phải tạo ra interleukin-2 và điều này được cung cấp bởi lympho TCD4+. Lympho TCD4+ cũng có thể kích thích tế bào như tế bào giết người tự nhiên và đại thực bào thông qua các cytokine như interferon-gamma, khuyến khích tế bào gây độc tế bào này tiêu diệt tế bào chủ trong một số trường hợp nhất định.
Cơ chế mà lympho T giết người sử dụng trong quá trình miễn dịch tự động gần giống với đáp ứng của chúng chống lại virus và một số virus đã bị cáo buộc gây ra các bệnh tự miễn như đái tháo đường Loại 1. Bệnh tự miễn tế bào xảy ra do hệ thống nhận diện kháng nguyên của vật chủ thất bại và hệ thống miễn dịch tin rằng, do nhầm lẫn, rằng một kháng nguyên của vật chủ là ngoại lai. Do đó, lympho T CD8 + xử lý tế bào chủ Trình diện kháng nguyên đó bị nhiễm bệnh và tiếp tục tiêu diệt tất cả tế bào chủ (hoặc trong trường hợp thải ghép, cơ quan cấy ghép) biểu hiện kháng nguyên đó.
Một số phần này là một đơn giản hóa. Nhiều bệnh tự miễn phức tạp hơn. Một ví dụ nổi tiếng là viêm khớp dạng thấp, trong đó cả kháng thể và tế bào miễn dịch được biết là có vai trò trong bệnh lý. Nói chung, miễn dịch học của hầu hết các bệnh tự miễn không được hiểu rõ.
Nhiễm HIV[sửa | sửa mã nguồn]
Có lẽ ví dụ tốt nhất về tầm quan trọng của lympho TCD4+ được chứng minh bằng nhiễm virus suy giảm miễn dịch ở người (HIV). HIV chủ yếu nhắm vào lympho TCD4+, nhưng có thể lây nhiễm tế bào khác biểu hiện CD4 như đại thực bào và tế bào Dendritic (cả hai nhóm đều biểu hiện CD4 ở mức độ thấp).
Các chuyên gia đã đề xuất rằng trong giai đoạn nhiễm HIV không có triệu chứng, virut này có ái lực tương đối thấp đối với lympho T (và có ái lực cao hơn với các đại thực bào), dẫn đến hệ thống miễn dịch của tế bào CD4 + chậm. Điều này ban đầu được bù đắp thông qua việc sản xuất lympho T hỗ trợ mới từ tuyến ức (ban đầu từ tủy xương). Tuy nhiên, khi virus trở thành lymphotropic (hoặc T-nhiệt đới), nó bắt đầu lây nhiễm lympho TCD4+ có hiệu quả hơn nhiều (có thể là do sự thay đổi của các đồng thụ thể liên kết với nó trong quá trình lây nhiễm) và hệ thống miễn dịch bị quá tải. Đáng chú ý, các nghiên cứu gần đây cho thấy rằng chỉ có ~ 5% lympho T CD4 có nguồn gốc bạch huyết được HIV nhắm tới và bị nhiễm virus một cách có hiệu quả. Hơn 95% lympho T CD4 đã chết sẽ không có tác dụng và không thể cản trở việc nhiễm trùng. Những tế bào này trải qua nhiễm trùng với HIV.[18] Cái chết của tế bào được kích hoạt khi tế bào chủ phát hiện các chất trung gian DNA ngoại lai của HIV và bắt đầu con đường tự tử trong nỗ lực bảo vệ vật chủ, dẫn đến kích hoạt caspase-1 trong tế bào viêm, do đó gây ra bệnh pyroptosis (một dạng viêm tế bào được lập trình rất viêm).[19][20]
Tại thời điểm này xảy ra sau đó viêm mãn tính, và mức độ tế bào CD4 + T chức năng bắt đầu giảm, cuối cùng đến một điểm mà quần thể tế bào CD4 + T là quá nhỏ để nhận diện đầy đủ các kháng nguyên có tiềm năng có thể được phát hiện. Sự suy giảm của lympho T CD4 và sự phát triển của viêm mãn tính là các quá trình đặc trưng trong sinh bệnh học HIV thúc đẩy tiến triển thành hội chứng suy giảm miễn dịch mắc phải (AIDS). Lympho T CD4 cạn kiệt với số lượng tế bào dưới 200cell / μL trong máu khi AIDS cho phép các mầm bệnh khác nhau thoát khỏi sự nhận biết của lympho T, do đó cho phép các bệnh nhiễm trùng cơ hội thường tạo ra đáp ứng của lympho T hỗ trợ để vượt qua hệ thống miễn dịch.[21] Mặc dù các tình huống bỏ qua hoàn toàn này chỉ xảy ra khi đáp ứng của lympho T của người hỗ trợ là hoàn toàn cần thiết để giải phóng nhiễm trùng, hầu hết các trường hợp nhiễm trùng đều tăng mức độ nghiêm trọng và/hoặc thời gian vì lympho T của người hỗ trợ của hệ miễn dịch cung cấp đáp ứng miễn dịch kém hiệu quả.
- lympho T CD8 + không được kích thích hiệu quả trong giai đoạn nhiễm HIV, khiến bệnh nhân AIDS rất dễ bị nhiễm hầu hết các loại virus, bao gồm cả chính HIV. Sự suy giảm tiêu diệt lympho TCD4+ này dẫn đến virus được sản xuất trong thời gian dài hơn (lympho TCD4+ bị nhiễm bệnh không bị tiêu diệt nhanh chóng), làm tăng sự phát triển của virus và đẩy nhanh sự phát triển của bệnh.
- Chuyển đổi lớp kháng thể giảm đáng kể khi chức năng lympho T của người hỗ trợ thất bại. Hệ thống miễn dịch mất khả năng cải thiện ái lực của kháng thể và không thể tạo ra tế bào B có thể tạo ra các nhóm kháng thể như IgG và IgA. Những ảnh hưởng này chủ yếu là do mất bất kỳ lympho T hỗ trợ nào có thể tương tác với tế bào lympho B một cách chính xác. Một triệu chứng khác của AIDS là giảm nồng độ kháng thể do giảm cytokine T h 2 (và ít tương tác hơn bởi lympho T của người hỗ trợ). Tất cả các biến chứng này dẫn đến tăng tính nhạy cảm với các bệnh nhiễm trùng do vi khuẩn xâm nhập, đặc biệt là ở các khu vực của cơ thể không thể truy cập bằng kháng thể IgM.
Nếu bệnh nhân không đáp ứng với (hoặc không nhận được) điều trị HIV, họ sẽ thường không chịu nổi bệnh ung thư hoặc nhiễm trùng; hệ thống miễn dịch cuối cùng đạt đến điểm không còn phối hợp hoặc kích thích đủ để đối phó với căn bệnh này.
Sự ức chế sự mở rộng lympho T CD4 trong quá trình nhiễm HIV có thể xảy ra do sự chuyển vị của vi khuẩn theo cách phụ thuộc IL-10. Kích hoạt PD-1 thể hiện trên tế bào đơn nhân được kích hoạt bởi PD-L1 phối tử của nó, gây ra sản xuất IL-10, ức chế chức năng lympho T CD4.[22]
Xem thêm[sửa | sửa mã nguồn]
Chú thích[sửa | sửa mã nguồn]
- ^ a b Lederman S, Yellin MJ, Krichevsky A, Belko J, Lee JJ, Chess L (tháng 4 năm 1992). “Identification of a novel surface protein on activated CD4+ T cells that induces contact-dependent B cell differentiation (help)”. The Journal of Experimental Medicine. 175 (4): 1091–101. doi:10.1084/jem.175.4.1091. PMC 2119166. PMID 1348081.
- ^ Lederman S, Yellin MJ, Inghirami G, Lee JJ, Knowles DM, Chess L (tháng 12 năm 1992). “Molecular interactions mediating T-B lymphocyte collaboration in human lymphoid follicles. Roles of T cell-B-cell-activating molecule (5c8 antigen) and CD40 in contact-dependent help”. Journal of Immunology. 149 (12): 3817–26. PMID 1281189.
- ^ Lederman S, Yellin MJ, Cleary AM, Pernis A, Inghirami G, Cohn LE, Covey LR, Lee JJ, Rothman P, Chess L (tháng 3 năm 1994). “T-BAM/CD40-L on helper T lymphocytes augments lymphokine-induced B cell Ig isotype switch recombination and rescues B cells from programmed cell death”. Journal of Immunology. 152 (5): 2163–71. PMID 7907632.
- ^ “Entrez Gene: CD40LG CD40 ligand (TNF superfamily, member 5, hyper-IgM syndrome)”.
- ^ van den Broek T, Borghans JA, van Wijk F (tháng 3 năm 2018). “The full spectrum of human naive T cells”. Nature Reviews. Immunology. 18 (6): 363–373. doi:10.1038/s41577-018-0001-y. PMID 29520044.
- ^ van den Broek T, Delemarre EM, Janssen WJ, Nievelstein RA, Broen JC, Tesselaar K, Borghans JA, Nieuwenhuis EE, Prakken BJ, Mokry M, Jansen NJ, van Wijk F (tháng 3 năm 2016). “Neonatal thymectomy reveals differentiation and plasticity within human naive T cells”. The Journal of Clinical Investigation. 126 (3): 1126–36. doi:10.1172/JCI84997. PMC 4767338. PMID 26901814.
- ^ Armitage RJ, Fanslow WC, Strockbine L, Sato TA, Clifford KN, Macduff BM, Anderson DM, Gimpel SD, Davis-Smith T, Maliszewski CR, và đồng nghiệp (tháng 5 năm 1992). “Molecular and biological characterization of a murine ligand for CD40”. Nature. 357 (6373): 80–2. doi:10.1038/357080a0. PMID 1374165.
- ^ Noelle RJ, Roy M, Shepherd DM, Stamenkovic I, Ledbetter JA, Aruffo A (tháng 7 năm 1992). “A 39-kDa protein on activated helper T cells binds CD40 and transduces the signal for cognate activation of B cells”. Proc Natl Acad Sci U S A. 89 (14): 6550–4. doi:10.1073/pnas.89.14.6550. PMC 49539. PMID 1378631.
- ^ a b c Zhu J, Paul WE (tháng 9 năm 2008). “CD4 T cells: fates, functions, and faults”. Blood. 112 (5): 1557–69. doi:10.1182/blood-2008-05-078154. PMC 2518872. PMID 18725574.
- ^ Wan YY (tháng 6 năm 2014). “GATA3: a master of many trades in immune regulation”. Trends in Immunology. 35 (6): 233–42. doi:10.1016/j.it.2014.04.002. PMC 4045638. PMID 24786134.
- ^ Maverakis E, Kim K, Shimoda M, Gershwin ME, Patel F, Wilken R, Raychaudhuri S, Ruhaak LR, Lebrilla CB (tháng 2 năm 2015). “Glycans in the immune system and The Altered Glycan Theory of Autoimmunity: a critical review”. Journal of Autoimmunity. 57 (6): 1–13. doi:10.1016/j.jaut.2014.12.002. PMC 4340844. PMID 25578468.
- ^ Toscano MA, Bianco GA, Ilarregui JM, Croci DO, Correale J, Hernandez JD, Zwirner NW, Poirier F, Riley EM, Baum LG, Rabinovich GA (2007). “Differential glycosylation of TH1, TH2 and TH-17 effector cells selectively regulates susceptibility to cell death”. Nat Immunol. 8 (8): 825–34. doi:10.1038/ni1482. PMID 17589510.
- ^ Rang HP, Dale MM, Riter JM, Moore PK (2003). Pharmacology. Edinburgh: Churchill Livingstone. ISBN 978-0-443-07145-4. Page 223
- ^ Saraiva M.; Christensen J.R.; Veldhoen M.; Murphy T.L.; Murphy K.M.; O'Garra A. (2009). “Interleukin-10 production by Th1 cells requires interleukin-12-induced STAT4 transcription factor and ERK MAP kinase activation by high antigen dose”. Immunity. 31 (2): 209–219. doi:10.1016/j.immuni.2009.05.012. PMC 2791889. PMID 19646904.
- ^ (Veldhoen and Stockinger, Dardalhon and Kuchroo both papers from Nature Immunology 2008)
- ^ Sallusto F, Lenig D, Förster R, Lipp M, Lanzavecchia A (1999). “Two subsets of memory T lymphocytes with distinct homing potentials and effector functions”. Nature. 401 (6754): 708–712. doi:10.1038/44385. PMID 10537110.
- ^ Marusina AI, Ono Y, Merleev AA, Shimoda M, Ogawa H, Wang EA, Kondo K, Olney L, Luxardi G, Miyamura Y, Yilma TD, Villalobos IB, Bergstrom JW, Kronenberg DG, Soulika AM, Adamopoulos IE, Maverakis E (2017). “CD4+ virtual memory: Antigen-inexperienced T cells reside in the naïve, regulatory, and memory T cell compartments at similar frequencies, implications for autoimmunity”. Journal of Autoimmunity. 77 (2): 76–88. doi:10.1016/j.jaut.2016.11.001. PMC 6066671. PMID 27894837.
- ^ Doitsh G.; và đồng nghiệp (2010). “Abortive HIV Infection Mediates CD4 T Cell Depletion and Inflammation in Human Lymphoid Tissue”. Cell. 143 (5): 789–801. doi:10.1016/j.cell.2010.11.001. PMC 3026834. PMID 21111238.
- ^ Doitsh G, Galloway NL, Geng X, Yang Z, Monroe KM, Zepeda O, Hunt PW, Hatano H, Sowinski S, Muñoz-Arias I, Greene WC (tháng 1 năm 2014). “Cell death by pyroptosis drives CD4 T-cell depletion in HIV-1 infection”. Nature. 505 (7484): 509–14. doi:10.1038/nature12940. PMC 4047036. PMID 24356306.
- ^ Monroe KM; và đồng nghiệp (2013). “IFI16 DNA Sensor Is Required for Death of Lymphoid CD4 T Cells Abortively Infected with HIV”. Science. 343 (6169): 428–32. doi:10.1126/science.1243640. PMC 3976200. PMID 24356113.
- ^ “CD4 Count”. www.aids.gov. Bản gốc lưu trữ ngày 15 tháng 4 năm 2015. Truy cập ngày 30 tháng 4 năm 2015.
- ^ Said E.A.; Dupuy F.P.; Trautmann L.; Zhang Y.; Shi Y.; El-Far M.; Hill B.J.; Noto A.; Ancuta P. (2010). “Programmed death-1-induced interleukin-10 production by monocytes impairs CD4+ T cell activation during HIV infection”. Nature Medicine. 16 (4): 452–459. doi:10.1038/nm.2106. PMC 4229134. PMID 20208540.
- Kanno Y, Vahedi G, Hirahara K, Singleton K, O'Shea JJ (2012). “Transcriptional and Epigenetic Control of T Helper Cell Specification: Molecular Mechanisms Underlying Commitment and Plasticity”. Annual Review of Immunology. 30: 707–731. doi:10.1146/annurev-immunol-020711-075058. PMC 3314163. PMID 22224760.
- Ở những bệnh nhân SLE, Th loại 1 phong phú hơn loại 2, trong đó cấu hình cytokine chính là INF gama tiết ra từ lympho T, hệ quả là sản xuất interferon alpha.
Liên kết ngoài[sửa | sửa mã nguồn]
- “T-cell Group”. T-Cells. Cardiff University. Bản gốc lưu trữ ngày 18 tháng 10 năm 2010. Truy cập ngày 24 tháng 12 năm 2019.
- Doitsh G, Greene WC (2016). “Dissecting How CD4 T Cells Are Lost During HIV Infection”. Cell Host Microbe. 19 (3): 280–91. doi:10.1016/j.chom.2016.02.012. PMC 4835240. PMID 26962940.
