Sinh con
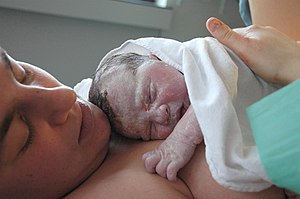
Sinh con, cũng được gọi là sinh đẻ, vượt cạn, sinh nở, hoặc đẻ con, là đỉnh điểm của quá trình thai nghén và sinh sản với việc đẩy một hay nhiều trẻ sơ sinh ra khỏi tử cung của người mẹ theo đường âm đạo hoặc dùng biện pháp mổ lấy thai[1]. Vào năm 2015 đã có khoảng 135 triệu ca sinh nở trên toàn cầu.[2] Khoảng 15 triệu đứa trẻ sinh ra trước 37 tuần thai nghén[3], trong khi từ 3 đến 12% sinh sau 42 tuần.[4] Trong các nước phát triển, hầu hết các ca sinh nở xảy ra ở bệnh viện,[5][6] trong khi ở các nước đang phát triển hầu hết sinh đẻ tại nhà với sự hỗ trợ của một bà đỡ truyền thống[7].
Cách sinh con thông thường nhất là đi qua âm đạo.[8] Quá trình sinh con bình thường này được phân thành ba giai đoạn: rút ngắn và sự giãn nở của cổ tử cung, sự di chuyển và ra đời của trẻ sơ sinh, và giai đoạn đẩy nhau thai ra ngoài.[9] Giai đoạn đầu tiên thường kéo dài 12 đến 19 giờ, giai đoạn thứ hai là 20 phút đến 2 giờ, và giai đoạn thứ ba từ 5 đến 30 phút.[10] Giai đoạn đầu tiên bắt đầu với đau bụng hoặc đau lưng co thắt kéo dài khoảng nửa phút và xảy ra đều đặn 10 đến 30 phút một lần.[11] Các cơn đau co thắt trở nên mạnh mẽ hơn và thường xuyên theo thời gian.[10] Trong giai đoạn thứ hai có thể có sự thúc đẩy thai với các cơn co thắt.[10] Trong giai đoạn thứ ba nên trì hoãn việc cắt rốn.[12] Một số phương pháp có thể giúp giảm đau khi sinh như kỹ thuật thư giãn, dùng thuốc giảm đau nhóm opioid, và gây tê cột sống.[10]
Hầu hết trẻ sơ sinh được sinh ra với đầu ra đầu tiên; tuy nhiên khoảng 4% được sinh ra với chân hoặc mông ra đầu tiên, được gọi là sinh ngược.[10][13] Trong quá trình chuyển dạ một phụ nữ thường có thể ăn và di chuyển xung quanh tùy thích, nhưng việc rặn không được khuyến khích trong giai đoạn đầu hoặc khi đưa đầu em bé ra, và cấm dùng thuốc xổ.[14] Tuy việc phẫu thuật mở rộng đường âm đạo để sinh dễ hơn khá phổ biến, được gọi là cắt tầng sinh môn, nhưng nói chung là không cần thiết.[10] Trong năm 2012, khoảng 23 triệu ca sinh nở xảy ra theo thủ thuật được gọi là phẫu thuật mổ lấy thai.[15] Mổ lấy thai có thể được khuyên dùng cho sinh đôi/ba, dấu hiệu em bé căng thẳng, hoặc sinh ngược.[10] Phương pháp sinh nở này có thể làm cho việc bình phục diễn ra lâu hơn.[10]
Mỗi năm có khoảng 500.000 phụ nữ tử vong do mang thai và sinh con, 7 triệu người có biến chứng nghiêm trọng lâu dài, và 50 triệu người có hậu sản xấu sau khi sinh.[16] Hầu hết các vấn đề trên xảy ra ở các nước đang phát triển.[16] Các biến chứng cụ thể bao gồm chuyển dạ ngừng tiến triển, xuất huyết sau sinh, sản giật và nhiễm trùng sau sinh[16]. Các biến chứng ở em bé bao gồm ngạt khi sinh.[17]
Dấu hiệu và triệu chứng[sửa | sửa mã nguồn]

Dấu hiệu nổi bật nhất của việc sinh đẻ là những cơn sóng co bóp mạnh nhằm di chuyển các trẻ sơ sinh xuống kênh sinh sản. Mức độ đau đớn của những phụ nữ khi sinh được ghi nhận rất khác nhau. Mức độ đau đớn khi sinh ảnh hưởng bởi mức độ sợ hãi và lo lắng, kinh nghiệm sinh con trước đó, ý tưởng văn hóa của việc sinh con và đau đớn khi đẻ,[18][19] độ linh động trong khi sinh đẻ, và hỗ trợ của người thân trong quá trình sinh con. Kỳ vọng cá nhân, sự hỗ trợ quan tâm từ những người thân, chất lượng của các mối quan hệ của người chăm sóc phụ nữ có thai, và sự tham gia vào việc ra quyết định quan trọng hơn để phụ nữ hài lòng với kinh nghiệm của việc sinh nở hơn là những yếu tố khác như tuổi tác, tình trạng kinh tế xã hội, dân tộc, sự chuẩn bị, môi trường sinh nở, sự đau đớn, sự bất động, hoặc các can thiệp về y tế.[20]
Mô tả[sửa | sửa mã nguồn]
Cơn đau khi co thắt có cảm giác tương tự như đau bụng kinh mạnh. Phụ nữ thường được khuyên tránh la hét trong khi sinh, nhưng việc rên la có thể được khuyến khích nhằm giúp làm giảm cơn đau. Đau đẻ có thể được coi là tương tự như một việc kéo giãn cơ và bỏng cường độ cao. Ngay cả những người phụ nữ tỏ ra ít phản ứng với đau đẻ so với những phụ nữ khác, cũng có một phản ứng nghiêm trọng đáng kể đối với việc đau đẻ.[21]
Đau lưng đẻ là một thuật ngữ dành cho cơn đau cụ thể xảy ra ở lưng dưới, ngay trên xương cụt, trong khi sinh.[22]
Tâm lý[sửa | sửa mã nguồn]

Sinh con có thể là một sự kiện cảm xúc mãnh liệt, cả tích cực và tiêu cực, thể hiện ra trong quá trình sinh nở. Sự sợ hãi bất thường và dai dẳng đối với việc sinh nở được gọi là tokophobia (Chứng ám ảnh sợ đẻ).
Trong giai đoạn cuối của việc mang thai, sự tăng tiết hormone oxytocin có vai trò tạo cảm giác của sự mãn nguyện, giảm lo âu cho người mẹ và cảm giác bình tĩnh an nhiên xung quanh người bạn đời.[23] Oxytocin tiếp tục được tiết ra trong quá trình sinh con khi thai nhi kích thích cổ tử cung và âm đạo, và nó được cho là chất tạo ra kết nối giữa người mẹ và đứa con sơ sinh, tạo ra các hành vi của tình mẫu tử. Việc chăm sóc nâng niu đứa con cũng làm oxytocin tiết ra nhiều.[24]
Khoảng 70% đến 80% bà mẹ ở Mỹ có cảm giác buồn bã (Hội chứng baby blues) sau khi sinh. Các triệu chứng này thường xảy ra trong một vài phút đến vài giờ mỗi ngày và chúng sẽ giảm bớt và biến mất trong vòng hai tuần sau khi sinh.[25] Sau sinh, hiện tượng trầm cảm có thể phát triển ở một số phụ nữ; khoảng 10% bà mẹ ở Mỹ được chẩn đoán có triệu chứng này. Việc trị liệu tâm lý theo nhóm mang tính dự phòng đã được chứng minh có hiệu quả trong điều trị bệnh trầm cảm sau sinh.[26][27]
Sinh thường qua đường âm đạo[sửa | sửa mã nguồn]

Con người là động vật cao cấp hai chân với thế đứng thẳng. Tư thế đứng thẳng này khiến cho trọng lượng của bụng dưới ép lên sàn vùng chậu, một cấu trúc phức tạp không chỉ đỡ trọng lượng này mà còn cho phép ba lối đi qua: niệu đạo, âm đạo và trực tràng. Đầu và vai của đứa trẻ sơ sinh phải đi qua một trình tự cụ thể từng bước thì mới có thể đi qua được vòng khung xương chậu của người mẹ.
Sáu bước của một quá trình sinh thường điển hình (đầu ra trước tiên):
- Tiếp xúc: đầu thai nhi ở vị trí ngang. Đầu của em bé đang đối mặt qua xương chậu ở một trong hai bên hông của người mẹ
- Đầu thai nhi đi xuống và uốn cong.
- Quay bên trong. Đầu bào thai quay 90 độ đến vị trí để khuôn mặt em bé hướng về phía trực tràng của người mẹ.
- Sinh nở bằng cách kéo giãn. Đầu thai nhi đi ra khỏi ống sinh sản. Đầu của nó nghiêng về phía trước để chóp đầu của em bé đi qua âm đạo.
- Phục hồi vị trí. Đầu em bé quay một góc 45 độ để khôi phục trạng thái quan hệ bình thường với vai, hiện đang vẫn còn gập lại.
- Quay bên ngoài. Đầu vai lặp lại các cử động quay của đầu, có thể nhìn thấy trong hình ảnh các chuyển động cuối cùng của đầu thai nhi.
Station (khoảng cách) đề cập đến tương quan của bào thai ngang với mức với gai ụ ngồi. Khi bào thai ở ngang mức gai ụ ngồi, station là 0 (ngang bằng). Nếu phần bào thai hiện tại nằm trên gai, khoảng cách được đo và mô tả dưới dạng số âm, dao động từ -1 đến -4 cm. Nếu thai nằm dưới gai ụ ngồi, khoảng cách được biểu diễn như là các số dương (+1 đến +4 cm). Tại khoảng cách +3 và +4 thai đã di chuyển đến vị trí đáy chậu và có thể được nhìn thấy.[28]
Đầu thai nhi có thể tạm thời thay đổi hình dạng (trở nên dài hơn đáng kể) khi nó di chuyển qua kênh sinh sản. Sự thay đổi hình dạng đầu thai nhi này rõ ràng hơn ở phụ nữ lần đầu tiên sinh theo đường âm đạo.[29]
Bắt đầu chuyển dạ[sửa | sửa mã nguồn]
Có những định nghĩa khác nhau về việc bắt đầu chuyển dạ bao gồm:
- Các cơn co tử cung thường xuyên ít nhất sáu phút một lần với bằng chứng về sự thay đổi sự giãn nở cổ tử cung hoặc sự xáo trộn cổ tử cung giữa các lần khám kỹ thuật số liên tiếp.[30]
- Các cơn co thắt đều đặn xảy ra cách nhau ít hơn 10 phút và sự giãn nở cổ tử cung tiến triển hoặc cổ tử cung mở lớn.[31]
- Ít nhất 3 lần co bóp tử cung thường xuyên trong khoảng thời gian 10 phút, mỗi lần kéo dài hơn 45 giây.[32]
Để sử dụng thuật ngữ thống nhất hơn, giai đoạn đầu của chuyển dạ được chia thành các giai đoạn "tiềm ẩn" và "tích cực", trong đó giai đoạn tiềm ẩn đôi khi được bao gồm trong định nghĩa về sinh nở,[33] và có thể không bao hàm trong các định nghĩa khác.[34]
Một số báo cáo lưu ý rằng sự khởi đầu của chuyển dạ dài ngày thường diễn ra vào những giờ chiều muộn và những giờ sáng sớm. Điều này có thể là kết quả của sự gia tăng đồng bộ của melatonin và oxytocin vào ban đêm.[35]
Giai đoạn 1: tiềm ẩn[sửa | sửa mã nguồn]
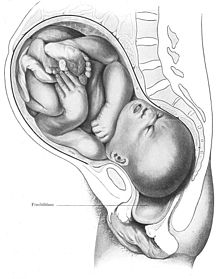
Giai đoạn tiềm ẩn của chuyển dạ cũng được gọi là giai đoạn tiền chuyển dạ. Nó là một phân lớp của giai đoạn đầu tiên ".[36]
Giai đoạn tiềm ẩn thường được định nghĩa là bắt đầu từ thời điểm người phụ nữ nhận ra các cơn co tử cung thường xuyên.[37] Ngược lại, những cơn co thắt Braxton Hicks, những cơn co thắt có thể bắt đầu khoảng 26 tuần tuổi thai và đôi khi được gọi là "chuyển dạ giả", nên không thường xuyên, không đều và chỉ có chuột rút nhẹ.[38]
Vận động cổ tử cung, là sự mỏng đi và kéo dài của cổ tử cung, và sự giãn nở cổ tử cung xảy ra trong những tuần cuối tuần của thai kỳ và thường hoàn thành hoặc gần hoàn thành, vào cuối giai đoạn tiềm ẩn. Mức độ vận động cổ tử cung có thể cảm thấy trong khi khám âm đạo. Cổ tử cung 'dài' có nghĩa là sự xáo trộn vẫn chưa xảy ra. Giai đoạn tiềm ẩn kết thúc với giai đoạn hoạt động đầu tiên.
Giai đoạn 1: hoạt động[sửa | sửa mã nguồn]
Giai đoạn hoạt động của chuyển dạ (hoặc giai đoạn hoạt động của giai đoạn đầu tiên) nếu giai đoạn trước gọi là giai đoạn tiềm ẩn của giai đoạn đầu tiên) có các định nghĩa khác nhau tùy theo khu vực. Ở Mỹ, định nghĩa chuyển dạ tích cực đã được thay đổi từ giãn nở cổ tử cung 3 cm xuống còn 4 cm, 5 cm đối với phụ nữ đa thai, người mẹ đã sinh trước đó, và 6 cm đối với phụ nữ chưa sinh đẻ lần nào.[39] Quy định này đã được thực hiện trong một nỗ lực để tăng tỷ lệ sinh thường qua âm đạo.[40]
Định nghĩa về hoạt động tích cực trong một tạp chí Anh bị co thắt thường xuyên hơn mỗi 5 phút, ngoài giãn nở cổ tử cung từ 3 cm trở lên hoặc cổ tử cung làm mỏng từ 80% trở lên.[41]
Ở Thụy Điển, giai đoạn khởi đầu của giai đoạn chuyển dạ được xác định khi hai tiêu chí sau được đáp ứng:[42]
- Ba đến bốn lần co bóp trong 10 phút
- Vỡ màng ối
- Giãn cổ tử cung 3 đến 4 cm
Giai đoạn 2: Đẩy thai ra ngoài[sửa | sửa mã nguồn]

Giai đoạn đẩy thai ra ngoài (kích thích bởi prostaglandin và oxytocin) bắt đầu khi cổ tử cung mở rộng hoàn toàn, và kết thúc khi đứa trẻ chào đời. Do áp lực đè lên cổ tử cung, phụ nữ có thể có cảm giác áp lực vùng chậu và bắt buộc phải rặn. Khi bắt đầu giai đoạn thứ hai bình thường, đầu của bé hoàn toàn áp vào xương chậu; đường kính rộng nhất của đầu em bé đã vượt qua mức mở của khung chậu. Đầu thai nhi tiếp tục đi xuống vùng chậu, dưới vòm cung xương mu và ra ngoài qua đường dẫn âm đạo (mở rộng). Điều này được hỗ trợ bởi những nỗ lực rặn đẻ của người mẹ. Sự xuất hiện của đầu em bé ở lỗ âm đạo được gọi là "đỉnh cao" (crowning). Tại thời điểm này, người phụ nữ sẽ cảm thấy một cảm giác nóng rát hoặc như bị kiến đốt.
Nếu túi nước ối không vỡ trong quá trình chuyển dạ hoặc rặn, trẻ sơ sinh có thể được sinh ra với màng ối còn nguyên vẹn.
Đẩy hoàn toàn em bé ra ngoài báo hiệu sự hoàn thành thành công của giai đoạn hai của chuyển dạ.
Giai đoạn thứ hai của sinh nở sẽ thay đổi theo các yếu tố bao gồm tính chẵn lẻ (số con một phụ nữ đã có), kích thước thai nhi, có hay không gây tê, và sự hiện diện của nhiễm trùng. Việc sinh đẻ lâu hơn có liên quan đến sự giảm dần của tỷ lệ sinh thường theo đường âm đạo tự phát đang giảm và tỷ lệ nhiễm trùng gia tăng, sưng vùng tá tràng và xuất huyết sản khoa, cũng như nhu cầu được chăm sóc tích cực của trẻ sơ sinh.[43]
Giai đoạn 3: Đẩy nhau thai ra ngoài[sửa | sửa mã nguồn]

Giai đoạn từ ngay sau khi thai nhi ra ngoài cho đến khi ngay sau khi nhau thai bị đẩy ra được gọi là giai đoạn thứ ba của chuyển dạ hoặc giai đoạn tiến hoá. Việc đẩy nhau thai ra ngoài bắt đầu như một sự phân tách sinh lý của nó ra khỏi thành tử cung. Thời gian trung bình từ khi sinh cho đến khi nhau thai ra hết là khoảng 10-12 phút[44]. Trong khoảng 3% các trường hợp sinh đẻ theo đường âm đạo, thời gian của giai đoạn thứ ba này dài hơn 30 phút và gây lo lắng khi nhau thai còn trong cơ thể người mẹ quá lâu.[45]
Giai đoạn 4: Hậu sản[sửa | sửa mã nguồn]
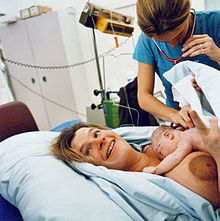
"Giai đoạn thứ tư của sinh nở" là giai đoạn bắt đầu ngay sau khi sinh con và kéo dài khoảng sáu tuần. Các thuật ngữ sau sinh và hậu sản thường được sử dụng để mô tả giai đoạn này.[46] Cơ thể người mẹ, bao gồm nồng độ hormone và kích thước tử cung, trở lại trạng thái bình thường trước khi mang thai và trẻ sơ sinh bắt đầu thích nghi với cuộc sống bên ngoài cơ thể của người mẹ. Tổ chức Y tế Thế giới (WHO) mô tả giai đoạn sau sinh là giai đoạn quan trọng nhất và chưa được chú ý nhiều nhất trong cuộc đời của bà mẹ và trẻ sơ sinh; với hầu hết các ca tử vong xảy ra trong giai đoạn hậu sản.[47]
Sau khi sinh nở, nếu người mẹ bị rách tầng sinh môn, hoặc rách đáy chậu, vết thương sẽ được khâu lại. Người mẹ sẽ được khám định kỳ để xem xét việc co tử cung và độ nhô cao của vùng bụng[48], chảy máu âm đạo, nhịp tim, huyết áp và nhiệt độ, trong 24 giờ đầu sau sinh. Việc đi tiểu đầu tiên phải được ghi chép lại trong vòng 6 giờ.[47] Các cơn đau hậu sản (đau nhức tương tự như đau bụng kinh nguyệt), các cơn co thắt tử cung để ngăn máu chảy quá mức, tiếp tục trong vài ngày. Dịch tiết âm đạo, được gọi là "lochia", có thể được dự kiến sẽ kéo dài trong vài tuần; ban đầu có màu đỏ tươi, nó dần trở thành màu hồng, chuyển thành màu nâu, và cuối cùng là vàng hoặc trắng.[49] Một số phụ nữ trải qua một giai đoạn run rẩy không kiểm soát hoặc ớn lạnh sau sinh.
Hầu hết các nhà chức trách đề nghị trẻ sơ sinh được tiếp xúc da kề da với người mẹ trong vòng 1-2 giờ ngay sau khi sinh, bỏ qua việc chăm sóc thường xuyên định kỳ.
Cho đến gần đây, các em bé được sinh ra trong các bệnh viện thường được cách ly khỏi các bà mẹ ngay sau khi sinh và mang đến cho người mẹ chỉ trong thời gian cho ăn. Các bà mẹ được cho biết rằng trẻ sơ sinh của họ sẽ an toàn hơn trong khu vực chăm sóc sơ sinh riêng và việc cách ly sẽ giúp người mẹ có thêm thời gian nghỉ ngơi. Khi thái độ bắt đầu thay đổi, một số bệnh viện cung cấp một lựa chọn "chung phòng", nghĩa là sau một thời gian thủ tục và quan sát trẻ sơ sinh tại bệnh viện định kỳ, trẻ sơ sinh có thể được phép ở trong phòng cùng với người mẹ. Tuy nhiên, nhiều thông tin gần đây đã bắt đầu đặt câu hỏi về thực hành tiêu chuẩn cách ly trẻ sơ sinh ngay lập tức sau khi sinh cho các thủ tục sau sinh theo quy định trước khi được trả lại cho người mẹ. Bắt đầu từ khoảng năm 2000, một số nhà chức trách bắt đầu đề nghị việc tiếp xúc da kề da sớm (đặt bé trần truồng trên ngực của người mẹ) có thể có lợi cho cả mẹ lẫn con. Sử dụng các nghiên cứu trên động vật đã chỉ ra rằng tiếp xúc thân mật vốn có trong việc tiếp xúc da kề da thúc đẩy các phản ứng thần kinh dẫn đến việc thực hiện các nhu cầu sinh học cơ bản như một hình mẫu, các nghiên cứu gần đây đã được thực hiện để đánh giá việc cho phép tiếp xúc da kề da sớm cho người mẹ và đứa con. Một đánh giá y tế năm 2011 xem xét các nghiên cứu hiện tại và thấy rằng việc tiếp xúc da kề da sớm, đôi khi được gọi là chăm sóc kangaroo, dẫn đến cải thiện kết quả cho con bú, ổn định tim và hô hấp và giảm khóc ở trẻ sơ sinh.[50][51]
Chuyển dạ và sinh mổ tự chọn[sửa | sửa mã nguồn]
Trong nhiều trường hợp và với tần suất ngày càng tăng, sinh con đạt được thông qua kích ứng sinh hoặc sinh mổ. Sinh mổ là việc đưa trẻ sơ sinh ra thông qua một vết mổ phẫu thuật ở bụng, thay vì qua âm đạo.[52] Sinh con bằng sinh mổ đã tăng 50% ở Mỹ từ năm 1996 đến 2006. Năm 2011, 32,8% ca sinh ở Mỹ được sinh mổ.[52] Sinh con và sinh mổ tự chọn trước 39 tuần có thể gây hại cho trẻ sơ sinh cũng như có hại hoặc không có lợi cho mẹ. Do đó, nhiều hướng dẫn khuyến cáo chống lại việc sinh mổ không cần thiết về mặt y tế và sinh mổ tự chọn trước 39 tuần.[53] Tỷ lệ kích ứng sinh năm 2012 tại Hoa Kỳ là 23,3% và đã tăng hơn gấp đôi từ năm 1990 đến năm 2010 [54][55] Pitocin thường được sử dụng để gây co bóp tử cung. Một đánh giá lớn về các phương pháp kích ứng sinh đã được công bố vào năm 2011.[56]
Các hướng dẫn của Hội nghị Bác sĩ Sản phụ khoa Hoa Kỳ (ACOG) khuyến nghị đánh giá đầy đủ về tình trạng thai nhi, tình trạng của cổ tử cung và ít nhất là 39 tuần hoàn thành (đủ tháng) để mang thai khỏe mạnh khi muốn thực hiện kích ứng sinh. Theo các hướng dẫn này, các điều kiện sau đây có thể là một dấu hiệu cho việc kích ứng, bao gồm:
- Bất ngờ nhau thai
- Viêm màng não
- Sự trục trặc của thai nhi như thiếu máu cục bộ dẫn đến bệnh tan máu của trẻ sơ sinh hoặc oligohydramnios
- Thai nhi chết
- Tăng huyết áp thai kỳ
- Các tình trạng của mẹ như tiểu đường thai kỳ hoặc bệnh thận mạn tính
- Tiền sản giật hoặc sản giật
- Vỡ ối sớm
- Mang thai sau sinh
Kích ứng sinh cũng được xem xét vì lý do hậu cần, chẳng hạn như khoảng cách từ bệnh viện hoặc điều kiện tâm lý xã hội, nhưng trong những trường hợp này phải xác nhận tuổi thai và sự trưởng thành của phổi thai nhi phải được xác nhận bằng xét nghiệm. ACOG cũng lưu ý rằng các chống chỉ định trong chuyển dạ gây ra cũng giống như đối với việc sinh thường ở âm đạo, bao gồm vasa previa, nhau thai hoàn toàn, viêm dây rốn hoặc nhiễm trùng herpes sinh dục hoạt động.[57]
Xử lý[sửa | sửa mã nguồn]
Việc sinh nở được hỗ trợ bởi một số chuyên gia bao gồm: bác sĩ sản khoa, bác sĩ gia đình và nữ hộ sinh. Đối với thai kỳ có nguy cơ thấp, cả ba đều có kết quả tương tự nhau.[58]
Chuẩn bị[sửa | sửa mã nguồn]
Ăn hoặc uống trong khi chuyển dạ là một lĩnh vực tranh luận đang diễn ra. Trong khi một số người lập luận rằng ăn uống trong khi chuyển dạ không có tác động có hại đến kết quả,[59] những người khác tiếp tục lo ngại về khả năng tăng của một sự kiện hút (nghẹn thức ăn gần đây) trong trường hợp cấp cứu do thư giãn tăng của thực quản trong thai kỳ, áp lực lên của tử cung lên dạ dày và khả năng gây mê nói chung trong trường hợp sinh mổ khẩn cấp.[60] Một đánh giá của Cochrane năm 2013 cho thấy với việc gây mê sản khoa tốt, không có sự thay đổi nào về tác hại của việc cho phép ăn và uống trong khi chuyển dạ ở những người không có khả năng cần phẫu thuật. Họ cũng thừa nhận rằng không ăn không có nghĩa là có một dạ dày trống rỗng hoặc trong dạ dày không có tính axit. Do đó, họ kết luận rằng "phụ nữ nên được tự do ăn uống trong khi chuyển dạ, hoặc như họ muốn." [61]
Có một thời gian việc cạo lông quanh khu vực âm đạo, thực tế phổ biến do niềm tin rằng việc tẩy lông làm giảm nguy cơ nhiễm trùng, thực hiện phẫu thuật cắt bỏ tầng sinh môn (cắt một phẫu thuật để mở rộng lối vào âm đạo) và được hỗ trợ sinh đẻ bằng dụng cụ. Hiện tại nó ít phổ biến hơn, mặc dù đây vẫn là một quy trình thường quy ở một số quốc gia mặc dù một đánh giá có hệ thống không tìm thấy bằng chứng nào cho thấy cạo lông có lợi hơn.[62] Các tác dụng phụ xuất hiện sau đó, bao gồm kích ứng, đỏ và nhiều vết trầy xước bề mặt da do dao cạo. Một nỗ lực khác để ngăn ngừa nhiễm trùng là sử dụng dung dịch chlorhexidine hoặc providone-iodine sát trùng trong âm đạo. Không có bằng chứng về lợi ích với chlorhexidine.[63] Có bằng chứng giảm nguy cơ cho bà mẹ với providone-iodine khi tiến hành mổ lấy thai.[64] [Cần cập nhật]
Quản lý chuyển dạ tích cực[sửa | sửa mã nguồn]
Năm 2013, một đánh giá về hiệu quả của quản lý tích cực để giảm tỷ lệ sinh mổ ở phụ nữ có nguy cơ thấp đã được thực hiện. Quản lý tích cực chuyển dạ bao gồm một số nguyên tắc chăm sóc, bao gồm "chẩn đoán nghiêm ngặt về chuyển dạ", vỡ màng nhân tạo thường xuyên, oxytocin để tiến triển chậm và hỗ trợ từng người một. Tổng quan báo cáo rằng khi so sánh với chăm sóc thông thường, không có sự khác biệt trong việc sử dụng thuốc để giảm đau, biến chứng của mẹ hoặc trẻ sơ sinh, hoặc tỷ lệ sinh nở âm đạo được hỗ trợ. Có một sự giảm nhẹ trong tỷ lệ mổ lấy thai, tuy nhiên quản lý tích cực được xem là "có tính kê đơn và can thiệp cao".[65]
Tổ chức Y tế Thế giới khuyên: "Tránh sử dụng một cách có hệ thống gói dịch vụ can thiệp (quản lý tích cực chuyển dạ) để ngăn ngừa chậm trễ chuyển dạ vì nó có tính quy định cao và có thể làm suy yếu sự lựa chọn và tự chủ của phụ nữ trong quá trình chăm sóc." [66]
Kiểm soát cơn đau[sửa | sửa mã nguồn]
Không dược phẩm[sửa | sửa mã nguồn]
Một số phụ nữ thích tránh dùng thuốc giảm đau trong khi sinh. Chuẩn bị tâm lý có thể có lợi. Kỹ thuật thư giãn, ngâm trong nước, xoa bóp và châm cứu có thể giúp giảm đau. Châm cứu và thư giãn giúp giảm số lượng sinh mổ cần thiết.[67] Ngâm trong nước là một biện pháp để giảm đau trong giai đoạn đầu chuyển dạ và giảm nhu cầu gây mê và rút ngắn thời gian chuyển dạ, tuy nhiên sự an toàn và hiệu quả của việc ngâm trong khi sinh, sinh dưới nước, chưa được làm rõ hoặc liên quan đến lợi ích cho người mẹ hoặc lợi ích cho thai nhi.[68]
Hầu hết phụ nữ thích có ai đó hỗ trợ họ trong quá trình chuyển dạ và sinh nở; chẳng hạn như một nữ hộ sinh, y tá; hoặc một trung gian như cha của đứa bé, một thành viên trong gia đình hoặc một người bạn thân. Các nghiên cứu đã phát hiện ra rằng hỗ trợ liên tục trong quá trình chuyển dạ và sinh nở làm giảm nhu cầu dùng thuốc và sinh mổ hoặc phẫu thuật âm đạo, và kết quả là điểm Apgar được cải thiện cho trẻ sơ sinh.[69] [Cần cập nhật] [70]
Dược phẩm[sửa | sửa mã nguồn]
Các biện pháp khác nhau để kiểm soát cơn đau có mức độ thành công và tác dụng phụ khác nhau đối với người mẹ và em bé. Ở một số quốc gia châu Âu, các bác sĩ thường kê toa hít khí dinitơ monoxit để kiểm soát cơn đau, đặc biệt là oxit nitơ 53%, oxy 47%, được gọi là Entonox; Ở Anh, nữ hộ sinh có thể sử dụng khí này mà không cần toa của bác sĩ.[cần dẫn nguồn] Opioids như fentanyl có thể được sử dụng, nhưng nếu cho quá gần khi sinh sẽ có nguy cơ suy hô hấp ở trẻ sơ sinh.[cần dẫn nguồn]
Kiểm soát cơn đau đẻ phổ biến ở các bệnh viện bao gồm các thuốc mê khu vực epidural (EDA), và gây tê tủy sống. Giảm đau ngoài màng cứng là một phương pháp nói chung an toàn và hiệu quả để giảm đau khi chuyển dạ, nhưng có liên quan đến chuyển dạ dài hơn, can thiệp phẫu thuật nhiều hơn (đặc biệt là cung cấp dụng cụ) và tăng chi phí.[71] Tuy nhiên, một đánh giá gần đây của Cochrane cho thấy các kỹ thuật ngoài màng cứng mới không còn ảnh hưởng đến thời gian chuyển dạ và các dụng cụ đã sử dụng.[72] Nói chung, hoocmon đau và căng thẳng tăng trong suốt quá trình chuyển dạ cho phụ nữ không có dịch, trong khi đau, sợ và hoocmon căng thẳng giảm khi dùng thuốc giảm đau ngoài màng cứng, nhưng sẽ tăng trở lại sau đó.[73] Thuốc dùng qua màng cứng có thể đi qua nhau thai và đi vào máu của thai nhi.[74] Giảm đau ngoài màng cứng không có tác động đáng kể về mặt thống kê đối với nguy cơ sinh mổ và dường như không có tác dụng ngay lập tức đối với tình trạng sơ sinh như được xác định bằng điểm số Apgar.[72]
Mở rộng[sửa | sửa mã nguồn]

Mở rộng là quá trình kích thích tử cung để tăng cường độ và thời gian co bóp sau khi chuyển dạ đã bắt đầu. Một số phương pháp tăng cường thường được sử dụng để điều trị tiến triển chuyển dạ chậm (dystocia) khi các cơn co tử cung được đánh giá là quá yếu. Oxytocin là phương pháp phổ biến nhất được sử dụng để tăng tốc độ sinh nở qua âm đạo.[75] Tổ chức Y tế Thế giới khuyến nghị sử dụng một mình hoặc với chọc ối (vỡ màng ối) nhưng khuyên rằng chỉ nên sử dụng sau khi đã được xác nhận chính xác rằng chuyển dạ không được tiến hành đúng nếu tránh được tác hại. WHO không khuyến nghị sử dụng các thuốc chống co thắt để ngăn ngừa sự chậm trễ trong chuyển dạ.[76]
Cắt tầng sinh môn[sửa | sửa mã nguồn]
Rách tầng sinh môn có thể xảy ra khi sinh con, thường là ở cửa âm đạo khi đầu em bé đi qua, đặc biệt là nếu em bé đi ra nhanh chóng. Vết rách có thể liên quan đến da tầng sinh môn hoặc kéo dài đến các cơ và cơ thắt hậu môn và hậu môn. Trong khi thực hiện một vết cắt để mở âm đạo, được gọi là cắt tầng sinh môn, là phổ biến, nó thường không cần thiết.[10] Khi cần thiết, nữ hộ sinh hoặc bác sĩ sản khoa thực hiện một phẫu thuật cắt ở đáy chậu để ngăn vết rách trở nên quá nghiêm trọng có thể khó sửa chữa. Một tổng quan của Cochrane năm 2017 đã so sánh phẫu thuật cắt tầng sinh môn khi cần thiết (hạn chế) với phẫu thuật tầng sinh môn định kỳ để xác định những lợi ích và tác hại có thể có cho mẹ và bé. Tổng quan cho thấy các chính sách phẫu thuật cắt tầng sinh môn hạn chế xuất hiện mang lại một số lợi ích so với việc sử dụng phẫu thuật cắt tầng sinh môn thông thường. Phụ nữ trải qua chấn thương tầng sinh môn ít nghiêm trọng hơn, chấn thương tầng sinh môn sau ddos ít hơn, khâu vết thương ít hơn và ít biến chứng lành hơn sau bảy ngày mà không có sự khác biệt về tần suất đau, tiểu tiện không tự chủ, quan hệ tình dục đau đớn hoặc chấn thương âm đạo/đáy chậu nặng sau khi sinh.[77]
Sinh đẻ với dụng cụ[sửa | sửa mã nguồn]
Kẹp sản khoa hoặc ventouse có thể được sử dụng để tạo điều kiện sinh nở dễ hơn.
Sinh nhiều con (sinh đôi, sinh ba...)[sửa | sửa mã nguồn]
Trong trường hợp trẻ sinh đôi đầu tiên xuất hiện đầu tiên, cặp song sinh thường có thể được sinh thường. Trong một số trường hợp, sinh đôi được thực hiện trong phòng sinh lớn hơn hoặc trong phòng mổ, trong trường hợp có biến chứng, ví dụ
- Cả hai cặp song sinh được sinh ra qua âm đạo
- Một trẻ sinh đôi qua âm đạo và trẻ kia sinh mổ.
- Nếu cặp song sinh được nối với nhau tại bất kỳ bộ phận nào của cơ thể thì được gọi là cặp song sinh dính liền, việc sinh nở chủ yếu là qua sinh mổ.
Hỗ trợ[sửa | sửa mã nguồn]

Chăm sóc sản khoa thường xuyên đưa phụ nữ đến các quy trình bệnh viện, có thể có tác động xấu đến tiến trình chuyển dạ. Chăm sóc hỗ trợ khi chuyển dạ có thể bao gồm hỗ trợ về mặt cảm xúc, các biện pháp thoải mái, thông tin và vận động có thể thúc đẩy quá trình chuyển dạ cũng như cảm giác kiểm soát và năng lực của phụ nữ, do đó giảm nhu cầu can thiệp sản khoa. Sự hỗ trợ liên tục có thể được cung cấp bởi nhân viên bệnh viện như y tá hoặc nữ hộ sinh, hoặc bạn đồng hành của sự lựa chọn của người phụ nữ từ mạng xã hội của cô ấy. Ngày càng có nhiều bằng chứng cho thấy rằng sự tham gia của cha đứa trẻ trong khi sinh dẫn đến kết quả sinh tốt hơn và kết quả sau sinh, với điều kiện người cha không biểu lộ sự lo lắng quá mức.[78]
Một đánh giá gần đây của Cochrane liên quan đến hơn 15.000 phụ nữ trong nhiều hoàn cảnh và hoàn cảnh khác nhau cho thấy rằng "Phụ nữ nhận được hỗ trợ chuyển dạ liên tục có khả năng sinh con "một cách tự nhiên", tức là sinh con không sinh mổ hay hút chân không cũng không phải dùng kẹp. Ngoài ra, phụ nữ ít sử dụng thuốc giảm đau, có nhiều khả năng hài lòng hơn và có thời gian chuyển dạ ngắn hơn một chút. Em bé của họ ít khả năng có điểm Apgar thấp trong năm phút. " [69]
Biến chứng[sửa | sửa mã nguồn]


Tỉ lệ tử vong của người mẹ một cách "tự nhiên" khi sinh đẻ - khi không dùng biện pháp nào để ngăn ngừa cái chết của người mẹ - ước tính là 1500 người chết trên 100.000 ca sinh[80]. Mỗi năm có khoảng 500.000 phụ nữ tử vong do thai nghén, 7 triệu người có biến chứng lâu dài nghiêm trọng và 50 triệu người có biến chứng sau khi sinh[16].
Y học hiện đại đã làm giảm nguy cơ biến chứng của việc sinh đẻ. Ở các nước phương Tây, như Hoa Kỳ và Thụy Điển, tỷ lệ tử vong của người mẹ hiện tại là khoảng 10 ca tử vong trên 100.000 ca sinh.[80]:p.10 Tính đến tháng 6 năm 2011, khoảng một phần ba số ca sinh ở Hoa Kỳ có một số biến chứng "có liên quan trực tiếp đến sức khoẻ của người mẹ".[81]
Trước khi sinh[sửa | sửa mã nguồn]
Tỷ lệ tử vong của thai nhi lúc 37 tuần có thể gấp 2,5 lần so với 40 tuần, và cao hơn so với 38 tuần mang thai. Những lần sinh "sớm" này cũng liên quan đến tử vong gia tăng trong giai đoạn trẻ sơ sinh, so với những trường hợp sinh đẻ xảy ra ở 39 đến 41 tuần ("mang thai đủ thời gian").[53] Các nhà nghiên cứu nhận thấy có nhiều lợi ích của việc mang thai đầy đủ và "không có tác dụng phụ" trong sức khoẻ của bà mẹ hoặc trẻ sơ sinh.[53]
Các nhà nghiên cứu y khoa thấy rằng trẻ sơ sinh sinh trước 39 tuần có nhiều biến chứng hơn (2,5 lần trong một nghiên cứu) so với những trẻ sinh ra từ 39-40 tuần. Các vấn đề về sức khoẻ trong số trẻ sinh ra "sớm" bao gồm suy giảm hô hấp, vàng da và lượng đường trong máu thấp.[53][82]
Hội nghị về bác sĩ sản phụ khoa và các nhà sản xuất phụ khoa và các nhà hoạch định chính sách về y tế của Hoa Kỳ đã rà soát các nghiên cứu và tìm ra tỷ lệ nhiễm khuẩn huyết nghi ngờ hoặc đã được chứng minh, RDS, hạ đường huyết, nhu cầu hỗ trợ hô hấp, nhu cầu nhập viện NICU và cần nhập viện > 4-5 ngày. Trong trường hợp mổ lấy thai, tỷ lệ tử vong do hô hấp cao hơn 14 lần ở tuổi thai 37 so với tuần thai 40 tuần và cao hơn 8 lần so với mổ đẻ trước 38 tuần. Trong xem xét tổng quan này, không có nghiên cứu nào cho thấy việc giảm tỷ lệ mắc bệnh ở trẻ sơ sinh do tự sinh ra trong thời gian trước 39 tuần.[53]
Biến chứng khi sinh[sửa | sửa mã nguồn]
Giai đoạn hai của chuyển dạ có thể bị trì hoãn hoặc kéo dài do:
- thứ tự sai (sinh ngược (tức là mông hoặc bàn chân trước), mặt, trán, hoặc các bộ phận khác)
- đầu thai nhi không đi qua được khung xương chậu
- sức co bóp của tử cung kém
- lệch khung xương chậu (cephalo-pelvic disproportion)
- mắc vai thai nhi (shoulder dystocia)
Chuyển dạ ngừng tiến triển[sửa | sửa mã nguồn]
Chuyển dạ ngừng tiến triển, còn được gọi là chuyển dạ bị tắc nghẽn, là khi mặc dù tử cung co thắt bình thường, em bé không thoát khỏi khung xương chậu trong khi sinh do bị ngăn chặn/cản trở.[83] Chuyển dạ bị tắc nghẽn kéo dài có thể dẫn đến lỗ rò sản khoa, một biến chứng của sinh con, nơi các mô trước trực tràng hoặc bàng quang bị chết.
Biến chứng với người mẹ[sửa | sửa mã nguồn]
Khi sinh con, các chấn thương với các vết rách ở âm hộ ngoài có thể nhìn thấy được là khá phổ biến. Việc các mô trong bị xé rách cùng với tổn thương tới các dây thần kinh liên quan trong vùng chậu khiến phụ nữ sau khi sinh có thể mất khả năng điều khiển đi tiểu tiện hoặc đại tiện, hoặc các chức năng liên quan đến tiểu tiện và đại tiện trở nên khó khăn. 15% số phụ nữ mất khả năng điều khiển đại tiểu tiện sau khi sinh, và tỷ lệ này tăng lên khi phụ nữ tiến gần đến tuổi mãn kinh.
Rối loạn tiền đình hoặc rối loạn sau sinh là một biến chứng xuất hiện chủ yếu trong thời kỳ sau sinh. Thời kỳ hậu sản có thể được chia thành ba giai đoạn riêng biệt; giai đoạn đầu hoặc cấp tính, 6 -12 giờ sau khi sinh con; giai đoạn bán cấp sau sinh, kéo dài 2-6 tuần và thời gian hậu sản trì hoãn, có thể kéo dài tới 6 tháng. Trong thời kỳ bán cấp sau sinh, 87% đến 94% phụ nữ báo cáo ít nhất một vấn đề sức khỏe.[84][85] Các vấn đề sức khỏe lâu dài (vẫn tồn tại sau thời gian trì hoãn sau sinh) được báo cáo bởi 31% phụ nữ.[86]
Chảy máu sau sinh[sửa | sửa mã nguồn]
Chảy máu sau sinh là nguyên nhân hàng đầu gây tử vong cho các bà mẹ sinh nở trên thế giới, đặc biệt là ở các nước đang phát triển. Trên toàn cầu, nó xảy ra khoảng 8,7 triệu lần và gây ra 44.000 đến 86.000 ca tử vong mỗi năm. Tử cung không có khả năng co bóp tử cung là nguyên nhân phổ biến nhất gây chảy máu sau sinh. Sau khi giao nhau thai, tử cung chỉ còn lại một khu vực rộng lớn của các mạch máu mở phải được thu hẹp để tránh mất máu. Giữ lại mô nhau thai và nhiễm trùng có thể góp phần gây mất trương lực tử cung. Mất máu nhiều dẫn đến sốc giảm thể tích, thiếu máu tới các cơ quan quan trọng và tử vong nếu không được điều trị nhanh chóng.
Nhiễm trùng sau sinh[sửa | sửa mã nguồn]
Nhiễm trùng sau sinh, còn được gọi là sốt hậu sản và sốt puerperal, là bất kỳ bệnh nhiễm trùng do vi khuẩn của đường sinh sản sau khi sinh con hoặc sẩy thai. Các dấu hiệu và triệu chứng thường bao gồm sốt lớn hơn 38,0 °C (100,4 °F), ớn lạnh, đau bụng dưới và có thể có dịch tiết âm đạo có mùi hôi. Nhiễm trùng thường xảy ra sau 24 giờ đầu tiên và trong vòng mười ngày đầu sau khi sinh. Nhiễm trùng vẫn là một nguyên nhân chính gây tử vong và bệnh tật của mẹ ở các nước đang phát triển. Công việc của Ignaz Semmelweis là tinh túy trong sinh lý bệnh và điều trị sốt sau sinh và công việc của ông đã cứu sống nhiều người.
Biến chứng tâm lý[sửa | sửa mã nguồn]
Sinh con có thể là một sự kiện mãnh liệt và những cảm xúc mạnh mẽ, cả tích cực và tiêu cực, có thể được đưa lên bề mặt. Nỗi sợ hãi bất thường và dai dẳng khi sinh con được gọi là tokophobia. Tỷ lệ sợ sinh con trên toàn thế giới dao động trong khoảng 4-25%, với 3 - 7% phụ nữ mang thai có nỗi sợ lâm sàng khi sinh con.[87][88]
Hầu hết các bà mẹ mới sinh có thể trải qua cảm giác bất hạnh nhẹ và lo lắng sau khi sinh. Em bé đòi hỏi rất nhiều sự chăm sóc, vì vậy việc các bà mẹ lo lắng hoặc mệt mỏi là điều bình thường. Những cảm xúc, thường được gọi là baby blues, ảnh hưởng đến 80% bà mẹ. Chúng hơi nhẹ, kéo dài một hoặc hai tuần và thường tự khỏi.[89]
Trầm cảm sau sinh khác với baby blues. Với trầm cảm sau sinh, cảm giác buồn bã và lo lắng có thể thành cực đoan và có thể cản trở khả năng chăm sóc bản thân hoặc gia đình của người phụ nữ. Do mức độ nghiêm trọng của các triệu chứng, trầm cảm sau sinh thường phải điều trị. Tình trạng xảy ra ở gần 15 phần trăm ca sinh, có thể bắt đầu ngay trước hoặc bất cứ lúc nào sau khi sinh, nhưng thường bắt đầu từ một tuần đến một tháng sau khi sinh.[89]
Rối loạn căng thẳng sau sinh liên quan đến sinh nở là một rối loạn tâm lý có thể phát triển ở những phụ nữ vừa mới sinh con.[90][91][92] Nguyên nhân bao gồm các vấn đề như mổ đẻ khẩn cấp, chuyển dạ sinh non, chăm sóc không đầy đủ khi chuyển dạ, thiếu hỗ trợ xã hội sau khi sinh con và những nghuyên nhân khác. Ví dụ về các triệu chứng bao gồm các triệu chứng xâm nhập, hồi tưởng và ác mộng, cũng như triệu chứng từ chối thực tại (bao gồm mất trí nhớ cho toàn bộ hoặc một phần của sự kiện này), các vấn đề trong việc phát triển một mối liên kết mẹ con, và những điều khác tương tự như những người thường có trải nghiệm xấu trong rối loạn stress sau sang chấn (PTSD). Nhiều phụ nữ đang gặp phải các triệu chứng của PTSD sau khi sinh con bị chẩn đoán nhầm với trầm cảm sau sinh hoặc rối loạn điều chỉnh. Những chẩn đoán này có thể dẫn đến điều trị không đầy đủ.[93]
Rối loạn tâm thần sau sinh là một trường hợp khẩn cấp tâm thần hiếm gặp, trong đó các triệu chứng của tâm trạng cao và suy nghĩ quá nhanh (hưng cảm), trầm cảm, nhầm lẫn nghiêm trọng, mất ức chế, hoang tưởng, ảo giác và ảo tưởng xuất hiện, bắt đầu đột ngột trong hai tuần đầu sau khi sinh. Các triệu chứng khác nhau và có thể thay đổi nhanh chóng.[94] Trong tình trạng này thường phải nhập viện. Các triệu chứng nghiêm trọng nhất kéo dài từ 2 đến 12 tuần và quá trình phục hồi mất từ 6 tháng đến một năm.[94]
Biến chứng với thai nhi[sửa | sửa mã nguồn]
Xin hãy đóng góp cho bài viết này bằng cách phát triển nó. Nếu bài viết đã được phát triển, hãy gỡ bản mẫu này. Thông tin thêm có thể được tìm thấy tại trang thảo luận. |
Xã hội và văn hóa[sửa | sửa mã nguồn]
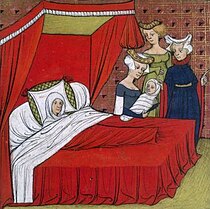
Sinh con thường xảy ra trong các bệnh viện ở nhiều xã hội phương Tây. Trước thế kỷ 20 và ở một số nước cho đến ngày nay nó thường diễn ra ở nhà.[95]
Ở phương Tây và các nền văn hoá khác, tuổi được tính từ ngày sinh, và ngày sinh nhật thường được tổ chức hàng năm. Việc tính toán tuổi của người Đông Á gồm cả tuổi mụ, trẻ mới sinh bắt đầu với "1" tuổi, tăng mỗi năm âm lịch.
Một số gia đình coi nhau thai là một phần đặc biệt của việc sinh nở, vì nó đã hỗ trợ cuộc sống của đứa trẻ trong nhiều tháng. Gia đình của trẻ sơ sinh có thể thực hiện việc ăn nhau thai, theo lễ nghi hay bình thường (do nhau thai rất giàu dinh dưỡng, phần lớn các loài động vật đều làm điều này một cách tự nhiên).[96] Gần đây nhất có một nhóm các chuyên gia về sinh nở đã đóng gói nhau thai lại để sử dụng như thuốc uống cho các bà mẹ sau sinh.
Liên kết ngoài[sửa | sửa mã nguồn]
Tham khảo[sửa | sửa mã nguồn]
- ^ Martin, Elizabeth. Concise Colour Medical l.p.Dictionary (bằng tiếng Anh). Oxford University Press. tr. 375. ISBN 978-0-19-968799-2.
- ^ “The World Factbook”. www.cia.gov. ngày 11 tháng 7 năm 2016. Bản gốc lưu trữ ngày 16 tháng 11 năm 2016. Truy cập ngày 30 tháng 7 năm 2016.
- ^ “Preterm birth Fact sheet N°363”. WHO. tháng 11 năm 2015. Truy cập ngày 30 tháng 7 năm 2016.
- ^ Buck, Germaine M.; Platt, Robert W. (2011). Reproductive and perinatal epidemiology. Oxford: Oxford University Press. tr. 163. ISBN 978-0-19-985774-6.
- ^ Co-Operation, Organisation for Economic; Development (2009). Doing better for children. Paris: OECD. tr. 105. ISBN 978-92-64-05934-4.
- ^ Olsen, O; Clausen, JA (ngày 12 tháng 9 năm 2012). “Planned hospital birth versus planned home birth”. The Cochrane database of systematic reviews (9): CD000352. doi:10.1002/14651858.CD000352.pub2. PMC 4238062. PMID 22972043.
- ^ Fossard, Esta de; Bailey, Michael (2016). Communication for Behavior Change: Volume lll: Using Entertainment–Education for Distance Education. SAGE Publications India. ISBN 978-93-5150-758-1. Truy cập ngày 31 tháng 7 năm 2016.
- ^ Memon, HU; Handa, VL (tháng 5 năm 2013). “Vaginal childbirth and pelvic floor disorders”. Women's health (London, England). 9 (3): 265–77, quiz 276–7. doi:10.2217/whe.13.17. PMC 3877300. PMID 23638782.
- ^ “Birth”. The Columbia Electronic Encyclopedia. Columbia University Press. 2012. Truy cập 2013-08-10 from Encyclopedia.com. Kiểm tra giá trị ngày tháng trong:
|access-date=(trợ giúp) - ^ a b c d e f g h i “Pregnancy Labor and Birth”. Women's Health. ngày 27 tháng 9 năm 2010. Bản gốc lưu trữ ngày 28 tháng 7 năm 2016. Truy cập ngày 31 tháng 7 năm 2016.
- ^ “Birth”. The Columbia Electronic Encyclopedia (ấn bản 6). Columbia University Press. 2016. Truy cập ngày 30 tháng 7 năm 2016 – qua Encyclopedia.com.
- ^ McDonald, SJ; Middleton, P; Dowswell, T; Morris, PS (ngày 11 tháng 7 năm 2013). “Effect of timing of umbilical cord clamping of term infants on maternal and neonatal outcomes”. The Cochrane database of systematic reviews. 7: CD004074. doi:10.1002/14651858.CD004074.pub3. PMID 23843134.
- ^ Hofmeyr, GJ; Hannah, M; Lawrie, TA (ngày 21 tháng 7 năm 2015). “Planned caesarean section for term breech delivery”. The Cochrane database of systematic reviews (7): CD000166. doi:10.1002/14651858.CD000166.pub2. PMID 26196961.
- ^ Childbirth: Labour, Delivery and Immediate Postpartum Care (bằng tiếng Anh). World Health Organization. 2015. tr. Chapter D. ISBN 978-92-4-154935-6. Truy cập ngày 31 tháng 7 năm 2016.
- ^ Molina, G; Weiser, TG; Lipsitz, SR; Esquivel, MM; Uribe-Leitz, T; Azad, T; Shah, N; Semrau, K; Berry, WR; Gawande, AA; Haynes, AB (ngày 1 tháng 12 năm 2015). “Relationship Between Cesarean Delivery Rate and Maternal and Neonatal Mortality”. JAMA. 314 (21): 2263–70. doi:10.1001/jama.2015.15553. PMID 26624825.
- ^ a b c d Education material for teachers of midwifery: midwifery education modules (PDF) (ấn bản 2). Geneva [Switzerland]: World Health Organisation. 2008. ISBN 978-92-4-154666-9.
- ^ Martin, Richard J.; Fanaroff, Avroy A.; Walsh, Michele C. Fanaroff and Martin's Neonatal-Perinatal Medicine: Diseases of the Fetus and Infant (bằng tiếng Anh). Elsevier Health Sciences. tr. 116. ISBN 978-0-323-29537-6.
- ^ Weber, S.E. (1996). “Cultural aspects of pain in childbearing women”. Journal of Obstetric, Gynecologic, & Neonatal Nursing. 25 (1): 67–72. doi:10.1111/j.1552-6909.1996.tb02515.x. PMID 8627405.
- ^ Callister, L.C.; Khalaf, I.; Semenic, S.; Kartchner, R.; và đồng nghiệp (2003). “The pain of childbirth: perceptions of culturally diverse women”. Pain Management Nursing. 4 (4): 145–54. doi:10.1016/S1524-9042(03)00028-6. PMID 14663792.
- ^ Hodnett, E.D. (2002). “Pain and women's satisfaction with the experience of childbirth: A systematic review”. American Journal of Obstetrics and Gynecology. 186 (5 (Supplement)): S160–72. doi:10.1016/S0002-9378(02)70189-0. PMID 12011880.
- ^ “Crowning”. American Pregnancy Association. tháng 3 năm 2006. Truy cập ngày 18 tháng 8 năm 2013.
- ^ Harms, Rogert W. Does back labor really happen?, mayoclinic.com, Retrieved ngày 8 tháng 9 năm 2014
- ^ Meyer, D. (2007). “Selective serotonin reuptake inhibitors and their effects on relationship satisfaction”. The Family Journal. 15 (4): 392–397. doi:10.1177/1066480707305470.
- ^ Bowen, R. (ngày 12 tháng 7 năm 2010). “Oxytocin”. Hypertexts for Biomedical Sciences. Truy cập ngày 18 tháng 8 năm 2013.
- ^ “Baby Blues”. American Pregnancy Association. tháng 1 năm 2013. Truy cập ngày 18 tháng 8 năm 2013.
- ^ Zlotnick, C.; Johnson, S.L.; Miller, I.W.; Pearlstein, T.; và đồng nghiệp (2001). “Postpartum depression in women receiving public assistance: Pilot study of an interpersonal-therapy-oriented group intervention”. American Journal of Psychiatry. 158 (4): 638–40. doi:10.1176/appi.ajp.158.4.638. PMID 11282702.
- ^ Chabrol, H.; Teissedre, F.; Saint-Jean, M.; Teisseyre, N.; Sistac, C.; Michaud, C.; Roge, B. (2002). “Detection, prevention and treatment of postpartum depression: A controlled study of 859 patients”. L'Encephale. 28 (1): 65–70. PMID 11963345.
- ^ Pillitteri, A. (2010). “Chapter 15: Nursing Care of a Family During Labor and Birth”. Maternal & Child Health Nursing: Care of the Childbearing & Childrearing Family. Hagerstown, Maryland: Lippincott Williams & Wilkins. tr. 350. ISBN 978-1-58255-999-5. Truy cập ngày 18 tháng 8 năm 2013.
- ^ Healthline Staff; Levine, D. (Medical Reviewer) (ngày 15 tháng 3 năm 2012). “Types of Forceps Used in Delivery”. Healthline. Healthline Networks. Bản gốc lưu trữ ngày 1 tháng 3 năm 2012. Truy cập ngày 10 tháng 8 năm 2013.
- ^ Kupferminc, M.; Lessing, J. B.; Yaron, Y.; Peyser, M. R. (1993). “Nifedipine versus ritodrine for suppression of preterm labour”. BJOG: an International Journal of Obstetrics and Gynaecology. 100 (12): 1090–1094. doi:10.1111/j.1471-0528.1993.tb15171.x.
- ^ Jokic, M.; Guillois, B.; Cauquelin, B.; Giroux, J. D.; Bessis, J. L.; Morello, R.; Levy, G.; Ballet, J. J. (2000). “Fetal distress increases interleukin-6 and interleukin-8 and decreases tumour necrosis factor-alpha cord blood levels in noninfected full-term neonates”. BJOG: an International Journal of Obstetrics and Gynaecology. 107 (3): 420–425. doi:10.1111/j.1471-0528.2000.tb13241.x.
- ^ Lyrenas, S.; Clason, I.; Ulmsten, U. (2001). “In vivo controlled release of PGE2 from a vaginal insert (0.8 mm, 10 mg) during induction of labour”. BJOG: an International Journal of Obstetrics and Gynaecology. 108 (2): 169–178. doi:10.1111/j.1471-0528.2001.00039.x.
- ^ Giacalone, P. L.; Vignal, J.; Daures, J. P.; Boulot, P.; Hedon, B.; Laffargue, F. (2000). “A randomised evaluation of two techniques of management of the third stage of labour in women at low risk of postpartum haemorrhage”. BJOG: an International Journal of Obstetrics and Gynaecology. 107 (3): 396–400. doi:10.1111/j.1471-0528.2000.tb13236.x.
- ^ Hantoushzadeh, S.; Alhusseini, N.; Lebaschi, A. H. (2007). “The effects of acupuncture during labour on nulliparous women: A randomised controlled trial”. The Australian and New Zealand Journal of Obstetrics and Gynaecology. 47 (1): 26–30. doi:10.1111/j.1479-828X.2006.00674.x. PMID 17261096.
- ^ Reiter, R. J.; Tan, D. X.; Korkmaz, A.; Rosales-Corral, S. A. (2013). “Melatonin and stable circadian rhythms optimize maternal, placental and fetal physiology”. Human Reproduction Update. 20 (2): 293–307. doi:10.1093/humupd/dmt054. ISSN 1355-4786. PMID 24132226.
- ^ Usatine, R.P. (developer). “Labor & Delivery”. Maternity Guide (for medical residents). Family & Community Medicine Dept, University of Texas Health Science Center at San Antonio. Bản gốc lưu trữ ngày 20 tháng 5 năm 2018. Truy cập ngày 18 tháng 8 năm 2013.
- ^ Satin, A.J. (ngày 1 tháng 7 năm 2013). “Latent phase of labor”. UpToDate. Wolters Kluwer.
- ^ Murray, L.J.; Hennen, L.; Scott, J. (2005). The BabyCenter Essential Guide to Pregnancy and Birth: Expert Advice and Real-World Wisdom from the Top Pregnancy and Parenting Resource. Emmaus, Pennsylvania: Rodale Books. tr. 294–295. ISBN 1-59486-211-7. Truy cập ngày 18 tháng 8 năm 2013.
- ^ Obstetric Data Definitions Issues and Rationale for Change Lưu trữ 2013-11-06 tại Wayback Machine, 2012 by ACOG.
- ^ Boyle A, Reddy UM, Landy HJ, Huang CC, Driggers RW, Laughon SK (tháng 7 năm 2013). “Primary cesarean delivery in the United States”. Obstetrics and gynecology. 122 (1): 33–40. doi:10.1097/AOG.0b013e3182952242. PMC 3713634. PMID 23743454.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Su, M.; Hannah, W. J.; Willan, A.; Ross, S.; Hannah, M. E. (2004). “Planned caesarean section decreases the risk of adverse perinatal outcome due to both labour and delivery complications in the Term Breech Trial”. BJOG: an International Journal of Obstetrics and Gynaecology. 111 (10): 1065–74. doi:10.1111/j.1471-0528.2004.00266.x. PMID 15383108.
- ^ Sjukvårdsrådgivningen (In Swedish) - Official information of the County Councils of Sweden.
- ^ Rouse, D.J.; Weiner, S.J.; Bloom, S.L.; Varner, M.W.; và đồng nghiệp (2009). “Second-stage labour duration in nulliparous women: Relationship to maternal and perinatal outcomes”. American Journal of Obstetrics and Gynecology. 201 (4): 357.e1–7. doi:10.1016/j.ajog.2009.08.003. PMC 2768280. PMID 19788967.
- ^ Jangsten, E.; Mattsson, L.; Lyckestam, I.; Hellström, A.; và đồng nghiệp (2011). “A comparison of active management and expectant management of the third stage of labour: A Swedish randomised controlled trial”. BJOG: an International Journal of Obstetrics & Gynaecology. 118 (3): 362–9. doi:10.1111/j.1471-0528.2010.02800.x. PMID 21134105.
- ^ Weeks, A.D. (2008). “The retained placenta”. Best Practice & Research Clinical Obstetrics & Gynaecology. 22 (6): 1103–17. doi:10.1016/j.bpobgyn.2008.07.005. PMID 18793876.
- ^ Gjerdingen, D.K.; Froberg, D.G. (1991). “The fourth stage of labor: The health of birth mothers and adoptive mothers at six-weeks postpartum”. Family medicine. 23 (1): 29–35. PMID 2001778.
- ^ a b WHO (2013). “WHO recommendations on postnatal care of the mother and newborn”. World Health Organization. Lưu trữ bản gốc ngày 22 tháng 12 năm 2014. Truy cập ngày 22 tháng 12 năm 2014.
- ^ “Postpartum Assessment”. ATI Nursing Education. Lưu trữ bản gốc ngày 24 tháng 12 năm 2014. Truy cập ngày 24 tháng 12 năm 2014.
- ^ Mayo clinic staff. “Postpartum care: What to expect after a vaginal delivery”. Mayo Clinic. Lưu trữ bản gốc ngày 21 tháng 12 năm 2014. Truy cập ngày 23 tháng 12 năm 2014.
- ^ Saloojee, H. (ngày 4 tháng 1 năm 2008). “Early skin-to-skin contact for mothers and their healthy newborn infants”. The WHO Reproductive Health Library. WHO. Lưu trữ bản gốc ngày 21 tháng 12 năm 2014. Truy cập ngày 23 tháng 12 năm 2014.
- ^ Crenshaw, Jennette (2007). “Care Practice #6: No Separation of Mother and Baby, With Unlimited Opportunities for Breastfeeding”. J Perinat Educ. 16: 39–43. doi:10.1624/105812407X217147. PMC 1948089. PMID 18566647.
- ^ a b “Rates for total cesarean section, primary cesarean section, and vaginal birth after cesarean (VBAC), United States, 1989–2010” (PDF). Childbirth Connection website. Relentless Rise in Cesarian Rate. tháng 8 năm 2012. Bản gốc (PDF) lưu trữ ngày 17 tháng 2 năm 2013. Truy cập ngày 29 tháng 8 năm 2013.
- ^ a b c d e Main, E.; Oshiro, B.; Chagolla, B.; Bingham, D.; và đồng nghiệp (tháng 7 năm 2010). “Elimination of Non-medically Indicated (Elective) Deliveries Before 39 Weeks Gestational Age (California Maternal Quality Care Collaborative Toolkit to Transform Maternity Care)” (PDF). Developed under contract #08-85012 with the California Department of Public Health; Maternal, Child and Adolescent Health Division. (ấn bản 1). March of Dimes. Bản gốc (PDF) lưu trữ ngày 20 tháng 11 năm 2012. Truy cập ngày 29 tháng 8 năm 2013. Chú thích journal cần
|journal=(trợ giúp) - ^ “Recent Declines in Induction of Labor by Gestational Age”. Centers for Disease Control and Prevention. Truy cập ngày 9 tháng 5 năm 2018.
- ^ Hamilton, B.E.; Martin, J.A.; Ventura, S.J. (ngày 18 tháng 3 năm 2009). “Births: Preliminary data for 2007” (PDF). National Vital Statistics Reports. 57 (12): 1–22. Lưu trữ (PDF) bản gốc ngày 21 tháng 8 năm 2013. Truy cập ngày 29 tháng 8 năm 2013.
- ^ Mozurkewich, E.L.; Chilimigras, J.L.; Berman, D.R.; Perni, U.C.; và đồng nghiệp (ngày 27 tháng 10 năm 2011). “Methods of induction of labor: A systematic review”. BMC Pregnancy and Childbirth. 11: 84. doi:10.1186/1471-2393-11-84. PMC 3224350. PMID 22032440.
- ^ ACOG District II Patient Safety and Quality Improvement Committee (tháng 12 năm 2011). “Oxytocin for Induction” (PDF). Optimizing Protocols in Obstetrics. Series 1. American Congress of Obstetricians and Gynecologists (ACOG). Bản gốc (PDF) lưu trữ ngày 21 tháng 6 năm 2013. Truy cập ngày 29 tháng 8 năm 2013.
- ^ National Institute for Health and Care Excellence. “Intrapartum care: care of healthy women and their babies during childbirth”. National Institute for Health and Care Excellence. Lưu trữ bản gốc ngày 18 tháng 2 năm 2015. Truy cập ngày 11 tháng 2 năm 2015.
- ^ Tranmer, J.E.; Hodnett, E.D.; Hannah, M.E.; Stevens, B.J. (2005). “The effect of unrestricted oral carbohydrate intake on labor progress”. Journal of Obstetric, Gynecologic, & Neonatal Nursing. 34 (3): 319–26. doi:10.1177/0884217505276155. PMID 15890830.
- ^ O'Sullivan, G.; Scrutton, M. (2003). “NPO during labor. Is there any scientific validation?”. Anesthesiology Clinics of North America. 21 (1): 87–98. doi:10.1016/S0889-8537(02)00029-9. PMID 12698834.
- ^ Singata, M.; Tranmer, J.; Gyte, G.M.L. (2013). Singata, Mandisa (biên tập). Pregnancy and Childbirth Group. “Restricting oral fluid and food intake during labour”. Cochrane Database of Systematic Reviews. 8 (8): CD003930. doi:10.1002/14651858.CD003930.pub3. PMC 4175539. PMID 23966209. Tóm lược dễ hiểu – Cochrane Summaries (ngày 22 tháng 8 năm 2013).
- ^ Basevi, V; Lavender, T (ngày 14 tháng 11 năm 2014). “Routine perineal shaving on admission in labour”. The Cochrane Database of Systematic Reviews (11): CD001236. doi:10.1002/14651858.CD001236.pub2. PMID 25398160.
- ^ Lumbiganon, P; Thinkhamrop, J; Thinkhamrop, B; Tolosa, JE (14 tháng 9 năm 2014). “Vaginal chlorhexidine during labour for preventing maternal and neonatal infections (excluding Group B Streptococcal and HIV)”. The Cochrane Database of Systematic Reviews. 9 (9): CD004070. doi:10.1002/14651858.CD004070.pub3. PMID 25218725.
- ^ Haas, DM; Morgan, S; Contreras, K (ngày 21 tháng 12 năm 2014). “Vaginal preparation with antiseptic solution before cesarean section for preventing postoperative infections”. The Cochrane Database of Systematic Reviews. 12 (12): CD007892. doi:10.1002/14651858.CD007892.pub5. PMID 25528419.
- ^ Brown, Heather; Paranjothy S; Dowswell T; Thomas J (tháng 9 năm 2013). Brown, Heather C (biên tập). “Package of care for active management in labour for reducing caesarean section rates in low-risk women”. Cochrane Database of Systematic Reviews (9): CD004907. doi:10.1002/14651858.CD004907.pub3. PMC 4161199. PMID 24043476.
- ^ “Recommendations for Augmentation of Labour” (PDF). World Health Organization. Truy cập ngày 8 tháng 5 năm 2018.
- ^ Jones L, Othman M, Dowswell T, Alfirevic Z, Gates S, Newburn M, Jordan S, Lavender T, Neilson JP (2012). “Pain management for women in labour: an overview of systematic reviews”. Reviews. 3 (3): CD009234. doi:10.1002/14651858.CD009234.pub2. PMID 22419342.
- ^ American Academy of Pediatrics Committee on Fetus Newborn; American College of Obstetricians Gynecologists Committee on Obstetric Practice (ngày 20 tháng 3 năm 2014). “Immersion in Water During Labor and Delivery”. Pediatrics. 133 (4): 758–761. doi:10.1542/peds.2013-3794. PMID 24652300.
- ^ a b Hodnett, E.D.; Gates, S.; Hofmeyr, G.J.; Sakala, C. (2013). Hodnett, Ellen D (biên tập). Pregnancy and Childbirth Group. “Continuous support for women during childbirth”. Cochrane Database of Systematic Reviews. 7: CD003766. doi:10.1002/14651858.CD003766.pub5. PMC 4175537. PMID 23857334. Tóm lược dễ hiểu – Cochrane Summaries (ngày 15 tháng 7 năm 2013).
- ^ “Safe Prevention of the Primary Cesarean Delivery”. American College of Obstetricians and Gynecologists (the College) and the Society for Maternal-Fetal Medicine. tháng 3 năm 2014. Lưu trữ bản gốc ngày 2 tháng 3 năm 2014. Truy cập ngày 20 tháng 2 năm 2014.
- ^ Thorp, J.A.; Breedlove, G. (1996). “Epidural analgesia in labor: An evaluation of risks and benefits”. Birth. 23 (2): 63–83. doi:10.1111/j.1523-536X.1996.tb00833.x. PMID 8826170.
- ^ a b Anim-Somuah, M; Smyth, RM; Cyna, AM; Cuthbert, A (ngày 21 tháng 5 năm 2018). “Epidural versus non-epidural or no analgesia for pain management in labour”. The Cochrane Database of Systematic Reviews. 5: CD000331. doi:10.1002/14651858.CD000331.pub4. PMID 29781504.
- ^ Alehagen, S.; Wijma, B.; Lundberg, U.; Wijma, K. (tháng 9 năm 2005). “Fear, pain and stress hormones during childbirth”. Journal of Psychosomatic Obstetrics & Gynecology. 26 (3): 153–65. doi:10.1080/01443610400023072. PMID 16295513.
- ^ Loftus, J.R.; Hill, H.; Cohen, S.E. (tháng 8 năm 1995). “Placental transfer and neonatal effects of epidural sufentanil and fentanyl administered with bupivacaine during labor”. Anesthesiology. 83 (2): 300–8. doi:10.1097/00000542-199508000-00010. PMID 7631952.
- ^ Wei, S.Q.; Luo, Z.C.; Xu, H.; Fraser, W.D. (tháng 9 năm 2009). “The effect of early oxytocin augmentation in labour: A meta-analysis”. Obstetrics & Gynecology. 114 (3): 641–9. doi:10.1097/AOG.0b013e3181b11cb8. PMID 19701046.
- ^ “Recommendations for Augmentation of Labour” (PDF). World Health Organization. Truy cập ngày 9 tháng 5 năm 2018.
- ^ Jiang, Hong; Qian, Xu; Carroli, Guillermo; Garner, Paul (ngày 8 tháng 2 năm 2017). “Selective versus routine use of episiotomy for vaginal birth”. The Cochrane Database of Systematic Reviews. 2: CD000081. doi:10.1002/14651858.CD000081.pub3. ISSN 1469-493X. PMC 5449575. PMID 28176333.
- ^ Vernon, D. “Men At Birth – Should Your Bloke Be There?”. BellyBelly.com.au. Lưu trữ bản gốc ngày 1 tháng 6 năm 2013. Truy cập ngày 23 tháng 8 năm 2013.
- ^ a b “Mortality and Burden of Disease Estimates for WHO Member States in 2004” (xls). Department of Measurement and Health Information, World Health Organization. Lưu trữ bản gốc ngày 2 tháng 2 năm 2014.
- ^ a b Van Lerberghe, W.; De Brouwere, V. (2001). “Of Blind Alleys and Things That Have Worked: History's Lessons on Reducing Maternal Mortality”. Trong De Brouwere, V.; Van Lerberghe, W. (biên tập). Safe Motherhood Strategies: A Review of the Evidence. Studies in Health Services Organisation and Policy. 17. Antwerp: ITG Press. tr. 7–33. ISBN 90-76070-19-9. Bản gốc (PDF) lưu trữ ngày 28 tháng 8 năm 2021. Truy cập ngày 20 tháng 3 năm 2018.
Where nothing effective is done to avert maternal death, "natural" mortality is probably of the order of magnitude of 1,500/100,000.
- ^ Levi, J.; Kohn, D.; Johnson, K. (tháng 6 năm 2011). “Healthy Women, Healthy Babies: How health reform can improve the health of women and babies in America” (PDF). Washington, D.C.: Trust for America's Health. Lưu trữ (PDF) bản gốc ngày 24 tháng 6 năm 2012. Truy cập ngày 29 tháng 8 năm 2013.
- ^ Bates, E.; Rouse, D.J.; Mann, M.L.; Chapman, V.; và đồng nghiệp (tháng 12 năm 2010). “Neonatal outcomes after demonstrated fetal lung maturity before 39 weeks of gestation”. Obstetrics & Gynecology. 116 (6): 1288–95. doi:10.1097/AOG.0b013e3181fb7ece. PMC 4074509. PMID 21099593. Lưu trữ bản gốc ngày 17 tháng 2 năm 2013.
- ^ Education material for teachers of midwifery: midwifery education modules (PDF) (ấn bản 2). Geneva [Switzerland]: World Health Organisation. 2008. tr. 17–36. ISBN 978-92-4-154666-9. Lưu trữ (PDF) bản gốc ngày 21 tháng 2 năm 2015.
- ^ Glazener CM, Abdalla M, Stroud P, Naji S, Templeton A, Russell IT (tháng 4 năm 1995). “Postnatal maternal morbidity: extent, causes, prevention and treatment”. British Journal of Obstetrics and Gynaecology. 102 (4): 282–7. doi:10.1111/j.1471-0528.1995.tb09132.x. PMID 7612509.
- ^ Thompson JF, Roberts CL, Currie M, Ellwood DA (tháng 6 năm 2002). “Prevalence and persistence of health problems after childbirth: associations with parity and method of birth”. Birth (Berkeley, Calif.). 29 (2): 83–94. doi:10.1046/j.1523-536X.2002.00167.x. PMID 12051189.
- ^ Borders N (2006). “After the afterbirth: a critical review of postpartum health relative to method of delivery”. Journal of Midwifery & Women's Health. 51 (4): 242–248. doi:10.1016/j.jmwh.2005.10.014. PMID 16814217.
- ^ Jaju S, Al Kharusi L, Gowri V. Tỷ lệ sợ hãi trước sinh liên quan đến sinh nở và tâm trạng chán nản ở phụ nữ primigravid. Tạp chí tâm thần học Ấn Độ. 2015 tháng 4; 57 (2): 15
- ^ Lukasse M, Schei B, Ryding EL, Nhóm nghiên cứu của Bidens. Tỷ lệ và các yếu tố liên quan đến nỗi sợ sinh con ở sáu quốc gia châu Âu. Chăm sóc sức khỏe sinh sản & sinh sản. 2014 ngày 31 tháng 10; 5 (3): 99-106.
- ^ a b “Postpartum Depression Facts”. National Institute of Mental Health. Truy cập ngày 4 tháng 5 năm 2018.
- ^ Lapp LK, Agbokou C, Peretti CS, Ferreri F (tháng 9 năm 2010). “Management of post traumatic stress disorder after childbirth: a review”. J Psychosom Obstet Gynaecol. 31 (3): 113–22. doi:10.3109/0167482X.2010.503330. PMID 20653342.
- ^ Condon J (tháng 2 năm 2010). “Women's mental health: a "wish-list" for the DSM V”. Arch Womens Ment Health. 13 (1): 5–10. doi:10.1007/s00737-009-0114-1. PMID 20127444.
- ^ Martin, Colin (2012). Perinatal Mental Health: a Clinical Guide. Cumbria England: M & K Pub. tr. 26. ISBN 9781907830495.
- ^ Alder J, Stadlmayr W, Tschudin S, Bitzer J (tháng 6 năm 2006). “Post-traumatic symptoms after childbirth: what should we offer?”. J Psychosom Obstet Gynaecol. 27 (2): 107–12. doi:10.1080/01674820600714632. PMID 16808085.
- ^ a b Jones, I; Chandra, PS; Dazzan, P; Howard, LM (ngày 15 tháng 11 năm 2014). “Bipolar disorder, affective psychosis, and schizophrenia in pregnancy and the post-partum period”. Lancet. 384 (9956): 1789–99. doi:10.1016/S0140-6736(14)61278-2. PMID 25455249.
- ^ Stearns, P.N. biên tập (ngày 21 tháng 12 năm 1993). Encyclopedia of Social History. Garland Reference Library of Social Sciences. V. 780. London: Taylor & Francis. tr. 144. ISBN 978-0-8153-0342-8. Lưu trữ bản gốc ngày 2 tháng 1 năm 2016.
- ^ Vernon, D.M.J. biên tập (2005). Having a Great Birth in Australia: Twenty Stories of Triumph, Power, Love and Delight from the Women and Men who Brought New Life Into the World. Canberra, Australia: Australian College of Midwives. tr. 56. ISBN 978-0-9751674-3-4.
Liên kết ngoài[sửa | sửa mã nguồn]
- Video chi tiết cảnh sinh đẻ trong bệnh viện trên YouTube
- Video chi tiết cảnh sinh đẻ ngoài tự nhiên trên YouTube
| Wikimedia Commons có thêm hình ảnh và phương tiện truyền tải về Sinh con. |
