Khác biệt giữa bản sửa đổi của “Bệnh Alzheimer”
Không có tóm lược sửa đổi |
|||
| Dòng 870: | Dòng 870: | ||
}}</ref> Điều này tương thích với các lý thuyết dự trữ nhận thức, trong đó nêu rằng một số kinh nghiệm đời sống cho kết quả hoạt động thần kinh hiệu quả hơn việc cung cấp dự trữ một nhận thức cá nhân trong sự trì hoãn việc khởi đầu của những biểu hiện mất trí nhớ. |
}}</ref> Điều này tương thích với các lý thuyết dự trữ nhận thức, trong đó nêu rằng một số kinh nghiệm đời sống cho kết quả hoạt động thần kinh hiệu quả hơn việc cung cấp dự trữ một nhận thức cá nhân trong sự trì hoãn việc khởi đầu của những biểu hiện mất trí nhớ. |
||
==Kiểm soát== |
|||
| ⚫ | |||
Alzheimer không có thuốc chữa; các biện pháp điều trị hiện tại chỉ mang lại lợi ích không đáng kể trong việc cải thiện triệu chứng và vẫn mang tính [[Chăm sóc giảm nhẹ|giảm nhẹ]]. Chúng có thể được chia thành ba loại: thuốc, can thiệp tâm lý xã hội và chăm sóc. |
|||
===Thuốc=== |
|||
Bệnh Alzheimer không thể chữa trị được và dần dần nó sẽ làm cho người bệnh không có khả năng đáp ứng những nhu cầu riêng của họ, cho nên việc chăm sóc phải được quản lý chặt chẽ trong quá trình của bệnh. |
|||
[[File:Donepezil 1EVE.png|right|thumb|[[Mô hình phân tử]] ba chiều của [[donepezil]], một loại [[thuốc ức chế Acetylcholinesterase]] được dùng để điều trị các triệu chứng của Alzheimer]] |
|||
[[File:Memantine.svg|right|thumb|upright|Cấu trúc phân tử của [[memantine]], một loại thuốc được phê duyệt để điều trị các triệu chứng nặng của Alzheimer]] |
|||
Các thuốc được dùng để điều trị những vấn đề nhận thức do Alzheimer gây ra bao gồm: 4 loại [[thuốc ức chế Acetylcholinesterase]] ([[tacrine]], [[rivastigmine]], [[galantamine]] và [[donepezil]]) và [[memantine]], một [[chất đối kháng thụ thể NMDA]]. Lợi ích mà chúng mang lại không đáng kể.<ref name=":1"/><ref name=Birks2015>{{cite journal |vauthors=Birks JS, Grimley Evans J |title=Rivastigmine for Alzheimer's disease |journal=The Cochrane Database of Systematic Reviews |issue=4 |page=CD001191 |date=April 2015 |pmid=25858345 |doi=10.1002/14651858.CD001191.pub3 |editor1-last=Birks |editor1-first=Jacqueline S |author-link2=John Grimley Evans}}</ref><ref>{{cite journal |vauthors=Fink HA, Linskens EJ, MacDonald R, et al |title=Benefits and Harms of Prescription Drugs and Supplements for Treatment of Clinical Alzheimer-Type Dementia |journal=Annals of Internal Medicine |volume=172 |issue=10 |pages=656–668 |date=May 2020 |pmid=32340037 |doi=10.7326/M19-3887 |s2cid=216595473}}</ref> Chưa có thuốc nào cho thấy khả năng trì hoãn hoặc ngăn chặn sự phát triển của bệnh. |
|||
Sự suy giảm hoạt động của các nơron [[tác động kiểu choline]] là một đặc điểm được biết đến từ lâu của Alzheimer.<ref name="pmid8534419">{{cite journal |vauthors=Geula C, Mesulam MM |title=Cholinesterases and the pathology of Alzheimer disease |journal=Alzheimer Disease and Associated Disorders |volume=9 Suppl 2 |pages=23–28 |year=1995 |pmid=8534419 |doi=10.1097/00002093-199501002-00005}}</ref> Thuốc ức chế Acetylcholinesterase có tác dụng giảm tốc độ phân rã [[acetylcholine]] (ACh), từ đó gia tăng nồng độ ACh trong não bộ và chống lại tình trạng thiếu hụt ACh sau khi các nơron tác động kiểu choline bị chết.<ref name="pmid11105732">{{cite journal |vauthors=Stahl SM |title=The new cholinesterase inhibitors for Alzheimer's disease, Part 2: illustrating their mechanisms of action |journal=The Journal of Clinical Psychiatry |volume=61 |issue=11 |pages=813–14 |date=November 2000 |pmid=11105732 |doi=10.4088/JCP.v61n1101}}</ref> Đã có bằng chứng chứng minh tác dụng của các thuốc này đối với Alzheimer giai đoạn nhẹ và tương đối nặng,<ref name="pmid16437532">{{cite journal |vauthors=Birks J |title=Cholinesterase inhibitors for Alzheimer's disease |journal=The Cochrane Database of Systematic Reviews |issue=1 |page=CD005593 |date=January 2006 |pmid=16437532 |doi=10.1002/14651858.CD005593 |veditors=Birks J}}</ref><ref name=Birks2015/><ref name=":1">{{cite journal |vauthors=Birks JS, Harvey RJ |title=Donepezil for dementia due to Alzheimer's disease |journal=The Cochrane Database of Systematic Reviews |volume=6 |page=CD001190 |date=June 2018 |pmid=29923184 |pmc=6513124 |doi=10.1002/14651858.CD001190.pub3}}</ref> cũng như một số bằng chứng ủng hộ việc sử dụng chúng khi bệnh ở giai đoạn nặng.<ref name=":1"/> Ở người bị [[suy giảm nhận thức nhẹ]], các thuốc này không cho thấy tác dụng gì trong việc làm chậm sự khởi phát của Alzheimer.<ref name="pmid18044984">{{cite journal |vauthors=Raschetti R, Albanese E, Vanacore N, Maggini M |title=Cholinesterase inhibitors in mild cognitive impairment: a systematic review of randomised trials |journal=PLOS Medicine |volume=4 |issue=11 |page=e338 |date=November 2007 |pmid=18044984 |pmc=2082649 |doi=10.1371/journal.pmed.0040338}}</ref> [[Phản ứng có hại của thuốc|Tác dụng phụ]] phổ biến nhất của thuốc là [[buồn nôn]] và [[nôn mửa]], đều có liên hệ với nồng độ acetylcholine quá cao. Các tác dụng phụ này xuất hiện ở khoảng 10–20% người sử dụng, có mức độ nghiêm trọng từ nhẹ đến vừa phải, và có thể được kiểm soát bằng cách điều chỉnh lượng thuốc.<ref>{{cite book |vauthors=Alldredge BK, Corelli RL, Ernst ME, Guglielmo BJ, Jacobson PA, Kradjan WA, Williams BR |title=Applied therapeutics : the clinical use of drugs |date=2013 |publisher=Wolters Kluwer Health/Lippincott Williams & Wilkins |location=Baltimore |isbn=978-1-60913-713-7 |page=2385 |edition=10th}}</ref> Các tác dụng phụ ít phổ biến hơn bao gồm [[chuột rút]], [[Nhịp tim chậm|giảm nhịp tim]], chán ăn, sút cân và tăng tiết [[dịch vị]].<ref name="pmid16437532"/> |
|||
Trong giai đoạn đầu và giữa, sửa đổi môi trường sống và lối sống có thể tăng tính an toàn cho bệnh nhân và giảm gánh nặng cho người chăm sóc. Bệnh nhân có thể không có khả năng tự ăn uống, do đó, yêu cầu thực phẩm được cắt thành từng miếng nhỏ hoặc nghiền. Khi nuốt sẽ rất khó khăn, cho nên phải sử dụng các ống dẫn thức ăn. Trong trường hợp này, hiệu quả y tế và đạo đức của việc nuôi bệnh là một yếu tố quan trọng của những người chăm sóc và các thành viên trong gia đình. |
|||
Khi não bộ có quá nhiều [[glutamate]]–một [[chất dẫn truyền thần kinh|chất truyền dẫn]] mang tính kích thích trong [[hệ thần kinh]], các [[tế bào]] có thể chết do một quá trình có tên là [[nhiễm độc kích thích]] xảy ra khi các [[Thụ thể (hóa sinh)|thụ thể]] glutamate bị kích thích quá mức. Nhiễm độc kích thích không chỉ xảy ra ở Alzheimer mà còn ở các bệnh thần kinh khác như [[Bệnh Parkinson|Parkinson]] và [[đa xơ cứng]].<ref name="pmid16424917">{{cite journal |vauthors=Lipton SA |title=Paradigm shift in neuroprotection by NMDA receptor blockade: memantine and beyond |journal=Nature Reviews. Drug Discovery |volume=5 |issue=2 |pages=160–70 |date=February 2006 |pmid=16424917 |doi=10.1038/nrd1958 |s2cid=21379258}}</ref> [[Memantine]] là một [[chất đối kháng thụ thể NMDA]] không cạnh tranh ban đầu được sử dụng để chống [[cúm]]. Nó có khả năng chặn các [[thụ thể NMDA]] và ngăn không cho chúng bị glutamate kích thích quá mức.<ref name="pmid16424917"/><ref>{{cite web |url=https://www.nlm.nih.gov/medlineplus/druginfo/meds/a604006.html |title=Memantine |access-date=3 February 2010 |date=4 January 2004 |publisher=US National Library of Medicine (Medline) |archive-url=https://web.archive.org/web/20100222203921/https://www.nlm.nih.gov/medlineplus/druginfo/meds/a604006.html |archive-date=22 February 2010}}</ref> Memantine đã cho thấy là có tác dụng không đáng kể trong việc điều trị Alzheimer giai đoạn vừa phải và nặng.<ref>{{cite journal |vauthors=McShane R, Westby MJ, Roberts E, Minakaran N, Schneider L, Farrimond LE, Maayan N, Ware J, Debarros J |title=Memantine for dementia |journal=The Cochrane Database of Systematic Reviews |volume=3 |issue=3 |page=CD003154 |date=May 2019 |pmid=30891742 |pmc=6425228 |doi=10.1002/14651858.CD003154.pub6}}</ref> Các tác dụng phụ đã được ghi nhận của memantine–bao gồm [[ảo giác]], [[bối rối]], [[chóng mặt]], [[đau đầu]] và [[mệt mỏi]]–xuất hiện một cách không thường xuyên và ở mức độ nhẹ.<ref>{{cite web |url=http://www.frx.com/pi/namenda_pi.pdf |title=Namenda prescribing information |access-date=19 February 2008 |publisher=[[Forest Pharmaceuticals]] |archive-url=https://web.archive.org/web/20080227161413/http://www.frx.com/pi/namenda_pi.pdf |archive-date=27 February 2008 |url-status=dead }} (primary source)<!-- also available at https://web.archive.org/web/*/http://www.frx.com/pi/namenda_pi.pdf --></ref> Việc sử dụng kết hợp memantine và donepezil đã cho thấy là mang lại lợi ích "có [[Ý nghĩa thống kê|ý nghĩa về mặt thống kê]] nhưng lại không đáng kể về mặt lâm sàng".<ref name="pmid18316756">{{cite journal |vauthors=Raina P, Santaguida P, Ismaila A, Patterson C, Cowan D, Levine M, Booker L, Oremus M |title=Effectiveness of cholinesterase inhibitors and memantine for treating dementia: evidence review for a clinical practice guideline |journal=Annals of Internal Medicine |volume=148 |issue=5 |pages=379–97 |date=March 2008 |pmid=18316756 |doi=10.7326/0003-4819-148-5-200803040-00009 |s2cid=22235353}}</ref> |
|||
Khi bệnh tiến triển, các vấn đề y tế khác nhau có thể xuất hiện, chẳng hạn như bệnh răng miệng, loét áp lực, suy dinh dưỡng, các vấn đề vệ sinh, da, hô hấp, hoặc nhiễm trùng mắt. Chăm sóc cẩn thận có thể ngăn chặn chúng. |
|||
Một tinh chất được chiết xuất từ cây [[bạch quả]] có tên là ''EGb 761'' đã và đang được sử dụng rộng rãi để điều trị Alzheimer và các rối loạn thần kinh khác.<ref name=Kandia>{{cite journal |vauthors=Kandiah N, Ong PA, Yuda T, et al. |title=Treatment of dementia and mild cognitive impairment with or without cerebrovascular disease: Expert consensus on the use of Ginkgo biloba extract, EGb 761® |journal=CNS Neurosci Ther |volume=25 |issue=2 |pages=288–298 |date=February 2019 |pmid=30648358 |pmc=6488894 |doi=10.1111/cns.13095 |url=}}</ref> Nó được phê duyệt sử dụng trên khắp châu Âu.<ref name=McKeage>{{cite journal |vauthors=McKeage K, Lyseng-Williamson KA |title=Ginkgo biloba extract EGb 761® in the symptomatic treatment of mild-to-moderate dementia: a profile of its use |journal=Drugs Ther Perspect |volume=34 |issue=8 |pages=358–366 |date=2018 |pmid=30546253 |pmc=6267544 |doi=10.1007/s40267-018-0537-8 |url=}}</ref> Theo Liên đoàn Thần kinh Sinh học Thế giới, bằng chứng chứng minh hiệu quả của EGb 761 có sức thuyết phục ở mức B, tương đương với các thuốc ức chế acetylcholinesterase và mementine. EGb 761 là chất duy nhất cho thấy khả năng cải thiện các triệu chứng ở cả Alzheimer và sa sút trí tuệ não mạch. EGb 761 đã được chứng minh là đóng vai trò quan trọng dù được sử dụng độc lập hay mang tính bổ trợ khi các liệu pháp khác không hiệu quả.<ref name=Kandia/> EGb 761 được xem là có khả năng bảo vệ hệ thần kinh; nó là một chất ức chế gốc tự do, cải thiện chức năng của [[ty thể]], cũng như điều hòa chỉ số [[serotonin]] và [[dopamine]]. Nhiều nghiên cứu về tác dụng của nó ở những trường hợp mất trí từ nhẹ đến tương đối nặng đã cho thấy nó cải thiện đáng kể chức năng nhận thức, sinh hoạt hàng ngày và các triệu chứng thần kinh. Tuy vậy, nó chưa cho thấy khả năng ngăn chặn tình trạng mất trí phát triển.<ref name=Kandia/> |
|||
[[Thuốc chống loạn thần không điển hình]] có tác dụng tương đối trong việc giảm thiểu sự [[Gây hấn|hung hãn]] và tình trạng [[Loạn tâm thần|loạn thần]] ở người mắc Alzheimer, nhưng lợi ích của nó lại đi kèm với những tác dụng phụ nghiêm trọng như [[tai biến mạch máu não]], đi lại khó khăn hoặc suy giảm nhận thức.<ref>{{cite journal |vauthors=Ballard C, Waite J |title=The effectiveness of atypical antipsychotics for the treatment of aggression and psychosis in Alzheimer's disease |journal=The Cochrane Database of Systematic Reviews |issue=1 |page=CD003476 |date=January 2006 |pmid=16437455 |doi=10.1002/14651858.CD003476.pub2 |veditors=Ballard CG}}</ref> Khi được sử dụng lâu dài, chúng đã cho thấy là góp phần làm tăng nguy cơ tử vong.<ref name="pmid19138567">{{cite journal |vauthors=Ballard C, Hanney ML, Theodoulou M, Douglas S, McShane R, Kossakowski K, Gill R, Juszczak E, Yu LM, Jacoby R |title=The dementia antipsychotic withdrawal trial (DART-AD): long-term follow-up of a randomised placebo-controlled trial |journal=The Lancet Neurology |volume=8 |issue=2 |pages=151–57 |date=February 2009 |pmid=19138567 |doi=10.1016/S1474-4422(08)70295-3 |s2cid=23000439 |lay-url=http://www.physorg.com/news150695213.html}}</ref> |
|||
===Can thiệp tâm lý xã hội=== |
|||
Các biện pháp can thiệp [[tâm lý xã hội]] đóng vai trò bổ trợ cho việc điều trị bằng thuốc và có thể được phân loại thành các phương pháp mang tính hành vi, cảm xúc, nhận thức hoặc kích thích. Nghiên cứu về tác dụng của chúng còn hạn chế và hiếm khi được tiến hành riêng với Alzheimer mà thay vào đó tập trung vào chứng mất trí nói chung.<ref name="pracGuideAPA">{{cite journal |vauthors=Rabins PV, Blacker D, Rovner BW, et al |title=American Psychiatric Association practice guideline for the treatment of patients with Alzheimer's disease and other dementias. Second edition |journal=The American Journal of Psychiatry |volume=164 |issue=12 Suppl |pages=5–56 |date=December 2007 |pmid=18340692 |collaboration=Steering Committee on Practice Guidelines}}</ref> |
|||
Các biện pháp [[Điều chỉnh hành vi|can thiệp hành vi]] có mục đích xác định tiền đề và giảm thiểu hậu quả của các vấn đề về hành vi. Phương pháp này chưa đạt được thành công trong việc cải thiện chức năng nói chung của người bệnh,<ref name="pmid16323385">{{cite journal |vauthors=Bottino CM, Carvalho IA, Alvarez AM, et al |title=Cognitive rehabilitation combined with drug treatment in Alzheimer's disease patients: a pilot study |journal=Clinical Rehabilitation |volume=19 |issue=8 |pages=861–69 |date=December 2005 |pmid=16323385 |doi=10.1191/0269215505cr911oa |s2cid=21290731}}</ref> nhưng có thể giúp làm giảm một số hành vi cụ thể như [[tiểu tiện không tự chủ]].<ref name="pmid11342679">{{cite journal |vauthors=Doody RS, Stevens JC, Beck C, et al |title=Practice parameter: management of dementia (an evidence-based review). Report of the Quality Standards Subcommittee of the American Academy of Neurology |journal=Neurology |volume=56 |issue=9 |pages=1154–66 |date=May 2001 |pmid=11342679 |doi=10.1212/WNL.56.9.1154 |s2cid=10711725|doi-access=free }}</ref> Chưa có số liệu chất lượng nào về tác dụng của các kỹ thuật này đối với những vấn đề hành vi khác như đi lang thang.<ref name="pmid17253573">{{cite journal |vauthors=Hermans DG, Htay UH, McShane R |title=Non-pharmacological interventions for wandering of people with dementia in the domestic setting |journal=The Cochrane Database of Systematic Reviews |issue=1 |page=CD005994 |date=January 2007 |pmid=17253573 |pmc=6669244 |doi=10.1002/14651858.CD005994.pub2}}</ref><ref name="pmid17096455">{{cite journal |vauthors=Robinson L, Hutchings D, Dickinson HO, Corner L, Beyer F, Finch T, Hughes J, Vanoli A, Ballard C, Bond J |title=Effectiveness and acceptability of non-pharmacological interventions to reduce wandering in dementia: a systematic review |journal=International Journal of Geriatric Psychiatry |volume=22 |issue=1 |pages=9–22 |date=January 2007 |pmid=17096455 |doi=10.1002/gps.1643 |s2cid=45660235}}</ref> Liệu pháp âm nhạc cũng có tác dụng trong việc giảm thiểu các triệu chứng về hành vi và tâm lý.<ref>{{cite journal |vauthors=Abraha I, Rimland JM, Trotta FM, Dell'Aquila G, Cruz-Jentoft A, Petrovic M, Gudmundsson A, Soiza R, O'Mahony D, Guaita A, Cherubini A |title=Systematic review of systematic reviews of non-pharmacological interventions to treat behavioural disturbances in older patients with dementia. The SENATOR-OnTop series |journal=BMJ Open |volume=7 |issue=3 |page=e012759 |date=March 2017 |pmid=28302633 |pmc=5372076 |doi=10.1136/bmjopen-2016-012759}}</ref> |
|||
Các biện pháp can thiệp mang tính cảm xúc bao gồm [[liệu pháp hồi tưởng]], [[liệu pháp xác nhận]], [[trị liệu tâm lý]] hỗ trợ, [[liệu pháp tích hợp giác quan]] (còn được gọi là [[snoezelen]]), và [[liệu pháp mô phỏng hiện diện]]. Gần như chưa có nghiên cứu chính thức nào được tiến hành về tác dụng của trị liệu tâm lý hỗ trợ, nhưng một số bác sĩ đã đánh giá việc này có khả năng giúp người bị suy giảm nhận thức nhẹ thích nghi với bệnh.<ref name="pracGuideAPA"/> Liệu pháp hồi tưởng (RT) bao gồm việc thảo luận với người bệnh về những trải nghiệm trong quá khứ lặp đi lặp lại nhiều lần với sự hỗ trợ của ảnh chụp, vật dụng trong nhà, bản ghi âm các bài hát hoặc âm thanh, hoặc những đồ vật khác từng quen thuộc với họ. Năm 2018, một nghiên cứu đánh giá hiệu quả của RT cho thấy tác dụng của liệu pháp này không ổn định, không mang ý nghĩa lâm sàng rõ ràng, và không nhất quán giữa những bối cảnh khác nhau.<ref>{{cite journal |vauthors=Woods B, O'Philbin L, Farrell EM, Spector AE, Orrell M |title=Reminiscence therapy for dementia |journal=The Cochrane Database of Systematic Reviews |volume=3 |page=CD001120 |date=March 2018 |pmid=29493789 |pmc=6494367 |doi=10.1002/14651858.CD001120.pub3 |url=http://discovery.ucl.ac.uk/1345239/}}</ref> Liệu pháp mô phỏng hiện diện (SPT) được dựa trên [[thuyết gắn bó]] và bao gồm việc bật cho bệnh nhân Alzheimer nghe một đoạn ghi âm giọng nói của những người thân nhất với họ. Đã có bằng chứng chứng minh một phần nào đó là SPT có thể giảm thiểu các [[hành vi thách thức]].<ref name="pmid19023729">{{cite journal |vauthors=Zetteler J |title=Effectiveness of simulated presence therapy for individuals with dementia: a systematic review and meta-analysis |journal=Aging & Mental Health |volume=12 |issue=6 |pages=779–85 |date=November 2008 |pmid=19023729 |doi=10.1080/13607860802380631 |s2cid=39529938}}</ref> Cuối cùng, liệu pháp xác nhận bao gồm việc giúp người bệnh chấp nhận thực tại và sự thật dựa trên những trải nghiệm của người khác, còn liệu pháp tích hợp giác quan thì bao gồm những bài tập kích thích các [[giác quan]]. Chưa có bằng chứng nào chứng minh tác dụng của các liệu pháp này.<ref name="pmid12917907">{{cite journal |vauthors=Neal M, Barton Wright P |title=Validation therapy for dementia |journal=The Cochrane Database of Systematic Reviews |issue=3 |page=CD001394 |year=2003 |pmid=12917907 |doi=10.1002/14651858.CD001394 |veditors=Neal M}}</ref><ref name="pmid12519587">{{cite journal |vauthors=Chung JC, Lai CK, Chung PM, French HP |title=Snoezelen for dementia |journal=The Cochrane Database of Systematic Reviews |issue=4 |page=CD003152 |year=2002 |pmid=12519587 |doi=10.1002/14651858.CD003152 |veditors=Chung JC}} (up to date as of 2009)</ref> Một nghiên cứu của [[Cochrane]] không tìm thấy bằng chứng nào chứng minh tác dụng của snoezelen.<ref>{{cite journal |vauthors=Chung JC, Lai CK, Chung PM, French HP |title=Snoezelen for dementia |journal=The Cochrane Database of Systematic Reviews |issue=4 |page=CD003152 |date=2002 |pmid=12519587 |doi=10.1002/14651858.CD003152}}</ref> |
|||
Các biện pháp mang tính nhận thức–bao gồm định hướng thực tại và phục hồi nhận thức–có mục đích giảm thiểu sự [[thiếu hụt nhận thức]]. Định hướng thực tại bao gồm việc cung cấp cho người bệnh những thông tin về thời gian, địa điểm hoặc con người nhằm hỗ trợ họ nhận thức được môi trường xung quanh và trạng thái của mình trong môi trường đó. Trong khi đó, phục hồi nhận thức thì cố gắng cải thiện các chức năng bị suy giảm của người bệnh bằng cách rèn luyện các kỹ năng tinh thần. Cả hai kỹ thuật này đều đã cho thấy những tác dụng nhất định trong việc cải thiện khả năng nhận thức,<ref name="pmid12948999">{{cite journal |vauthors=Spector A, Thorgrimsen L, Woods B, Royan L, Davies S, Butterworth M, Orrell M |title=Efficacy of an evidence-based cognitive stimulation therapy programme for people with dementia: randomised controlled trial |journal=The British Journal of Psychiatry |volume=183 |issue=3 |pages=248–54 |date=September 2003 |pmid=12948999 |doi=10.1192/bjp.183.3.248|doi-access=free }}</ref> tuy nhiên một số nghiên cứu cho thấy tác dụng đó rất ngắn ngủi, đồng thời ghi nhận những tác động tiêu cực như sự bực bội.<ref name="pracGuideAPA"/> |
|||
Các biện pháp mang tính kích thích bao gồm [[liệu pháp nghệ thuật]], [[Liệu pháp âm nhạc cho bệnh Alzheimer|liệu pháp âm nhạc]], [[Liệu pháp hỗ trợ bằng động vật|liệu pháp thú cưng]], [[Vật lý trị liệu|vận động cơ thể]], cũng như bất kỳ [[liệu pháp giải trí|hoạt động giải trí]] nào khác. Chúng có khả năng góp phần cải thiện hành vi, tâm trạng và (ở mức độ thấp hơn) chức năng. Tuy vậy, dù vai trò của những hiệu ứng này là quan trọng nhưng mục đích chính của việc sử dụng các liệu pháp kích thích vẫn là nhằm thay đổi thói quen sinh hoạt của người bệnh.<ref name="pracGuideAPA"/> |
|||
| ⚫ | |||
{{Further|Chăm sóc người bị mất trí|chăm sóc giảm nhẹ}} |
|||
Do Alzheimer không có thuốc chữa và người bệnh dần mất đi khả năng tự đáp ứng các nhu cầu của bản thân, việc chăm sóc người bệnh về bản chất chính là một biện pháp điều trị và cần được thực hiện một cách cẩn trọng trong suốt quá trình phát triển của bệnh. |
|||
Trong các giai đoạn đầu và giữa của bệnh, việc điều chỉnh môi trường và lối sống có thể cải thiện sự [[An toàn bệnh nhân|an toàn của bệnh nhân]] và giảm thiểu gánh nặng cho người chăm sóc.<ref name="pmid11220813">{{cite journal |vauthors=Gitlin LN, Corcoran M, Winter L, Boyce A, Hauck WW |title=A randomized, controlled trial of a home environmental intervention: effect on efficacy and upset in caregivers and on daily function of persons with dementia |journal=The Gerontologist |volume=41 |issue=1 |pages=4–14 |date=February 2001 |pmid=11220813 |doi=10.1093/geront/41.1.4|doi-access=free }}</ref><ref name="pmid15860476">{{cite journal |vauthors=Gitlin LN, Hauck WW, Dennis MP, Winter L |title=Maintenance of effects of the home environmental skill-building program for family caregivers and individuals with Alzheimer's disease and related disorders |journal=The Journals of Gerontology. Series A, Biological Sciences and Medical Sciences |volume=60 |issue=3 |pages=368–74 |date=March 2005 |pmid=15860476 |doi=10.1093/gerona/60.3.368|doi-access=free }}</ref> Những sự điều chỉnh này có thể là tuân thủ một lịch trình sinh hoạt được đơn giản hóa, sử dụng khóa an toàn, gắn nhãn lên các vật dụng trong nhà, hoặc thiết kế lại các đồ dùng hàng ngày cho phù hợp với nhu cầu của người bệnh.<ref name="pracGuideAPA"/><ref>{{cite web |url=http://www.alz.org/Health/Treating/agitation.asp |title=Treating Behavioral and Psychiatric Symptoms |year=2006 |access-date=25 September 2006 |publisher=Alzheimer's Association |archive-url=https://web.archive.org/web/20060925112503/http://www.alz.org/Health/Treating/agitation.asp |archive-date=25 September 2006}}</ref><ref name="pmid15297089">{{cite journal |vauthors=Dunne TE, Neargarder SA, Cipolloni PB, Cronin-Golomb A |title=Visual contrast enhances food and liquid intake in advanced Alzheimer's disease |journal=Clinical Nutrition |volume=23 |issue=4 |pages=533–38 |date=August 2004 |pmid=15297089 |doi=10.1016/j.clnu.2003.09.015}}</ref> Nếu việc ăn uống trở nên khó khăn, thức ăn có thể phải được cắt nhỏ hơn hoặc thậm chí là nghiền ra.<ref>{{cite book |vauthors=Dudek SB |title=Nutrition Essentials for Nursing Practice |publisher=Lippincott Williams & Wilkins |location=Hagerstown, Maryland |year=2007 |page=360 |isbn=978-0-7817-6651-7 |url=https://books.google.com/books?id=01zo6yf0IUEC&pg=PA360 |access-date=19 August 2008}}</ref> Nếu người bệnh [[Chứng khó nuốt|không nuốt được]] thức ăn thì có thể phải sử dụng [[dây cho ăn]]. Trong trường hợp đó, người chăm sóc và gia đình của bệnh nhân cần xem xét tính hiệu quả và nhân đạo của việc tiếp tục cho bệnh nhân ăn.<ref name="pmid16415742">{{cite journal |vauthors=Dennehy C |title=Analysis of patients' rights: dementia and PEG insertion |journal=British Journal of Nursing |volume=15 |issue=1 |pages=18–20 |year=2006 |pmid=16415742 |doi=10.12968/bjon.2006.15.1.20303}}</ref><ref name="pmid16556924">{{cite journal |vauthors=Chernoff R |title=Tube feeding patients with dementia |journal=Nutrition in Clinical Practice |volume=21 |issue=2 |pages=142–46 |date=April 2006 |pmid=16556924 |doi=10.1177/0115426506021002142}}</ref> Bệnh nhân hiếm khi cần phải bị trói lại, tuy nhiên vẫn có những tình huống mà điều đó là cần thiết nhằm tránh thương tổn cho bệnh nhân hoặc người chăm sóc họ.<ref name="pracGuideAPA"/> |
|||
Khi bệnh trở nặng, nhiều vấn đề y tế khác nhau có thể xuất hiện, như [[bệnh răng miệng]], [[loét điểm tỳ]], [[suy dinh dưỡng]], [[vệ sinh]] kém, cũng như [[nhiễm trùng]] [[Hệ hô hấp|hô hấp]], [[Da người|da]] hoặc [[Mắt người|mắt]]. Có thể ngăn ngừa chúng bằng cách kiểm soát sát sao tình trạng của người bệnh, và nếu chúng xảy ra thì người bệnh cần phải được điều trị một cách chuyên nghiệp.<ref name="pmid10369823">{{cite journal |vauthors=Gambassi G, Landi F, Lapane KL, Sgadari A, Mor V, Bernabei R |title=Predictors of mortality in patients with Alzheimer's disease living in nursing homes |journal=Journal of Neurology, Neurosurgery, and Psychiatry |volume=67 |issue=1 |pages=59–65 |date=July 1999 |pmid=10369823 |pmc=1736445 |doi=10.1136/jnnp.67.1.59}}</ref><ref>Các vấn đề y tế: |
|||
* {{cite journal |vauthors=Head B |title=Palliative care for persons with dementia |journal=Home Healthcare Nurse |volume=21 |issue=1 |pages=53–60; quiz 61 |date=January 2003 |pmid=12544465 |doi=10.1097/00004045-200301000-00012}} |
|||
* {{cite journal |vauthors=Friedlander AH, Norman DC, Mahler ME, Norman KM, Yagiela JA |title=Alzheimer's disease: psychopathology, medical management and dental implications |journal=Journal of the American Dental Association |volume=137 |issue=9 |pages=1240–51 |date=September 2006 |pmid=16946428 |doi=10.14219/jada.archive.2006.0381 |
|||
}} |
|||
* {{cite journal |vauthors=Belmin J |title=Practical guidelines for the diagnosis and management of weight loss in Alzheimer's disease: a consensus from appropriateness ratings of a large expert panel |journal=The Journal of Nutrition, Health & Aging |volume=11 |issue=1 |pages=33–37 |year=2007 |pmid=17315078}} |
|||
* {{cite journal |vauthors=McCurry SM, Gibbons LE, Logsdon RG, Vitiello M, Teri L |title=Training caregivers to change the sleep hygiene practices of patients with dementia: the NITE-AD project |journal=Journal of the American Geriatrics Society |volume=51 |issue=10 |pages=1455–60 |date=October 2003 |pmid=14511168 |doi=10.1046/j.1532-5415.2003.51466.x |s2cid=24065377}} |
|||
* {{cite journal |vauthors=Perls TT, Herget M |title=Higher respiratory infection rates on an Alzheimer's special care unit and successful intervention |journal=Journal of the American Geriatrics Society |volume=43 |issue=12 |pages=1341–44 |date=December 1995 |pmid=7490383 |doi=10.1111/j.1532-5415.1995.tb06611.x |s2cid=30067677}}</ref> Trong các giai đoạn cuối của bệnh, việc điều trị chủ yếu mang mục đích giảm nhẹ đau đớn cho người bệnh cho đến khi họ chết, và thường cần đến sự hỗ trợ của [[Nhà an dưỡng cuối đời|nhà an dưỡng]].<ref name="pmid12854952">{{cite journal |vauthors=Shega JW, Levin A, Hougham GW, Cox-Hayley D, Luchins D, Hanrahan P, Stocking C, Sachs GA |s2cid=6072807 |title=Palliative Excellence in Alzheimer Care Efforts (PEACE): a program description |journal=Journal of Palliative Medicine |volume=6 |issue=2 |pages=315–20 |date=April 2003 |pmid=12854952 |doi=10.1089/109662103764978641}}</ref> |
|||
==Tiên lượng== |
|||
[[File:Alzheimer and other dementias world map - DALY - WHO2004.svg|thumb|upright=1.2|[[Số năm sống được điều chỉnh theo mức độ bệnh tật]] ở người mắc Alzheimer và các bệnh mất trí khác trên mỗi 100.000 dân vào năm 2004. |
|||
{{Refbegin|2}} |
|||
{{legend|#b3b3b3|Không có số liệu}} |
|||
{{legend|#ffff65|≤ 50}} |
|||
{{legend|#fff200|50–70}} |
|||
{{legend|#ffdc00|70–90}} |
|||
{{legend|#ffc600|90–110}} |
|||
{{legend|#ffb000|110–130}} |
|||
{{legend|#ff9a00|130–150}} |
|||
{{legend|#ff8400|150–170}} |
|||
{{legend|#ff6e00|170–190}} |
|||
{{legend|#ff5800|190–210}} |
|||
{{legend|#ff4200|210–230}} |
|||
{{legend|#ff2c00|230–250}} |
|||
{{legend|#cb0000|≥ 250}} |
|||
{{Refend}}]] |
|||
Alzheimer khó chẩn đoán ở các giai đoạn đầu. Người bệnh thường được chẩn đoán một cách chắc chắn là mắc bệnh khi sự suy giảm nhận thức bắt đầu gây khó khăn cho sinh hoạt hàng ngày của họ, mặc dù có thể lúc này người bệnh vẫn đang sống độc lập. Các triệu chứng sẽ phát triển từ những vấn đề nhận thức không quá nghiêm trọng như mất trí nhớ sang những mức độ rối loạn nhận thức và phi nhận thức ngày càng gia tăng, khiến người bệnh mất đi khả năng sống độc lập, đặc biệt là ở các giai đoạn cuối của bệnh.<ref name="pmid10653284"/> |
|||
Người mắc Alzheimer sẽ bị giảm [[Tuổi thọ trung bình|tuổi thọ]].<ref name=Za2009>{{cite journal |vauthors=Zanetti O, Solerte SB, Cantoni F |title=Life expectancy in Alzheimer's disease (AD) |journal=Archives of Gerontology and Geriatrics |volume=49 Suppl 1 |pages=237–43 |date=2009 |pmid=19836639 |doi=10.1016/j.archger.2009.09.035}}</ref> Sau khi được chẩn đoán, người bệnh thường sống thêm được từ 3 đến 10 năm.<ref name=Za2009/> |
|||
Ít hơn 3% người bệnh sống thêm được trên 14 năm.<ref name="pmid7793228">{{cite journal |vauthors=Mölsä PK, Marttila RJ, Rinne UK |title=Long-term survival and predictors of mortality in Alzheimer's disease and multi-infarct dementia |journal=Acta Neurologica Scandinavica |volume=91 |issue=3 |pages=159–64 |date=March 1995 |pmid=7793228 |doi=10.1111/j.1600-0404.1995.tb00426.x |s2cid=19724937}}</ref> Khả năng sống sót của người bệnh giảm đi rất nhiều nếu họ bị suy giảm nhận thức nghiêm trọng, có chức năng cơ thể ở mức thấp, bị ngã nhiều lần, cũng như cho thấy những rối loạn khi được kiểm tra thần kinh. Các bệnh lý đồng diễn như [[bệnh tim mạch]] hay [[tiểu đường]] cũng như tiền sử [[lạm dụng rượu]] cũng góp phần làm giảm khả năng sống sót.<ref name="pmid8757016">{{cite journal |vauthors=Bowen JD, Malter AD, Sheppard L, Kukull WA, McCormick WC, Teri L, Larson EB |title=Predictors of mortality in patients diagnosed with probable Alzheimer's disease |journal=Neurology |volume=47 |issue=2 |pages=433–39 |date=August 1996 |pmid=8757016 |doi=10.1212/wnl.47.2.433 |s2cid=24961809}}</ref><ref name="pmid15068977">{{cite journal |vauthors=Larson EB, Shadlen MF, Wang L, McCormick WC, Bowen JD, Teri L, Kukull WA |title=Survival after initial diagnosis of Alzheimer disease |journal=Annals of Internal Medicine |volume=140 |issue=7 |pages=501–09 |date=April 2004 |pmid=15068977 |doi=10.7326/0003-4819-140-7-200404060-00008 |s2cid=27410149}}</ref><ref name="pmid7792352">{{cite journal |vauthors=Jagger C, Clarke M, Stone A |title=Predictors of survival with Alzheimer's disease: a community-based study |journal=Psychological Medicine |volume=25 |issue=1 |pages=171–77 |date=January 1995 |pmid=7792352 |doi=10.1017/S0033291700028191}}</ref> Bệnh khởi phát càng sớm thì người bệnh càng sống thêm được nhiều năm, tuy nhiên những người bệnh trẻ tuổi vẫn có tuổi thọ thấp hơn nhiều so với người khỏe mạnh cùng độ tuổi.<ref name="pmid12580712">{{cite journal |vauthors=Dodge HH, Shen C, Pandav R, DeKosky ST, Ganguli M |title=Functional transitions and active life expectancy associated with Alzheimer disease |journal=Archives of Neurology |volume=60 |issue=2 |pages=253–59 |date=February 2003 |pmid=12580712 |doi=10.1001/archneur.60.2.253|doi-access=free }}</ref> Tiên lượng của nam giới ít khả quan hơn nữ giới.<ref name="pmid7793228"/><ref name="pmid15883266">{{cite journal |vauthors=Ganguli M, Dodge HH, Shen C, Pandav RS, DeKosky ST |title=Alzheimer disease and mortality: a 15-year epidemiological study |journal=Archives of Neurology |volume=62 |issue=5 |pages=779–84 |date=May 2005 |pmid=15883266 |doi=10.1001/archneur.62.5.779|doi-access=free }}</ref> |
|||
[[Viêm phổi]] và [[mất nước]] là những nguyên nhân tử vong phổ biến nhất do Alzheimer gây ra, trong khi đó tỷ lệ bệnh nhân Alzheimer tử vong vì [[ung thư]] thấp hơn so với toàn bộ dân số.<ref name="pmid15883266"/> |
|||
{{clear}} |
|||
== Dịch tễ học == |
== Dịch tễ học == |
||
Phiên bản lúc 08:33, ngày 24 tháng 5 năm 2021
| Bệnh Alzheimer | |
|---|---|
| Tên khác | Alzheimer |
 | |
| Biểu đồ so sánh não lão hóa thông thường (trái) với não của người bệnh Alzheimer (phải) và chỉ ra những điểm khác nhau giữa hai trường hợp. | |
| Phát âm |
|
| Khoa/Ngành | Thần kinh |
| Triệu chứng | Khó nhớ lại những sự kiện gần đây, vấn đề về ngôn ngữ, mất phương hướng, thay đổi tâm trạng thất thường[1][2] |
| Khởi phát | 65 tuổi trở lên[3] |
| Diễn biến | Lâu dài[2] |
| Nguyên nhân | Chưa rõ[1] |
| Yếu tố nguy cơ | Di truyền, chấn thương đầu, trầm cảm, cao huyết áp[1][4] |
| Phương pháp chẩn đoán | Dựa trên triệu chứng và kiểm tra nhận thức sau khi loại trừ các khả năng khác[5] |
| Chẩn đoán phân biệt | Lão hóa thông thường[1] |
| Thuốc | Thuốc ức chế Acetylcholinesterase, chất đối kháng thụ thể NMDA (lợi ích không đảng kể)[6] |
| Tiên lượng | Sống thêm được 3–9 năm[7] |
| Dịch tễ | 29,8 triệu (2015)[8] |
| Tử vong | 1,9 triệu (tất cả bệnh mất trí, 2015)[9] |
Bệnh Alzheimer, hoặc đơn giản là Alzheimer, là một bệnh thoái hóa thần kinh thường khởi phát từ từ và ngày càng trở nên nghiêm trọng.[2] Bệnh chiếm 60–70% nguyên nhân dẫn đến mất trí.[2] Triệu chứng ban đầu phổ biến nhất là việc khó nhớ lại những sự kiện gần đây.[1] Khi bệnh trở nặng, người bệnh có thể gặp khó khăn về ngôn ngữ, mất phương hướng (bao gồm việc dễ đi lạc), thay đổi tâm trạng thất thường, mất động lực, bỏ bê bản thân và gặp vấn đề về hành vi.[1][2] Khi tình trạng của người bệnh xấu đi, họ thường thu mình khỏi người thân và xã hội.[1] Dần dần, người bệnh mất các chức năng của cơ thể và cuối cùng tử vong.[10] Mặc dù tốc độ phát triển của bệnh có thể khác nhau, người bệnh thường sống thêm được từ 3 đến 9 năm sau khi được chẩn đoán mắc bệnh.[7][11]
Nguyên nhân gây ra Alzheimer chưa được hiểu rõ.[1] Sự phát triển của bệnh có liên hệ với nhiều yếu tố nguy cơ mang tính môi trường và di truyền. Yếu tố nguy cơ di truyền lớn nhất bắt nguồn từ một alen của APOE.[12][13] Các yếu tố nguy cơ khác bao gồm tiền sử chấn thương đầu, trầm cảm lâm sàng và cao huyết áp.[1] Quá trình gây ra bệnh chủ yếu có liên hệ với các mảng amyloid, các đám rối sợi thần kinh cũng như sự mất kết nối nơron trong não bộ.[10] Có thể chẩn đoán Alzheimer một cách tương đối dựa trên tiền sử bệnh và kiểm tra nhận thức kết hợp với chụp chiếu và xét nghiệm máu để loại trừ các khả năng khác.[5] Các triệu chứng ban đầu thường bị nhầm với dấu hiệu lão hóa thông thường.[1] Để chẩn đoán bệnh một cách chắc chắn cần phải xét nghiệm mô não, nhưng việc này chỉ có thể được tiến hành sau khi người bệnh đã tử vong.[10] Chế độ dinh dưỡng hợp lý, vận động cơ thể và tương tác xã hội–những yếu tố đã cho thấy là mang lại lợi ích đối với quá trình lão hóa nói chung–có thể giúp giảm thiểu nguy cơ suy giảm nhận thức và Alzheimer; tính đến năm 2019, các thử nghiệm lâm sàng đang được tiến hành nhằm đánh giá các khả năng này.[10] Chưa có thuốc hay thực phẩm chức năng nào được chứng minh là có thể giảm thiểu nguy cơ mắc bệnh.[14]
Hiện không có phương pháp điều trị nào có khả năng ngăn chặn hoặc đảo ngược diễn tiến của bệnh, tuy một số biện pháp có thể tạm thời cải thiện các triệu chứng.[2] Người bệnh phải dựa vào sự hỗ trợ của người khác ngày một nhiều hơn, từ đó đặt gánh nặng lên người chăm sóc mình.[15] Những áp lực này có thể mang tính xã hội, tâm lý, vật lý và kinh tế.[15] Các chương trình vận động cơ thể có thể mang lại lợi ích trên phương diện sinh hoạt hàng ngày và có tiềm năng cải thiện kết quả.[16] Các vấn đề về hành vi hoặc tình trạng loạn tâm thần do mất trí gây ra thường được điều trị bằng thuốc chống loạn thần, nhưng việc này thường không được chỉ định bởi lợi ích mang lại không đáng kể trong khi nguy cơ tử vong sớm lại cao hơn.[17][18]
Tính đến năm 2015, có khoảng 29,8 triệu người mắc Alzheimer trên toàn thế giới.[8] Tính đến năm 2020, khoảng 50 triệu người mắc một trong các dạng mất trí.[2] Bệnh thường khởi phát ở những người từ 65 tuổi trở lên, tuy nhiên có đến 10% trường hợp khởi phát bệnh sớm khi các triệu chứng xuất hiện ở độ tuổi từ 30 đến 60.[10][3] Nữ giới mắc bệnh nhiều hơn nam giới.[19] Bệnh xuất hiện ở khoảng 6% người từ 65 tuổi trở lên.[1] Năm 2015, tất cả các bệnh mất trí dẫn đến khoảng 1,9 triệu ca tử vong.[9] Bệnh được đặt tên theo bác sĩ tâm thần và nhà bệnh lý học Alois Alzheimer, người đầu tiên miêu tả bệnh vào năm 1906.[20] Alzheimer là một gánh nặng lớn về kinh tế với xã hội, tương đương với ung thư và bệnh tim mạch, khi tiêu tốn 200 tỉ đô la Mỹ riêng ở Hoa Kỳ.[14][21]
Đặc điểm
Bệnh được chia thành bốn giai đoạn, với những thay đổi nhận thức và suy yếu các chức năng.
Giai đoạn trước khi mất trí nhớ
Các triệu chứng đầu tiên thường bị nhầm lẫn là có liên quan đến lão hóa hoặc stress.[22] Các kiểm tra tâm lý kỹ lưỡng có thể cho thấy những khó khăn nhỏ trong nhận thức có thể xảy ra từ tối đa 8 năm trước khi bệnh nhân có đầy đủ triệu chứng để được chẩn đoán là mắc bệnh Alzheimer.[23] Những triệu chứng sớm có thể ảnh hưởng đến những sinh hoạt hàng ngày phức tạp nhất.[24] Đáng chú ý nhất là giảm trí nhớ như khó khăn trong việc nhớ các sự kiện gần đây đã học được và không có khả năng để tiếp thu các thông tin mới.[23][25]
Một số triệu chứng thoáng qua với các chức năng điều hành não bộ về sự chú tâm, khả năng lập kế hoạch, tính linh hoạt, và tư duy trừu tượng, hoặc suy yếu trong bộ nhớ dữ liệu (semantic memory - bộ nhớ của ý nghĩa và mối quan hệ giữa các khái niệm) có thể thấy trong giai đoạn sớm của bệnh Alzheimer.[26] Sự thờ ơ cũng có thể thấy ở giai đoạn này, đồng thời cũng là đặc điểm thần kinh - tâm lý học kéo dài suốt quá trình tiến triển bệnh.[26] Giai đoạn tiền lâm sàng của bệnh còn được gọi là suy giảm nhận thức nhẹ,[25] nhưng liệu cách gọi đó có đúng cho các giai đoạn chẩn đoán khác hay việc xác định bước đầu tiên của bệnh Alzheimer hay không thì vẫn còn đang được tranh cãi.[27]
Giai đoạn nhẹ
Ở bệnh nhân Alzheimer, sự suy giảm ngày càng tăng về trí nhớ và khả năng học hỏi là yếu tố để chẩn đoán xác định bệnh. Ở một phần nhỏ bệnh nhân, triệu chứng khó khăn về ngôn ngữ, khó khăn về chức năng điều hành, nhận thức (agnosia), hoặc chức năng thực hiện các hoạt động (apraxia) biểu hiện rõ hơn là suy giảm trí nhớ.[28] Bệnh không ảnh hưởng đến tất cả các chức năng ký ức đồng đều nhau. Những kỷ niệm xưa, những điều đã được học (ngữ nghĩa, khái niệm…), và tiềm thức (trí nhớ về cách làm một số việc, ví dụ như cách dùng dĩa để ăn) bị ảnh hưởng ở một mức độ ít hơn những sự kiện vừa mới diễn ra.[29][30]
Những vấn đề về ngôn ngữ chủ yếu là giảm vốn từ vựng và giảm sự lưu loát, dẫn đến suy giảm khả năng ngôn ngữ nói và viết.[28][31] Trong giai đoạn này, người bệnh Alzheimer vẫn có khả năng giao tiếp cơ bản.[28][31][32]. Mặc dù họ vẫn thực hiện được các chức năng vận động như viết, vẽ hoặc mặc quần áo, nhưng một số khó khăn bắt đầu xuất hiện trong việc phối hợp cử động và lên kế hoạch, song những biểu hiện đó thường không được để ý tới.[28] Khi bệnh tiến triển, bệnh nhân thường vẫn có thể tự làm được nhiều việc, nhưng có thể cần giúp đỡ hoặc giám sát khi thực hiện các chức năng cần suy nghĩ.[28]
Giai đoạn khá nặng
Sự thoái hóa tiến triển dẫn đến giảm khả năng tự lập, người bệnh mất dần khả năng thực hiện những vận động sinh hoạt hàng ngày.[28] Khó khăn về ngôn ngữ rõ ràng hơn với những biểu hiện như không thể nhớ từ vựng, dẫn đến việc thường xuyên dùng sai từ thay thế (paraphasia). Khả năng đọc viết cũng mất dần.[28][32] Khả năng phối hợp những chuỗi cử động phức tạp cũng giảm dần theo thời gian bệnh tiến triển, vì thế nên khả năng bị ngã cũng tăng lên.[28] Trong giai đoạn này, các vấn đề ký ức trở nên kém dần đi, bệnh nhân có thể không nhận ra những người thân.[28] Trí nhớ dài hạn cũng bị giảm dần, dù trong giai đoạn trước vẫn còn chưa bị ảnh hưởng.[28]
Thay đổi trong hành vi và tâm lý cũng rõ hơn. Những biểu hiện thường gặp là đi lang thang, khó chịu và bất ổn, dẫn đến khóc, bùng nổ hoặc hung hăng một cách không chủ định, hoặc phản kháng lại sự chăm sóc của người thân.[28] Hội chứng thay đổi tính khí lúc hoàng hôn có thể xuất hiện.[33] Khoảng 30% bệnh nhân bị ảo giác.[28] Bệnh nhân cũng không nhận thức được bệnh tình của bản thân mình[28] và mất kiểm soát chức năng tiêu tiểu.[28] Những triệu chứng này gây stress cho người thân hoặc người chăm sóc bệnh nhân. Điều đó có thể giảm bớt nếu thay việc chăm sóc bệnh nhân tại nhà bằng việc chuyển bệnh nhân đến các cơ sở điều dưỡng dài hạn.[28][34]
Giai đoạn nặng
Trong giai đoạn cuối, bệnh nhân hoàn toàn phụ thuộc vào người chăm sóc.[28] Ngôn ngữ giảm thiểu chỉ còn các cụm từ đơn giản hoặc thậm chí là những từ đơn lẻ, cuối cùng dẫn đến hoàn toàn mất tiếng nói.[28][32] Dù đã mất khả năng ngôn ngữ bằng lời nói, bệnh nhân thường có thể hiểu và đáp lại các tín hiệu cảm xúc.[28] Mặc dù sự hung hăng còn xuất hiện, nhưng sự thờ ơ và kiệt sức hoàn toàn vẫn biểu hiện nhiều hơn.[28] Bệnh nhân cuối cùng không thể thực hiện ngay cả những công việc đơn giản nhất mà không cần trợ giúp.[28] Việc thoái hóa các khối cơ và cử động dẫn đến việc người bệnh phải nằm liệt giường và mất khả năng tự ăn uống.[28] Người bệnh Alzheimer sau đó thường sẽ chết bởi các tác nhân bên ngoài như nhiễm trùng các vết loét do nằm lâu ngày, viêm phổi... chứ không phải do bản thân bệnh.[28]
Nguyên nhân
Các nhà khoa học đã đưa ra một số giả thuyết để giải thích nguyên nhân của bệnh này. Giả thuyết cổ điển nhất là giả thuyết về hệ thống truyền đạt thần kinh bằng acetylcholin (cholinergic),[35] giả thuyết này là cơ sở cho đa số các loại thuốc điều trị hiện nay. Nó đề xuất rằng bệnh Alzheimer là do giảm tổng hợp của chất truyền đạt thần kinh acetylcholin. Tuy nhiên giả thuyết cholinergic đã không được ủng hộ gần đây, chủ yếu vì thuốc dùng để điều trị thiếu hụt acetylcholine thực sự không có hiệu quả đối với bệnh nhân. Các hiệu ứng liên quan đế hệ thống truyền đạt thần kinh bằng acetylcholin khác cũng được đề xuất, như việc tích tụ số lượng lớn các amyloid,[36] dẫn đến việc viêm thần kinh lan dần.[37]
Năm 1991, giả thuyết amyloid cho rằng sự tích tụ của amyloid beta (Aβ) là nguyên nhân cơ bản của bệnh.[38][39] Một cơ sở ủng hộ giả thuyết này là do vị trí của gen sản xuất protein tiền chất amyloid (APP) nằm trên nhiễm sắc thể 21 trong khi những người mắc hội chứng Down (có 3 nhiễm sắc thể 21) tức là có thêm 1 phiên bản của gen APP thì hầu hết đều mắc bệnh Alzheirmer ở độ tuổi trên 40.[40][41] Đồng thời, đột biến gen APOE4, một yếu tố nguy cơ di truyền của bệnh Alzheimer, gây ra việc tích tụ quá nhiều amyloid trong não trước khi có các biểu hiện của bệnh Alzheimer xuất hiện. Vì vậy sự tích tụ Aβ luôn có trước các biểu hiện bệnh Alzheimer trên lâm sàng.[42] Một bằng chứng nữa là ở chuột bị biến đổi gen để biểu hiện 1 dạng đột biến của gen APP ở người đã cho thấy có các đám rối sợi amyloid và các bệnh lý của não tương tự trong bệnh Alzheimer như sự suy giảm khả năng học hỏi về không gian.[43]
Một loại vắc-xin thử nghiệm đã cho thấy khả năng loại bỏ các mảng rối amyloid trong 1 giai đoạn thử nghiệm lâm sàng sớm trên con người, nhưng nó không có tác động đáng kể đến việc mất trí nhớ.[44] Các nhà nghiên cứu đã dẫn đến nghi ngờ những đoạn Aβ ngắn - tập hợp của một số đơn phân Aβ (không phải dạng mảng) là dạng Aβ gây bệnh chủ yếu. Những đoạn ngắn này có độc tính, còn được gọi là phối tử có nguồn gốc amyloid khuếch tán được (amyloid-derived diffusible ligands (ADDLs)). Chúng liên kết với thụ thể bề mặt của nơ-ron thần kinh và thay đổi cấu trúc của khớp thần kinh (xy-náp thần kinh), do đó ngăn cản dẫn truyền tín hiệu thần kinh.[45] Một thụ thể của Aβ có thể là protein prion, cùng loại protein có liên quan đến bệnh bò điên và 1 bệnh tương tự ở người là bệnh Creutzfeldt-Jakob, do đó có sự liên quan giữa các cơ chế của các bệnh thần kinh đó với cơ chế của bệnh Alzheimer.[46]
Trong năm 2009, lý thuyết này đã được cập nhật rằng một họ hàng gần của protein amyloid beta (không nhất thiết phải là chính amyloid beta) có thể là thủ phạm chính trong căn bệnh này. Lý thuyết này cho rằng một cơ chế liên quan với amyloid - có tác dụng cắt bỏ bớt các cầu nối thần kinh trong não bộ trong giai đoạn phát triển nhanh chóng ở trẻ con - có thể bị kích hoạt bởi quá trình lão hóa sau này, làm mất dần tế bào thần kinh ở bệnh Alzheimer.[47] N-APP, một đoạn ở phía đầu amine của protein APP, nằm cạnh đoạn amyloid beta và được cắt bỏ khỏi APP bởi cùng một loại enzyme. N-APP kích hoạt chuỗi phản ứng tự hủy bằng cách bám vào một thụ thể thần kinh gọi là thụ thể chết 6 (DR6, hay còn gọi là TNFRSF21).[47] DR6 được biểu hiện nhiều ở những vùng não bị ảnh hưởng nhiều nhất bởi bệnh Alzheimer, vì vậy rất có thể chuỗi phản ứng N-APP/DR6 của quá trình lão hóa của não đã bị kích hoạt để gây bệnh. Trong mô hình này, amyloid beta đóng vai trò bổ sung, bằng cách làm giảm chức năng xy-náp.
Một nghiên cứu vào năm 2004 đã thấy rằng sự tích tụ các mảng amyloid không tương quan nhiều lắm với việc mất các nơ-ron.[48] Nghiên cứu đó hỗ trợ cho giả thuyết tau là các thể bất thường của protein tau khởi đầu cho chuỗi phản ứng gây bệnh.[39] Trong mô hình này, các protein tau bị photphorylate hóa quá nhiều sẽ bắt cặp với các sợi tau khác. Cuối cùng, chúng hình thành các đám rối sợi thần kinh (neurofibrillary tangles) bên trong thân tế bào thần kinh.[49] Khi điều đó xảy ra, các vi ống tế bào (microtubule - là thành phần cấu tạo của khung xương tế bào) bị tan rã, làm hỏng hệ thống vận chuyển của nơ ron.[50] Điều này đầu tiên sẽ làm hỏng các chức năng liên lạc hóa sinh giữa các nơ-ron và sau đó gây chết tế bào.[51] Virus Herpes simplex loại 1 cũng được cho là một nguyên nhân gây bệnh ở những người mạng gen apoE nhạy cảm với virus này.[52]
Một giả thuyết khác xác nhận rằng bệnh này là do sự phá hủy myelin trong não do lão hóa. Sự mất mát myelin dẫn đến giảm khả năng dẫn truyền trong trục thần kinh (axon), vì thế mất dần các nơ ron già cũ. Quá trình phân hủy myelin thải ra sắt cũng góp phần gây phá hủy thêm thần kinh. Quá trình sửa chữa myelin trong cân bằng nội môi góp phần vào sự tích tụ protein như các protein amyloid beta và tau.[53][54][55]
Ứng kích ôxi hóa cũng là một nguyên nhân đáng kể trong việc hình thành bệnh.[56]
Các bệnh nhân AD cho thấy 70% bị giảm mất tế bào ở nhân lục (locus coeruleus), nơi sản sinh ra hooc môn norepinephrine (ngoài chức năng là 1 chất truyền đạt thần kinh) thường khuếch tán ở những chỗ giãn mạch như một chất kháng viêm nội sinh trong môi trường xung quanh nơ-ron, tế bào thần kinh đệm và các mạch máu trong các vùng vỏ não mới và hồi hải mã.[57] Các nghiên cứu đã cho thấy rằng norepinephrine kích thích các tế bào thần kinh đệm microglia ở chuột ngăn chặn sự sản xuất các cytokine do tác dụng của Aβ và sự thực bào của Aβ.[57] Điều đó cho thấy sự suy giảm nhân lục có thể là một nguyên nhân gây tăng sự tích tụ Aβ trong não bệnh nhân Alzheimer.[57]
Sinh lý bệnh
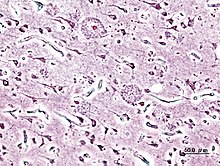
Bệnh học thần kinh
Bệnh Alzheimer đặc trưng bởi việc mất dần nơ ron và xy-náp thần kinh trong vỏ não và một số vùng dưới vỏ não. Sự mất mát này dẫn đến chứng teo vùng bị ảnh hưởng, bao gồm thoái hóa thuỳ thái dương và thùy đỉnh, và một phần của thùy trán và hồi đai.[37]. Các nghiên cứu dựa trên hình ảnh chụp cộng hưởng từ (MRI) và chụp positron cắt lớp (PET) đã cho thấy sự giảm kích cỡ não ở một số vùng nhất định ở bệnh nhân khi họ tiến triển từ suy giảm trí nhớ vừa sang giai đoạn bệnh Alzheimer và khi đem so sánh với hình ảnh của những người già bình thường.[58]
Có thể thấy cả các mảng amyloid (amyloid plaque) và đám rối sợi thần kinh (neurofibrillary tangle) ở hình ảnh hiển vi của não bệnh nhân AD.[59] Các mảng thường dày đặc, đa số là dạng tích tụ không tan được của các peptide amyloid beta và vật chất trong tế bào nằm bên ngoài và bao quanh các nơ-ron. Các đám rối (đám rối sợi thần kinh) là sự tích tụ của các protein tau có liên quan đến vi ống (microtubule) đã bị photphorylate hóa quá nhiều và đọng lại trong các tế bào. Mặc dù có nhiều người già có hình thành các mảng và đám rối do quá trình lão hóa, não của bệnh nhân AD thường có số lượng các mảng và đám rối nhiều hơn ở những vùng não nhất định, ví dụ như thùy thái dương.[60] Thể Lewy (Lewy body) cũng không hiếm gặp ở trong não bệnh nhân AD.[61]
Sinh hóa

Bệnh Alzheimer đã được xác định là một bệnh liên quan đến sự gấp cuộn protein (bệnh về protein), do sự tích tụ các protein amyloid beta và protein tau gấp cuộn sai trong não.[62] Các mảng được tạo thành từ một loại peptide nhỏ, dài từ 39–43 axit amin, gọi là amyloid beta (hay là A-beta hoặc Aβ). Amyloid beta là một đoạn của một loại protein lớn hơn gọi là protein tiền chất của amyloid (APP), một protein xuyên màng (transmembrane protein) nằm xuyên qua màng tế bào của nơ-ron. APP rất quan trọng cho quá trình phát triển, tồn tại và sửa chữa của nơ-ron.[63][64] Ở bệnh Alzheimer, một quá trình chưa được hiểu rõ làm cho APP bị chia thành các phần nhỏ hơn bởi enzym trong quá trình phân hủy (proteolysis).[65] Một trong các đoạn đó tạo ra các sợi amyloid beta, và tạo nên các cụm tích tụ bên ngoài nơ-ron dưới dạng dày đặc gọi là mảng lão hóa (senile plaques).[59][66]

AD còn được coi là bệnh do protein tau (tauopathy) do sự tích tụ bất thường của protein tau. Mỗi tế bào nơ-ron đều có một bộ khung xương tế bào, một cấu trúc đỡ bên trong góp phần tạo nên cấu trúc tế bào gọi là vi ống (microtubule). Các vi ống này hoạt động như các loại đường ống dẫn cho các chất dinh dưỡng và phân tử từ thân tế bào đến đầu kia của trục axon và quay ngược trở lại. Một protein gọi là tau giúp ổn định cấu trúc vi ống khi được photphorylate hóa, và vì thế được gọi là protein liên hệ với vi ống. Ở bệnh Alzheimer, tau bị thay đổi về mặt hóa học, trở nên photphorylate hóa quá nhiều; nó bắt cặp với các sợi khác, tạo thành các đám rối sợi thần kinh và làm tan rã hệ thống vận chuyển của nơ-ron.[67]
Cơ chế bệnh
Người ta vẫn chưa biết chính xác sự biến đổi trong việc sản xuất và tích tụ peptide amyloid beta đến mức độ nào thì gây ra bệnh Alzheimer.[68] Giả thuyết về amyloid chỉ ra sự tích tụ của peptide amyloid beta là sự kiện trọng tâm kích hoạt việc thoái hóa nơ ron. Sự tích tụ của các vi sợi (fibril) amyloid, được coi là dạng có độc tố làm ngăn cản cân bằng ion canxi trong tế bào, kích hoạt sự chết tế bào theo chương trình (apoptosis).[69] Đồng thời, Aβ cũng tích tụ nhiều hơn trong ti thể ở tế bào của não bệnh nhân Alzheimer, và nó cũng ức chế chức năng của một số enzym và việc sử dụng glucose trong nơ ron.[70]
Một số quá trình viêm và các cytokine có thể đóng vai trò trong bệnh học của AD. Viêm là dấu hiệu chung của việc hủy hoại mô ở bất cứ bệnh nào, và có thể là quá trình thứ cấp sau khi mô bị hủy hoại hoặc là 1 dấu hiệu của đáp ứng miễn dịch với bệnh.[71]
Sự thay đổi trong việc phân bổ các neurotrophin (chất điều hòa sự sống, phát triển và chức năng của nơ-ron) và trong việc biểu hiện các thụ thể của chúng ví dụ như chất neurotrophin thu được từ não (brain derived neurotrophic factor - BDNF) cũng đã được mô tả trong bệnh Alzheimer.[72][73]
Di truyền
Đa số các ca bệnh Alzheimer đều là ngẫu nhiên (sporadic), nghĩa là nhìn chung họ không bị di truyền mặc dù có một số gen là yếu tố nguy cơ của bệnh. Mặt khác, khoảng 0.1% là do di truyền gen trội và thường bắt đầu mắc bệnh trước tuổi 65.[74]
Đa số các dạng bệnh AD di truyền trội là do đột biến của một trong 3 gen: gen protein tiền chất amyloid (APP) và gen của protein presenilin 1 và 2.[75] Đa số các đột biến của gen APP và presenilin làm tăng sự sản xuất một loại protein nhỏ gọi là Aβ42 là thành phần chính của mảng thoái hóa (mảng tích tụ amyloid ngoại bào ở chất xám của não).[76] Một số đột biến chỉ thay đổi tỉ lệ giữa Aβ42 và các dạng Aβ khác, ví dụ như Aβ40, mà không thay đổi mức độ Aβ42.[77][78] Điều đó cho thấy các đột biến presenilin có thể gây bệnh kể cả khi chúng làm giảm tổng số lượng Aβ và vì thế bệnh có thể do một chức năng khác của presenilin hoặc do việc thay đổi chức năng của APP và các phân đoạn của nó chứ không phải do chính bản thân Aβ.
Đa số các ca Alzheimer không biểu hiện di truyền trội và được gọi là AD ngẫu nhiên. Tuy nhiên một số thay đổi gen có thể là yếu tố nguy cơ. Yếu tố nguy cơ được biết rõ nhất là sự di truyền allele ε4 của gen apolipoprotein E (APOE).[79][80] Khoảng 40 đến 80% bệnh nhân có ít nhất 1 allele apoE4.[80] Allele APOE4 làm tăng nguy cơ mắc bệnh lên 3 lần ở thể dị hợp và 15 lần ở thể đồng hợp về allele này.[74] Các nhà di truyền học thống nhất rằng có rất nhiều gen khác là yếu tố nguy cơ hoặc có tác dụng ngăn ngừa sự phát triển của bệnh Alzheimer dạng phát bệnh muộn.[75] Có khoảng 400 gen đã được kiểm tra xem có liên quan đến dạng AD ngẫu nhiên - phát bệnh muộn hay không,[75] đa số đều có kết quả là không liên quan.[74]
Phòng chống

Các nghiên cứu dịch tễ đưa ra kết luận rằng các hoạt động như đánh cờ hoặc những mối tương tác xã hội có khả năng làm giảm nguy cơ mắc bệnh, mặc dù không tìm thấy được mối quan hệ nhân quả nào.[81]
Hiện nay không có bất kỳ một bằng chứng dứt khoát nào hỗ trợ đặc biệt hiệu quả cho các biện pháp ngăn chặn hoặc trì hoãn sự khởi đầu của bệnh, tuy nhiên các nghiên cứu dịch tễ học đã đề xuất mối quan hệ giữa các yếu tố nhất định, chẳng hạn mối liên hệ giữa chế độ ăn uống, nguy cơ tim mạch, các sản phẩm dược phẩm, sản phẩm công nghệ thông tin, với khả năng số bệnh nhân ngày một tăng.[82]
Mặc dù các yếu tố tim mạch, như tăng cholesterol, cao huyết áp, tiểu đường, và hút thuốc lá, được liên kết với một nguy cơ khởi phát và phát triển bệnh Alzheimer, nhưng statin là loại thuốc làm giảm cholesterol vẫn chưa chứng minh được hiệu quả trong việc ngăn ngừa hoặc cải thiện tiến trình phát triển bệnh.[83][84][85][86] Chế độ ăn kiêng của người vùng Địa Trung Hải, trong đó bao gồm trái cây và rau quả, bánh mì, lúa mì và ngũ cốc khác, dầu ô liu, cá, và rượu vang đỏ có thể làm giảm rủi ro mắc bệnh Alzheimer.[87]
Việc sử dụng vitamin không tìm thấy bằng chứng đủ hiệu quả để khuyến cáo trong việc phòng ngừa và chữa trị bệnh: như vitamin C[88], E[88][89], hoặc axit folic, có hoặc không có vitamin B12[90]. Thử nghiệm kiểm tra acid folic (B9) và vitamin B khác không cho thấy bất kỳ liên kết quan trọng với suy giảm nhận thức.[91]
Những người tham gia vào các hoạt động trí tuệ như đọc sách, chơi trò chơi hội đồng, hoàn thành câu đố ô chữ, chơi nhạc cụ, hoặc tương tác xã hội thường xuyên cho thấy giảm nguy cơ mắc bệnh Alzheimer.[92][93] Điều này tương thích với các lý thuyết dự trữ nhận thức, trong đó nêu rằng một số kinh nghiệm đời sống cho kết quả hoạt động thần kinh hiệu quả hơn việc cung cấp dự trữ một nhận thức cá nhân trong sự trì hoãn việc khởi đầu của những biểu hiện mất trí nhớ.
Kiểm soát
Alzheimer không có thuốc chữa; các biện pháp điều trị hiện tại chỉ mang lại lợi ích không đáng kể trong việc cải thiện triệu chứng và vẫn mang tính giảm nhẹ. Chúng có thể được chia thành ba loại: thuốc, can thiệp tâm lý xã hội và chăm sóc.
Thuốc


Các thuốc được dùng để điều trị những vấn đề nhận thức do Alzheimer gây ra bao gồm: 4 loại thuốc ức chế Acetylcholinesterase (tacrine, rivastigmine, galantamine và donepezil) và memantine, một chất đối kháng thụ thể NMDA. Lợi ích mà chúng mang lại không đáng kể.[94][95][96] Chưa có thuốc nào cho thấy khả năng trì hoãn hoặc ngăn chặn sự phát triển của bệnh.
Sự suy giảm hoạt động của các nơron tác động kiểu choline là một đặc điểm được biết đến từ lâu của Alzheimer.[97] Thuốc ức chế Acetylcholinesterase có tác dụng giảm tốc độ phân rã acetylcholine (ACh), từ đó gia tăng nồng độ ACh trong não bộ và chống lại tình trạng thiếu hụt ACh sau khi các nơron tác động kiểu choline bị chết.[98] Đã có bằng chứng chứng minh tác dụng của các thuốc này đối với Alzheimer giai đoạn nhẹ và tương đối nặng,[99][95][94] cũng như một số bằng chứng ủng hộ việc sử dụng chúng khi bệnh ở giai đoạn nặng.[94] Ở người bị suy giảm nhận thức nhẹ, các thuốc này không cho thấy tác dụng gì trong việc làm chậm sự khởi phát của Alzheimer.[100] Tác dụng phụ phổ biến nhất của thuốc là buồn nôn và nôn mửa, đều có liên hệ với nồng độ acetylcholine quá cao. Các tác dụng phụ này xuất hiện ở khoảng 10–20% người sử dụng, có mức độ nghiêm trọng từ nhẹ đến vừa phải, và có thể được kiểm soát bằng cách điều chỉnh lượng thuốc.[101] Các tác dụng phụ ít phổ biến hơn bao gồm chuột rút, giảm nhịp tim, chán ăn, sút cân và tăng tiết dịch vị.[99]
Khi não bộ có quá nhiều glutamate–một chất truyền dẫn mang tính kích thích trong hệ thần kinh, các tế bào có thể chết do một quá trình có tên là nhiễm độc kích thích xảy ra khi các thụ thể glutamate bị kích thích quá mức. Nhiễm độc kích thích không chỉ xảy ra ở Alzheimer mà còn ở các bệnh thần kinh khác như Parkinson và đa xơ cứng.[102] Memantine là một chất đối kháng thụ thể NMDA không cạnh tranh ban đầu được sử dụng để chống cúm. Nó có khả năng chặn các thụ thể NMDA và ngăn không cho chúng bị glutamate kích thích quá mức.[102][103] Memantine đã cho thấy là có tác dụng không đáng kể trong việc điều trị Alzheimer giai đoạn vừa phải và nặng.[104] Các tác dụng phụ đã được ghi nhận của memantine–bao gồm ảo giác, bối rối, chóng mặt, đau đầu và mệt mỏi–xuất hiện một cách không thường xuyên và ở mức độ nhẹ.[105] Việc sử dụng kết hợp memantine và donepezil đã cho thấy là mang lại lợi ích "có ý nghĩa về mặt thống kê nhưng lại không đáng kể về mặt lâm sàng".[106]
Một tinh chất được chiết xuất từ cây bạch quả có tên là EGb 761 đã và đang được sử dụng rộng rãi để điều trị Alzheimer và các rối loạn thần kinh khác.[107] Nó được phê duyệt sử dụng trên khắp châu Âu.[108] Theo Liên đoàn Thần kinh Sinh học Thế giới, bằng chứng chứng minh hiệu quả của EGb 761 có sức thuyết phục ở mức B, tương đương với các thuốc ức chế acetylcholinesterase và mementine. EGb 761 là chất duy nhất cho thấy khả năng cải thiện các triệu chứng ở cả Alzheimer và sa sút trí tuệ não mạch. EGb 761 đã được chứng minh là đóng vai trò quan trọng dù được sử dụng độc lập hay mang tính bổ trợ khi các liệu pháp khác không hiệu quả.[107] EGb 761 được xem là có khả năng bảo vệ hệ thần kinh; nó là một chất ức chế gốc tự do, cải thiện chức năng của ty thể, cũng như điều hòa chỉ số serotonin và dopamine. Nhiều nghiên cứu về tác dụng của nó ở những trường hợp mất trí từ nhẹ đến tương đối nặng đã cho thấy nó cải thiện đáng kể chức năng nhận thức, sinh hoạt hàng ngày và các triệu chứng thần kinh. Tuy vậy, nó chưa cho thấy khả năng ngăn chặn tình trạng mất trí phát triển.[107]
Thuốc chống loạn thần không điển hình có tác dụng tương đối trong việc giảm thiểu sự hung hãn và tình trạng loạn thần ở người mắc Alzheimer, nhưng lợi ích của nó lại đi kèm với những tác dụng phụ nghiêm trọng như tai biến mạch máu não, đi lại khó khăn hoặc suy giảm nhận thức.[109] Khi được sử dụng lâu dài, chúng đã cho thấy là góp phần làm tăng nguy cơ tử vong.[110]
Can thiệp tâm lý xã hội
Các biện pháp can thiệp tâm lý xã hội đóng vai trò bổ trợ cho việc điều trị bằng thuốc và có thể được phân loại thành các phương pháp mang tính hành vi, cảm xúc, nhận thức hoặc kích thích. Nghiên cứu về tác dụng của chúng còn hạn chế và hiếm khi được tiến hành riêng với Alzheimer mà thay vào đó tập trung vào chứng mất trí nói chung.[111]
Các biện pháp can thiệp hành vi có mục đích xác định tiền đề và giảm thiểu hậu quả của các vấn đề về hành vi. Phương pháp này chưa đạt được thành công trong việc cải thiện chức năng nói chung của người bệnh,[112] nhưng có thể giúp làm giảm một số hành vi cụ thể như tiểu tiện không tự chủ.[113] Chưa có số liệu chất lượng nào về tác dụng của các kỹ thuật này đối với những vấn đề hành vi khác như đi lang thang.[114][115] Liệu pháp âm nhạc cũng có tác dụng trong việc giảm thiểu các triệu chứng về hành vi và tâm lý.[116]
Các biện pháp can thiệp mang tính cảm xúc bao gồm liệu pháp hồi tưởng, liệu pháp xác nhận, trị liệu tâm lý hỗ trợ, liệu pháp tích hợp giác quan (còn được gọi là snoezelen), và liệu pháp mô phỏng hiện diện. Gần như chưa có nghiên cứu chính thức nào được tiến hành về tác dụng của trị liệu tâm lý hỗ trợ, nhưng một số bác sĩ đã đánh giá việc này có khả năng giúp người bị suy giảm nhận thức nhẹ thích nghi với bệnh.[111] Liệu pháp hồi tưởng (RT) bao gồm việc thảo luận với người bệnh về những trải nghiệm trong quá khứ lặp đi lặp lại nhiều lần với sự hỗ trợ của ảnh chụp, vật dụng trong nhà, bản ghi âm các bài hát hoặc âm thanh, hoặc những đồ vật khác từng quen thuộc với họ. Năm 2018, một nghiên cứu đánh giá hiệu quả của RT cho thấy tác dụng của liệu pháp này không ổn định, không mang ý nghĩa lâm sàng rõ ràng, và không nhất quán giữa những bối cảnh khác nhau.[117] Liệu pháp mô phỏng hiện diện (SPT) được dựa trên thuyết gắn bó và bao gồm việc bật cho bệnh nhân Alzheimer nghe một đoạn ghi âm giọng nói của những người thân nhất với họ. Đã có bằng chứng chứng minh một phần nào đó là SPT có thể giảm thiểu các hành vi thách thức.[118] Cuối cùng, liệu pháp xác nhận bao gồm việc giúp người bệnh chấp nhận thực tại và sự thật dựa trên những trải nghiệm của người khác, còn liệu pháp tích hợp giác quan thì bao gồm những bài tập kích thích các giác quan. Chưa có bằng chứng nào chứng minh tác dụng của các liệu pháp này.[119][120] Một nghiên cứu của Cochrane không tìm thấy bằng chứng nào chứng minh tác dụng của snoezelen.[121]
Các biện pháp mang tính nhận thức–bao gồm định hướng thực tại và phục hồi nhận thức–có mục đích giảm thiểu sự thiếu hụt nhận thức. Định hướng thực tại bao gồm việc cung cấp cho người bệnh những thông tin về thời gian, địa điểm hoặc con người nhằm hỗ trợ họ nhận thức được môi trường xung quanh và trạng thái của mình trong môi trường đó. Trong khi đó, phục hồi nhận thức thì cố gắng cải thiện các chức năng bị suy giảm của người bệnh bằng cách rèn luyện các kỹ năng tinh thần. Cả hai kỹ thuật này đều đã cho thấy những tác dụng nhất định trong việc cải thiện khả năng nhận thức,[122] tuy nhiên một số nghiên cứu cho thấy tác dụng đó rất ngắn ngủi, đồng thời ghi nhận những tác động tiêu cực như sự bực bội.[111]
Các biện pháp mang tính kích thích bao gồm liệu pháp nghệ thuật, liệu pháp âm nhạc, liệu pháp thú cưng, vận động cơ thể, cũng như bất kỳ hoạt động giải trí nào khác. Chúng có khả năng góp phần cải thiện hành vi, tâm trạng và (ở mức độ thấp hơn) chức năng. Tuy vậy, dù vai trò của những hiệu ứng này là quan trọng nhưng mục đích chính của việc sử dụng các liệu pháp kích thích vẫn là nhằm thay đổi thói quen sinh hoạt của người bệnh.[111]
Chăm sóc
Do Alzheimer không có thuốc chữa và người bệnh dần mất đi khả năng tự đáp ứng các nhu cầu của bản thân, việc chăm sóc người bệnh về bản chất chính là một biện pháp điều trị và cần được thực hiện một cách cẩn trọng trong suốt quá trình phát triển của bệnh.
Trong các giai đoạn đầu và giữa của bệnh, việc điều chỉnh môi trường và lối sống có thể cải thiện sự an toàn của bệnh nhân và giảm thiểu gánh nặng cho người chăm sóc.[123][124] Những sự điều chỉnh này có thể là tuân thủ một lịch trình sinh hoạt được đơn giản hóa, sử dụng khóa an toàn, gắn nhãn lên các vật dụng trong nhà, hoặc thiết kế lại các đồ dùng hàng ngày cho phù hợp với nhu cầu của người bệnh.[111][125][126] Nếu việc ăn uống trở nên khó khăn, thức ăn có thể phải được cắt nhỏ hơn hoặc thậm chí là nghiền ra.[127] Nếu người bệnh không nuốt được thức ăn thì có thể phải sử dụng dây cho ăn. Trong trường hợp đó, người chăm sóc và gia đình của bệnh nhân cần xem xét tính hiệu quả và nhân đạo của việc tiếp tục cho bệnh nhân ăn.[128][129] Bệnh nhân hiếm khi cần phải bị trói lại, tuy nhiên vẫn có những tình huống mà điều đó là cần thiết nhằm tránh thương tổn cho bệnh nhân hoặc người chăm sóc họ.[111]
Khi bệnh trở nặng, nhiều vấn đề y tế khác nhau có thể xuất hiện, như bệnh răng miệng, loét điểm tỳ, suy dinh dưỡng, vệ sinh kém, cũng như nhiễm trùng hô hấp, da hoặc mắt. Có thể ngăn ngừa chúng bằng cách kiểm soát sát sao tình trạng của người bệnh, và nếu chúng xảy ra thì người bệnh cần phải được điều trị một cách chuyên nghiệp.[130][131] Trong các giai đoạn cuối của bệnh, việc điều trị chủ yếu mang mục đích giảm nhẹ đau đớn cho người bệnh cho đến khi họ chết, và thường cần đến sự hỗ trợ của nhà an dưỡng.[132]
Tiên lượng

Alzheimer khó chẩn đoán ở các giai đoạn đầu. Người bệnh thường được chẩn đoán một cách chắc chắn là mắc bệnh khi sự suy giảm nhận thức bắt đầu gây khó khăn cho sinh hoạt hàng ngày của họ, mặc dù có thể lúc này người bệnh vẫn đang sống độc lập. Các triệu chứng sẽ phát triển từ những vấn đề nhận thức không quá nghiêm trọng như mất trí nhớ sang những mức độ rối loạn nhận thức và phi nhận thức ngày càng gia tăng, khiến người bệnh mất đi khả năng sống độc lập, đặc biệt là ở các giai đoạn cuối của bệnh.[28]
Người mắc Alzheimer sẽ bị giảm tuổi thọ.[133] Sau khi được chẩn đoán, người bệnh thường sống thêm được từ 3 đến 10 năm.[133]
Ít hơn 3% người bệnh sống thêm được trên 14 năm.[134] Khả năng sống sót của người bệnh giảm đi rất nhiều nếu họ bị suy giảm nhận thức nghiêm trọng, có chức năng cơ thể ở mức thấp, bị ngã nhiều lần, cũng như cho thấy những rối loạn khi được kiểm tra thần kinh. Các bệnh lý đồng diễn như bệnh tim mạch hay tiểu đường cũng như tiền sử lạm dụng rượu cũng góp phần làm giảm khả năng sống sót.[135][136][137] Bệnh khởi phát càng sớm thì người bệnh càng sống thêm được nhiều năm, tuy nhiên những người bệnh trẻ tuổi vẫn có tuổi thọ thấp hơn nhiều so với người khỏe mạnh cùng độ tuổi.[138] Tiên lượng của nam giới ít khả quan hơn nữ giới.[134][139]
Viêm phổi và mất nước là những nguyên nhân tử vong phổ biến nhất do Alzheimer gây ra, trong khi đó tỷ lệ bệnh nhân Alzheimer tử vong vì ung thư thấp hơn so với toàn bộ dân số.[139]
Dịch tễ học
| Tuổi | Số ca nhiễm bệnh trong 1000 người/năm |
|---|---|
| 65–69 | 3 |
| 70–74 | 6 |
| 75–79 | 9 |
| 80–84 | 23 |
| 85–89 | 40 |
| 90– | 69 |

Hai biện pháp chính được sử dụng trong nghiên cứu dịch tễ học: tỷ lệ mắc và tỷ lệ nhiễm. Tỷ lệ mắc là số trường hợp người có nguy cơ nhiễm bệnh mới trên một đơn vị thời gian (thường đơn vị xét trong 1000 người trong 1 năm), trong khi tỷ lệ nhiễm là tổng số các trường hợp mắc bệnh ở bất kỳ thời điểm nào.
Về tỷ lệ mắc, nghiên cứu theo chiều dọc (các nghiên cứu mà một dân số nhiễm bệnh được theo sau trong những năm qua) cung cấp tỉ lệ từ 10 đến 15 người trong 1000 người trong 1 năm, có nghĩa là một nửa số trường hợp mất trí mới phát hiện mỗi năm là mắc bệnh Alzheimer. Tiến độ tuổi là một yếu tố nguy cơ chính cho tỷ lệ mắc bệnh: mỗi 5 năm sau tuổi 65, các nguy cơ nhiễm bệnh khoảng gấp đôi, tăng từ 3 đến 69 người trong 1000 trong 1 năm. Ngoài ra còn có sự khác biệt giới tính ở các mức tỷ lệ, phụ nữ có nguy cơ phát triển AD cao hơn nam.
Tổ chức Y tế Thế giới ước tính rằng trong năm 2005, 0,379% người trên thế giới mắc bệnh, và tỷ lệ sẽ tăng lên 0,441% vào năm 2015 và 0,556% vào năm 2030. Các nghiên cứu khác cũng cho kết luận tương tự.
Đọc thêm
- Alzheimer's Disease: Unraveling the Mystery. US Department of Health and Human Services, National Institute on Aging, NIH. 2008. Bản gốc lưu trữ ngày 1 tháng 10 năm 2008. Truy cập ngày 4 tháng 3 năm 2010.
- Can Alzheimer's Disease Be Prevented?. US Department of Health and Human Services, National Institute on Aging, NIH. 2009. Bản gốc lưu trữ ngày 3 tháng 12 năm 2010. Truy cập ngày 4 tháng 3 năm 2010.
- Caring for a Person with Alzheimer's Disease: Your Easy-to-Use Guide from the National Institute on Aging. US Department of Health and Human Services, National Institute on Aging, NIH. 2009. Bản gốc lưu trữ ngày 3 tháng 12 năm 2010. Truy cập ngày 4 tháng 3 năm 2010.
- Cummings JL, Frank JC, Cherry D, Kohatsu ND, Kemp B, Hewett L, Mittman B (2002). “Guidelines for managing Alzheimer's disease: Part I. Assessment”. American Family Physician. 65 (11): 2263–2272. PMID 12074525.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- Cummings JL, Frank JC, Cherry D, Kohatsu ND, Kemp B, Hewett L, Mittman B (2002). “Guidelines for managing Alzheimer's disease: Part II. Treatment”. American Family Physician. 65 (12): 2525–2534. PMID 12086242.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- Russell D, Barston S, White M (ngày 19 tháng 12 năm 2007). “Alzheimer's Behavior Management: Learn to manage common behavior problems”. helpguide.org. Bản gốc lưu trữ ngày 23 tháng 2 năm 2008. Truy cập ngày 29 tháng 2 năm 2008.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
Chú thích
- ^ a b c d e f g h i j k Burns A, Iliffe S (tháng 2 năm 2009). “Alzheimer's disease”. BMJ. 338: b158. doi:10.1136/bmj.b158. PMID 19196745. S2CID 8570146.
- ^ a b c d e f g “Dementia Fact sheet”. World Health Organization. tháng 9 năm 2020.
- ^ a b Mendez MF (tháng 11 năm 2012). “Early-onset Alzheimer's disease: nonamnestic subtypes and type 2 AD”. Archives of Medical Research. 43 (8): 677–85. doi:10.1016/j.arcmed.2012.11.009. PMC 3532551. PMID 23178565.
- ^ Ballard C, Gauthier S, Corbett A, Brayne C, Aarsland D, Jones E (tháng 3 năm 2011). “Alzheimer's disease”. Lancet. 377 (9770): 1019–31. doi:10.1016/S0140-6736(10)61349-9. PMID 21371747. S2CID 20893019.
- ^ a b “Dementia diagnosis and assessment” (PDF). National Institute for Health and Care Excellence (NICE). Bản gốc (PDF) lưu trữ ngày 5 tháng 12 năm 2014. Truy cập ngày 30 tháng 11 năm 2014.
- ^ Commission de la transparence (tháng 6 năm 2012). “Drugs for Alzheimer's disease: best avoided. No therapeutic advantage” [Drugs for Alzheimer's disease: best avoided. No therapeutic advantage]. Prescrire International. 21 (128): 150. PMID 22822592.
- ^ a b Querfurth HW, LaFerla FM (tháng 1 năm 2010). “Alzheimer's disease”. The New England Journal of Medicine. 362 (4): 329–44. doi:10.1056/NEJMra0909142. PMID 20107219. S2CID 205115756.
- ^ a b GBD 2015 Disease Injury Incidence Prevalence Collaborators (tháng 10 năm 2016). “Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990-2015: a systematic analysis for the Global Burden of Disease Study 2015”. Lancet. 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ^ a b GBD 2015 Mortality Causes of Death Collaborators (tháng 10 năm 2016). “Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980-2015: a systematic analysis for the Global Burden of Disease Study 2015”. Lancet. 388 (10053): 1459–1544. doi:10.1016/S0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ^ a b c d e “Alzheimer's Disease Fact Sheet”. National Institute on Aging (bằng tiếng Anh). Truy cập ngày 25 tháng 1 năm 2021.
- ^ Todd S, Barr S, Roberts M, Passmore AP (tháng 11 năm 2013). “Survival in dementia and predictors of mortality: a review”. International Journal of Geriatric Psychiatry. 28 (11): 1109–24. doi:10.1002/gps.3946. PMID 23526458. S2CID 25445595.
- ^ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênLong - ^ “Study reveals how APOE4 gene may increase risk for dementia”. National Institute on Aging (bằng tiếng Anh). Truy cập ngày 17 tháng 3 năm 2021.
- ^ a b Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênHsu - ^ a b Thompson CA, Spilsbury K, Hall J, Birks Y, Barnes C, Adamson J (tháng 7 năm 2007). “Systematic review of information and support interventions for caregivers of people with dementia”. BMC Geriatrics. 7: 18. doi:10.1186/1471-2318-7-18. PMC 1951962. PMID 17662119.
- ^ Forbes D, Forbes SC, Blake CM, Thiessen EJ, Forbes S (tháng 4 năm 2015). “Exercise programs for people with dementia”. The Cochrane Database of Systematic Reviews (Submitted manuscript). 132 (4): CD006489. doi:10.1002/14651858.CD006489.pub4. PMID 25874613.
- ^ National Institute for Health and Clinical Excellence. “Low-dose antipsychotics in people with dementia”. National Institute for Health and Care Excellence (NICE). Bản gốc lưu trữ ngày 5 tháng 12 năm 2014. Truy cập ngày 29 tháng 11 năm 2014.
- ^ “Information for Healthcare Professionals: Conventional Antipsychotics”. US Food and Drug Administration. 16 tháng 6 năm 2008. Bản gốc lưu trữ ngày 29 tháng 11 năm 2014. Truy cập ngày 29 tháng 11 năm 2014.
- ^ Viña, Jose; Lloret, Ana (2010). “Why women have more Alzheimer's disease than men: gender and mitochondrial toxicity of amyloid-beta peptide”. Journal of Alzheimer's disease: JAD. 20 Suppl 2: S527–533. doi:10.3233/JAD-2010-100501. ISSN 1875-8908. PMID 20442496.
- ^ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênpmid9661992 - ^ Hurd, Michael D.; Martorell, Paco; Delavande, Adeline; Mullen, Kathleen J.; Langa, Kenneth M. (4 tháng 4 năm 2013). “Monetary Costs of Dementia in the United States”. New England Journal of Medicine. 368 (14): 1326–1334. doi:10.1056/NEJMsa1204629. PMC 3959992. PMID 23550670. Truy cập ngày 30 tháng 3 năm 2021.
- ^ Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênpmid17222085 - ^ a b Bäckman L, Jones S, Berger AK, Laukka EJ, Small BJ (2004). “Multiple cognitive deficits during the transition to Alzheimer's disease”. J Intern Med. 256 (3): 195–204. doi:10.1111/j.1365-2796.2004.01386.x. PMID 15324363. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Nygård L (2003). “Instrumental activities of daily living: a stepping-stone towards Alzheimer's disease diagnosis in subjects with mild cognitive impairment?”. Acta Neurol Scand. Suppl (179): 42–6. doi:10.1034/j.1600-0404.107.s179.8.x. PMID 12603250. Chú thích có tham số trống không rõ:
|month=(trợ giúp) - ^ a b Arnáiz E, Almkvist O (2003). “Neuropsychological features of mild cognitive impairment and preclinical Alzheimer's disease”. Acta Neurol. Scand., Suppl. 179: 34–41. doi:10.1034/j.1600-0404.107.s179.7.x. PMID 12603249. Truy cập ngày 12 tháng 6 năm 2008.
- ^ a b Landes AM, Sperry SD, Strauss ME, Geldmacher DS (2001). “Apathy in Alzheimer's disease”. J Am Geriatr Soc. 49 (12): 1700–7. doi:10.1046/j.1532-5415.2001.49282.x. PMID 11844006. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^
Petersen RC (2007). “The current status of mild cognitive impairment—what do we tell our patients?”. Nat Clin Pract Neurol. 3 (2): 60–1. doi:10.1038/ncpneuro0402. PMID 17279076. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ a b c d e f g h i j k l m n o p q r s t u v w Förstl H, Kurz A (1999). “Clinical features of Alzheimer's disease”. European Archives of Psychiatry and Clinical Neuroscience. 249 (6): 288–290. doi:10.1007/s004060050101. PMID 10653284.
- ^
Carlesimo GA, Oscar-Berman M (1992). “Memory deficits in Alzheimer's patients: a comprehensive review”. Neuropsychol Rev. 3 (2): 119–69. doi:10.1007/BF01108841. PMID 1300219. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ Jelicic M, Bonebakker AE, Bonke B (1995). “Implicit memory performance of patients with Alzheimer's disease: a brief review”. International Psychogeriatrics. 7 (3): 385–392. doi:10.1017/S1041610295002134. PMID 8821346.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ a b Taler V, Phillips NA (2008). “Language performance in Alzheimer's disease and mild cognitive impairment: a comparative review”. J Clin Exp Neuropsychol. 30 (5): 501–56. doi:10.1080/13803390701550128. PMID 1856925. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ a b c Frank EM (1994). “Effect of Alzheimer's disease on communication function”. J S C Med Assoc. 90 (9): 417–23. PMID 7967534. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ Volicer L, Harper DG, Manning BC, Goldstein R, Satlin A (2001). “Sundowning and circadian rhythms in Alzheimer's disease”. Am J Psychiatry. 158 (5): 704–11. doi:10.1176/appi.ajp.158.5.704. PMID 11329390. Truy cập ngày 27 tháng 8 năm 2008. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Gold DP, Reis MF, Markiewicz D, Andres D (1995). “When home caregiving ends: a longitudinal study of outcomes for caregivers of relatives with dementia”. J Am Geriatr Soc. 43 (1): 10–6. PMID 7806732. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Francis PT, Palmer AM, Snape M, Wilcock GK (1999). “The cholinergic hypothesis of Alzheimer's disease: a review of progress”. J. Neurol. Neurosurg. Psychiatr. 66 (2): 137–47. doi:10.1136/jnnp.66.2.137. PMC 1736202. PMID 10071091. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Shen ZX (2004). “Brain cholinesterases: II. The molecular and cellular basis of Alzheimer's disease”. Med Hypotheses. 63 (2): 308–21. doi:10.1016/j.mehy.2004.02.031. PMID 15236795.
- ^ a b Wenk GL (2003). “Neuropathologic changes in Alzheimer's disease”. J Clin Psychiatry. 64 Suppl 9: 7–10. PMID 12934968.
- ^ Hardy J, Allsop D (1991). “Amyloid deposition as the central event in the aetiology of Alzheimer's disease”. Trends Pharmacol. Sci. 12 (10): 383–88. doi:10.1016/0165-6147(91)90609-V. PMID 1763432. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ a b Mudher A, Lovestone S (2002). “Alzheimer's disease-do tauists and baptists finally shake hands?”. Trends Neurosci. 25 (1): 22–26. doi:10.1016/S0166-2236(00)02031-2. PMID 11801334. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ Nistor M, Don M, Parekh M; và đồng nghiệp (2007). “Alpha- and beta-secretase activity as a function of age and beta-amyloid in Down syndrome and normal brain”. Neurobiol Aging. 28 (10): 1493–1506. doi:10.1016/j.neurobiolaging.2006.06.023. PMID 16904243. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Lott IT, Head E (2005). “Alzheimer disease and Down syndrome: factors in pathogenesis”. Neurobiol Aging. 26 (3): 383–89. doi:10.1016/j.neurobiolaging.2004.08.005. PMID 15639317. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ Polvikoski T, Sulkava R, Haltia M; và đồng nghiệp (1995). “Apolipoprotein E, dementia, and cortical deposition of beta-amyloid protein”. N Engl J Med. 333 (19): 1242–47. doi:10.1056/NEJM199511093331902. PMID 7566000. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Transgenic mice:
- Games D, Adams D, Alessandrini R; và đồng nghiệp (1995). “Alzheimer-type neuropathology in transgenic mice overexpressing V717F beta-amyloid precursor protein”. Nature. 373 (6514): 523–27. doi:10.1038/373523a0. PMID 7845465. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - Masliah E, Sisk A, Mallory M, Mucke L, Schenk D, Games D (1996). “Comparison of neurodegenerative pathology in transgenic mice overexpressing V717F beta-amyloid precursor protein and Alzheimer's disease”. J Neurosci. 16 (18): 5795–811. PMID 8795633. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - Hsiao K, Chapman P, Nilsen S; và đồng nghiệp (1996). “Correlative memory deficits, Abeta elevation, and amyloid plaques in transgenic mice”. Science (journal). 274 (5284): 99–102. doi:10.1126/science.274.5284.99. PMID 8810256. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - Lalonde R, Dumont M, Staufenbiel M, Sturchler-Pierrat C, Strazielle C. (2002). “Spatial learning, exploration, anxiety, and motor coordination in female APP23 transgenic mice with the Swedish mutation”. Brain Research (journal). 956 (1): 36–44, year=2002. doi:10.1016/S0006-8993(02)03476-5. PMID 12426044. Thiếu dấu sổ thẳng trong:
|pages=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- Games D, Adams D, Alessandrini R; và đồng nghiệp (1995). “Alzheimer-type neuropathology in transgenic mice overexpressing V717F beta-amyloid precursor protein”. Nature. 373 (6514): 523–27. doi:10.1038/373523a0. PMID 7845465. Đã bỏ qua tham số không rõ
- ^ Holmes C, Boche D, Wilkinson D; và đồng nghiệp (2008). “Long-term effects of Abeta42 immunisation in Alzheimer's disease: follow-up of a randomised, placebo-controlled phase I trial”. Lancet. 372 (9634): 216–23. doi:10.1016/S0140-6736(08)61075-2. PMID 18640458. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^
Lacor PN; Buniel, MC; Furlow, PW; Clemente, AS; Velasco, PT; Wood, M; Viola, KL; Klein, WL; và đồng nghiệp (2007). “Aß Oligomer-Induced Aberrations in Synapse Composition, Shape, and Density Provide a Molecular Basis for Loss of Connectivity in Alzheimer's Disease”. Journal of Neuroscience. 27 (4): 796–807. doi:10.1523/JNEUROSCI.3501-06.2007. PMID 17251419. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp) - ^
Lauren J, Gimbel D; và đồng nghiệp (2009). “Cellular prion protein mediates impairment of synaptic plasticity by amyloid-beta oligomers”. Nature. 457 (7233): 1128–32. doi:10.1038/nature07761. PMC 2748841. PMID 19242475. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp) - ^ a b Anatoly Nikolaev & Todd McLaughlin, Dennis O'Leary, Marc Tessier-Lavigne (ngày 19 tháng 2 năm 2009). “N-APP binds DR6 to cause axon pruning and neuron death via distinct caspases”. Nature. 457 (7232): 981–989. doi:10.1038/nature07767. ISSN 0028-0836. PMC 2677572. PMID 19225519. Kiểm tra giá trị ngày tháng trong:
|access-date=(trợ giúp);|ngày truy cập=cần|url=(trợ giúp)Quản lý CS1: sử dụng tham số tác giả (liên kết) - ^ Schmitz C, Rutten BP, Pielen A; và đồng nghiệp (2004). “Hippocampal neuron loss exceeds amyloid plaque load in a transgenic mouse model of Alzheimer's disease”. Am J Pathol. 164 (4): 1495–1502. doi:10.1016/S0002-9440(10)63235-X. PMC 1615337. PMID 15039236. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Goedert M, Spillantini MG, Crowther RA (1991). “Tau proteins and neurofibrillary degeneration”. Brain Pathol. 1 (4): 279–86. doi:10.1111/j.1750-3639.1991.tb00671.x. PMID 1669718. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Iqbal K, Alonso Adel C, Chen S; và đồng nghiệp (2005). “Tau pathology in Alzheimer disease and other tauopathies”. Biochim Biophys Acta. 1739 (2–3): 198–210. doi:10.1016/j.bbadis.2004.09.008. PMID 15615638. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Chun W, Johnson GV (2007). “The role of tau phosphorylation and cleavage in neuronal cell death”. Front Biosci. 12: 733–56. doi:10.2741/2097. PMID 17127334.
- ^
Itzhaki RF, Wozniak MA (2008). “Herpes simplex virus type 1 in Alzheimer's disease: the enemy within”. J Alzheimers Dis. 13 (4): 393–405. ISSN 1387-2877. PMID 18487848. Truy cập ngày 5 tháng 2 năm 2011. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ PMID 19775776 (PMID 19775776)
Citation will be completed automatically in a few minutes. Jump the queue or expand by hand - ^ PMID 15665415 (PMID 15665415)
Citation will be completed automatically in a few minutes. Jump the queue or expand by hand - ^ PMID 18596894 (PMID 18596894)
Citation will be completed automatically in a few minutes. Jump the queue or expand by hand - ^ PMID 19075578 (PMID 19075578)
Citation will be completed automatically in a few minutes. Jump the queue or expand by hand - ^ a b c Heneka MT, Nadrigny F, Regen T, Martinez-Hernandez A, Dumitrescu-Ozimek L, Terwel D, Jardanhazi-Kurutz D, Walter J, Kirchhoff F, Hanisch UK, Kummer MP. (2010). Locus ceruleus controls Alzheimer's disease pathology by modulating microglial functions through norepinephrine. Proc Natl Acad Sci U S A. 107:6058–6063 doi:10.1073/pnas.0909586107 PMID 20231476
- ^ Moan R (ngày 20 tháng 7 năm 2009). “MRI software accurately IDs preclinical Alzheimer's disease”. Diagnostic Imaging. Bản gốc lưu trữ ngày 16 tháng 5 năm 2016. Truy cập ngày 24 tháng 4 năm 2011.
- ^ a b Tiraboschi P, Hansen LA, Thal LJ, Corey-Bloom J (2004). “The importance of neuritic plaques and tangles to the development and evolution of AD”. Neurology. 62 (11): 1984–9. PMID 15184601. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Bouras C, Hof PR, Giannakopoulos P, Michel JP, Morrison JH (1994). “Regional distribution of neurofibrillary tangles and senile plaques in the cerebral cortex of elderly patients: a quantitative evaluation of a one-year autopsy population from a geriatric hospital”. Cereb. Cortex. 4 (2): 138–50. doi:10.1093/cercor/4.2.138. PMID 8038565.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Kotzbauer PT, Trojanowsk JQ, Lee VM (2001). “Lewy body pathology in Alzheimer's disease”. J Mol Neurosci. 17 (2): 225–32. doi:10.1385/JMN:17:2:225. PMID 11816795. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Hashimoto M, Rockenstein E, Crews L, Masliah E (2003). “Role of protein aggregation in mitochondrial dysfunction and neurodegeneration in Alzheimer's and Parkinson's diseases”. Neuromolecular Med. 4 (1–2): 21–36. doi:10.1385/NMM:4:1-2:21. PMID 14528050.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Priller C, Bauer T, Mitteregger G, Krebs B, Kretzschmar HA, Herms J (2006). “Synapse formation and function is modulated by the amyloid precursor protein”. J. Neurosci. 26 (27): 7212–21. doi:10.1523/JNEUROSCI.1450-06.2006. PMID 16822978. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Turner PR, O'Connor K, Tate WP, Abraham WC (2003). “Roles of amyloid precursor protein and its fragments in regulating neural activity, plasticity and memory”. Prog. Neurobiol. 70 (1): 1–32. doi:10.1016/S0301-0082(03)00089-3. PMID 12927332. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Hooper NM (2005). “Roles of proteolysis and lipid rafts in the processing of the amyloid precursor protein and prion protein”. Biochem. Soc. Trans. 33 (Pt 2): 335–8. doi:10.1042/BST0330335. PMID 15787600. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ Ohnishi S, Takano K (2004). “Amyloid fibrils from the viewpoint of protein folding”. Cell. Mol. Life Sci. 61 (5): 511–24. doi:10.1007/s00018-003-3264-8. PMID 15004691. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ Hernández F, Avila J (2007). “Tauopathies”. Cell. Mol. Life Sci. 64 (17): 2219–33. doi:10.1007/s00018-007-7220-x. PMID 17604998. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ Van Broeck B, Van Broeckhoven C, Kumar-Singh S (2007). “Current insights into molecular mechanisms of Alzheimer disease and their implications for therapeutic approaches”. Neurodegener Dis. 4 (5): 349–65. doi:10.1159/000105156. PMID 17622778.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Yankner BA, Duffy LK, Kirschner DA (1990). “Neurotrophic and neurotoxic effects of amyloid beta protein: reversal by tachykinin neuropeptides”. Science (journal). 250 (4978): 279–82. doi:10.1126/science.2218531. PMID 2218531. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Chen X, Yan SD (2006). “Mitochondrial Abeta: a potential cause of metabolic dysfunction in Alzheimer's disease”. IUBMB Life. 58 (12): 686–94. doi:10.1080/15216540601047767. PMID 17424907. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ Greig NH, Mattson MP, Perry T; và đồng nghiệp (2004). “New therapeutic strategies and drug candidates for neurodegenerative diseases: p53 and TNF-alpha inhibitors, and GLP-1 receptor agonists”. Ann. N. Y. Acad. Sci. 1035: 290–315. doi:10.1196/annals.1332.018. PMID 15681814. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Tapia-Arancibia L, Aliaga E, Silhol M, Arancibia S (2008). “New insights into brain BDNF function in normal aging and Alzheimer disease”. Brain Research Reviews. 59 (1): 201–20. doi:10.1016/j.brainresrev.2008.07.007. PMID 18708092. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Schindowski K, Belarbi K, Buée L (2008). “Neurotrophic factors in Alzheimer's disease: role of axonal transport”. Genes, Brain and Behavior. 7 (Suppl 1): 43–56. doi:10.1111/j.1601-183X.2007.00378.x. PMC 2228393. PMID 18184369. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ a b c Blennow K, de Leon MJ, Zetterberg H (2006). “Alzheimer's disease”. Lancet. 368 (9533): 387–403. doi:10.1016/S0140-6736(06)69113-7. PMID 16876668. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ a b c Waring SC, Rosenberg RN (2008). “Genome-wide association studies in Alzheimer disease”. Arch Neurol. 65 (3): 329–34. doi:10.1001/archneur.65.3.329. PMID 18332245. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ Selkoe DJ (1999). “Translating cell biology into therapeutic advances in Alzheimer's disease”. Nature. 399 (6738 Suppl): A23–31. doi:10.1038/19866. PMID 10392577. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ Borchelt DR, Thinakaran G, Eckman CB; và đồng nghiệp (1996). “Familial Alzheimer's disease-linked presenilin 1 variants elevate Aβ1-42/1-40 ratio in vitro and in vivo”. Neuron. 17 (5): 1005–13. doi:10.1016/S0896-6273(00)80230-5. PMID 8938131. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Shioi J, Georgakopoulos A, Mehta P; và đồng nghiệp (2007). “FAD mutants unable to increase neurotoxic Aβ 42 suggest that mutation effects on neurodegeneration may be independent of effects on Abeta”. J Neurochem. 101 (3): 674–81. doi:10.1111/j.1471-4159.2006.04391.x. PMID 17254019. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Strittmatter WJ, Saunders AM, Schmechel D; và đồng nghiệp (1993). “Apolipoprotein E: high-avidity binding to beta-amyloid and increased frequency of type 4 allele in late-onset familial Alzheimer disease”. Proc. Natl. Acad. Sci. USA. 90 (5): 1977–81. doi:10.1073/pnas.90.5.1977. PMC 46003. PMID 8446617. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ a b Mahley RW, Weisgraber KH, Huang Y (2006). “Apolipoprotein E4: a causative factor and therapeutic target in neuropathology, including Alzheimer's disease”. Proc. Natl. Acad. Sci. U.S.A. 103 (15): 5644–51. doi:10.1073/pnas.0600549103. PMC 1414631. PMID 16567625. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Prevention recommendations not supported:
- Kawas CH (2006). “Medications and diet: protective factors for AD?”. Alzheimer Dis Assoc Disord. 20 (3 Suppl 2): S89–96. PMID 16917203.
- Luchsinger JA, Mayeux R (2004). “Dietary factors and Alzheimer's disease”. Lancet Neurol. 3 (10): 579–87. doi:10.1016/S1474-4422(04)00878-6. PMID 15380154.
- Luchsinger JA, Noble JM, Scarmeas N (2007). “Diet and Alzheimer's disease”. Curr Neurol Neurosci Rep. 7 (5): 366–72. doi:10.1007/s11910-007-0057-8. PMID 17764625.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- “Independent Panel Finds Insufficient Evidence to Support Preventive Measures for Alzheimer's Disease” (Thông cáo báo chí). National Institutes of Health. ngày 28 tháng 4 năm 2010.
- Daviglus ML; và đồng nghiệp (April 26–28, 2010). “NIH State-of-the-Science Conference: Preventing Alzheimer's Disease and Cognitive Decline”. “Và đồng nghiệp” được ghi trong:
|tác giả 1=(trợ giúp)
- ^ Szekely CA, Breitner JC, Zandi PP (2007). “Prevention of Alzheimer's disease”. Int Rev Psychiatry. 19 (6): 693–706. doi:10.1080/09540260701797944. PMID 18092245.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Patterson C, Feightner JW, Garcia A, Hsiung GY, MacKnight C, Sadovnick AD (2008). “Diagnosis and treatment of dementia: 1. Risk assessment and primary prevention of Alzheimer disease”. CMAJ. 178 (5): 548–56. doi:10.1503/cmaj.070796. PMC 2244657. PMID 18299540. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Rosendorff C, Beeri MS, Silverman JM (2007). “Cardiovascular risk factors for Alzheimer's disease”. Am J Geriatr Cardiol. 16 (3): 143–9. doi:10.1111/j.1076-7460.2007.06696.x. PMID 17483665.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Reiss AB, Wirkowski E (2007). “Role of HMG-CoA reductase inhibitors in neurological disorders: progress to date”. Drugs. 67 (15): 2111–20. doi:10.2165/00003495-200767150-00001. PMID 17927279.
- ^ Kuller LH (2007). “Statins and dementia”. Curr Atheroscler Rep. 9 (2): 154–61. doi:10.1007/s11883-007-0012-9. PMID 17877925. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ Solfrizzi V, Capurso C, D'Introno A; và đồng nghiệp (2008). “Lifestyle-related factors in predementia and dementia syndromes”. Expert Rev Neurother. 8 (1): 133–58. doi:10.1586/14737175.8.1.133. PMID 18088206. Đã bỏ qua tham số không rõ
|month=(trợ giúp); “Và đồng nghiệp” được ghi trong:|author=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ a b Boothby LA, Doering PL (2005). “Vitamin C and vitamin E for Alzheimer's disease”. Ann Pharmacother. 39 (12): 2073–80. doi:10.1345/aph.1E495. PMID 16227450. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ Isaac MG, Quinn R, Tabet N (2008). “Vitamin E for Alzheimer's disease and mild cognitive impairment”. Cochrane Database Syst Rev (3): CD002854. doi:10.1002/14651858.CD002854.pub2. PMID 18646084.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Malouf R, Grimley Evans J (2008). “Folic acid with or without vitamin B12 for the prevention and treatment of healthy elderly and demented people”. Cochrane Database Syst Rev (4): CD004514. doi:10.1002/14651858.CD004514.pub2. PMID 18843658.
- ^ Wald DS, Kasturiratne A, Simmonds M (tháng 6 năm 2010). “Effect of folic acid, with or without other B vitamins, on cognitive decline: meta-analysis of randomized trials”. The American Journal of Medicine. 123 (6): 522–527.e2. doi:10.1016/j.amjmed.2010.01.017. PMID 20569758.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Ringman JM, Frautschy SA, Cole GM, Masterman DL, Cummings JL (2005). “A potential role of the curry spice curcumin in Alzheimer's disease”. Curr Alzheimer Res. 2 (2): 131–6. doi:10.2174/1567205053585882. ISSN 1567-2050. PMC 1702408. PMID 15974909. Đã bỏ qua tham số không rõ
|month=(trợ giúp)Quản lý CS1: nhiều tên: danh sách tác giả (liên kết) - ^ Aggarwal BB, Harikumar KB (2009). “Potential therapeutic effects of curcumin, the anti-inflammatory agent, against neurodegenerative, cardiovascular, pulmonary, metabolic, autoimmune and neoplastic diseases”. Int J Biochem Cell Biol. 41 (1): 40–59. doi:10.1016/j.biocel.2008.06.010. PMC 2637808. PMID 18662800. Đã bỏ qua tham số không rõ
|month=(trợ giúp) - ^ a b c Birks JS, Harvey RJ (tháng 6 năm 2018). “Donepezil for dementia due to Alzheimer's disease”. The Cochrane Database of Systematic Reviews. 6: CD001190. doi:10.1002/14651858.CD001190.pub3. PMC 6513124. PMID 29923184.
- ^ a b Birks JS, Grimley Evans J (tháng 4 năm 2015). Birks JS (biên tập). “Rivastigmine for Alzheimer's disease”. The Cochrane Database of Systematic Reviews (4): CD001191. doi:10.1002/14651858.CD001191.pub3. PMID 25858345.
- ^ Fink HA, Linskens EJ, MacDonald R, và đồng nghiệp (tháng 5 năm 2020). “Benefits and Harms of Prescription Drugs and Supplements for Treatment of Clinical Alzheimer-Type Dementia”. Annals of Internal Medicine. 172 (10): 656–668. doi:10.7326/M19-3887. PMID 32340037. S2CID 216595473.
- ^ Geula C, Mesulam MM (1995). “Cholinesterases and the pathology of Alzheimer disease”. Alzheimer Disease and Associated Disorders. 9 Suppl 2: 23–28. doi:10.1097/00002093-199501002-00005. PMID 8534419.
- ^ Stahl SM (tháng 11 năm 2000). “The new cholinesterase inhibitors for Alzheimer's disease, Part 2: illustrating their mechanisms of action”. The Journal of Clinical Psychiatry. 61 (11): 813–14. doi:10.4088/JCP.v61n1101. PMID 11105732.
- ^ a b Birks J (tháng 1 năm 2006). Birks J (biên tập). “Cholinesterase inhibitors for Alzheimer's disease”. The Cochrane Database of Systematic Reviews (1): CD005593. doi:10.1002/14651858.CD005593. PMID 16437532.
- ^ Raschetti R, Albanese E, Vanacore N, Maggini M (tháng 11 năm 2007). “Cholinesterase inhibitors in mild cognitive impairment: a systematic review of randomised trials”. PLOS Medicine. 4 (11): e338. doi:10.1371/journal.pmed.0040338. PMC 2082649. PMID 18044984.
- ^ Alldredge BK, Corelli RL, Ernst ME, Guglielmo BJ, Jacobson PA, Kradjan WA, Williams BR (2013). Applied therapeutics : the clinical use of drugs (ấn bản 10). Baltimore: Wolters Kluwer Health/Lippincott Williams & Wilkins. tr. 2385. ISBN 978-1-60913-713-7.
- ^ a b Lipton SA (tháng 2 năm 2006). “Paradigm shift in neuroprotection by NMDA receptor blockade: memantine and beyond”. Nature Reviews. Drug Discovery. 5 (2): 160–70. doi:10.1038/nrd1958. PMID 16424917. S2CID 21379258.
- ^ “Memantine”. US National Library of Medicine (Medline). 4 tháng 1 năm 2004. Bản gốc lưu trữ ngày 22 tháng 2 năm 2010. Truy cập ngày 3 tháng 2 năm 2010.
- ^ McShane R, Westby MJ, Roberts E, Minakaran N, Schneider L, Farrimond LE, Maayan N, Ware J, Debarros J (tháng 5 năm 2019). “Memantine for dementia”. The Cochrane Database of Systematic Reviews. 3 (3): CD003154. doi:10.1002/14651858.CD003154.pub6. PMC 6425228. PMID 30891742.
- ^ “Namenda prescribing information” (PDF). Forest Pharmaceuticals. Bản gốc (PDF) lưu trữ ngày 27 tháng 2 năm 2008. Truy cập ngày 19 tháng 2 năm 2008. (primary source)
- ^ Raina P, Santaguida P, Ismaila A, Patterson C, Cowan D, Levine M, Booker L, Oremus M (tháng 3 năm 2008). “Effectiveness of cholinesterase inhibitors and memantine for treating dementia: evidence review for a clinical practice guideline”. Annals of Internal Medicine. 148 (5): 379–97. doi:10.7326/0003-4819-148-5-200803040-00009. PMID 18316756. S2CID 22235353.
- ^ a b c Kandiah N, Ong PA, Yuda T, và đồng nghiệp (tháng 2 năm 2019). “Treatment of dementia and mild cognitive impairment with or without cerebrovascular disease: Expert consensus on the use of Ginkgo biloba extract, EGb 761®”. CNS Neurosci Ther. 25 (2): 288–298. doi:10.1111/cns.13095. PMC 6488894. PMID 30648358.
- ^ McKeage K, Lyseng-Williamson KA (2018). “Ginkgo biloba extract EGb 761® in the symptomatic treatment of mild-to-moderate dementia: a profile of its use”. Drugs Ther Perspect. 34 (8): 358–366. doi:10.1007/s40267-018-0537-8. PMC 6267544. PMID 30546253.
- ^ Ballard C, Waite J (tháng 1 năm 2006). Ballard CG (biên tập). “The effectiveness of atypical antipsychotics for the treatment of aggression and psychosis in Alzheimer's disease”. The Cochrane Database of Systematic Reviews (1): CD003476. doi:10.1002/14651858.CD003476.pub2. PMID 16437455.
- ^ Ballard C, Hanney ML, Theodoulou M, Douglas S, McShane R, Kossakowski K, Gill R, Juszczak E, Yu LM, Jacoby R (tháng 2 năm 2009). “The dementia antipsychotic withdrawal trial (DART-AD): long-term follow-up of a randomised placebo-controlled trial”. The Lancet Neurology. 8 (2): 151–57. doi:10.1016/S1474-4422(08)70295-3. PMID 19138567. S2CID 23000439. Tóm lược dễ hiểu.
- ^ a b c d e f Rabins PV, Blacker D, Rovner BW, và đồng nghiệp (Steering Committee on Practice Guidelines) (tháng 12 năm 2007). “American Psychiatric Association practice guideline for the treatment of patients with Alzheimer's disease and other dementias. Second edition”. The American Journal of Psychiatry. 164 (12 Suppl): 5–56. PMID 18340692.
- ^ Bottino CM, Carvalho IA, Alvarez AM, và đồng nghiệp (tháng 12 năm 2005). “Cognitive rehabilitation combined with drug treatment in Alzheimer's disease patients: a pilot study”. Clinical Rehabilitation. 19 (8): 861–69. doi:10.1191/0269215505cr911oa. PMID 16323385. S2CID 21290731.
- ^ Doody RS, Stevens JC, Beck C, và đồng nghiệp (tháng 5 năm 2001). “Practice parameter: management of dementia (an evidence-based review). Report of the Quality Standards Subcommittee of the American Academy of Neurology”. Neurology. 56 (9): 1154–66. doi:10.1212/WNL.56.9.1154. PMID 11342679. S2CID 10711725.
- ^ Hermans DG, Htay UH, McShane R (tháng 1 năm 2007). “Non-pharmacological interventions for wandering of people with dementia in the domestic setting”. The Cochrane Database of Systematic Reviews (1): CD005994. doi:10.1002/14651858.CD005994.pub2. PMC 6669244. PMID 17253573.
- ^ Robinson L, Hutchings D, Dickinson HO, Corner L, Beyer F, Finch T, Hughes J, Vanoli A, Ballard C, Bond J (tháng 1 năm 2007). “Effectiveness and acceptability of non-pharmacological interventions to reduce wandering in dementia: a systematic review”. International Journal of Geriatric Psychiatry. 22 (1): 9–22. doi:10.1002/gps.1643. PMID 17096455. S2CID 45660235.
- ^ Abraha I, Rimland JM, Trotta FM, Dell'Aquila G, Cruz-Jentoft A, Petrovic M, Gudmundsson A, Soiza R, O'Mahony D, Guaita A, Cherubini A (tháng 3 năm 2017). “Systematic review of systematic reviews of non-pharmacological interventions to treat behavioural disturbances in older patients with dementia. The SENATOR-OnTop series”. BMJ Open. 7 (3): e012759. doi:10.1136/bmjopen-2016-012759. PMC 5372076. PMID 28302633.
- ^ Woods B, O'Philbin L, Farrell EM, Spector AE, Orrell M (tháng 3 năm 2018). “Reminiscence therapy for dementia”. The Cochrane Database of Systematic Reviews. 3: CD001120. doi:10.1002/14651858.CD001120.pub3. PMC 6494367. PMID 29493789.
- ^ Zetteler J (tháng 11 năm 2008). “Effectiveness of simulated presence therapy for individuals with dementia: a systematic review and meta-analysis”. Aging & Mental Health. 12 (6): 779–85. doi:10.1080/13607860802380631. PMID 19023729. S2CID 39529938.
- ^ Neal M, Barton Wright P (2003). Neal M (biên tập). “Validation therapy for dementia”. The Cochrane Database of Systematic Reviews (3): CD001394. doi:10.1002/14651858.CD001394. PMID 12917907.
- ^ Chung JC, Lai CK, Chung PM, French HP (2002). Chung JC (biên tập). “Snoezelen for dementia”. The Cochrane Database of Systematic Reviews (4): CD003152. doi:10.1002/14651858.CD003152. PMID 12519587. (up to date as of 2009)
- ^ Chung JC, Lai CK, Chung PM, French HP (2002). “Snoezelen for dementia”. The Cochrane Database of Systematic Reviews (4): CD003152. doi:10.1002/14651858.CD003152. PMID 12519587.
- ^ Spector A, Thorgrimsen L, Woods B, Royan L, Davies S, Butterworth M, Orrell M (tháng 9 năm 2003). “Efficacy of an evidence-based cognitive stimulation therapy programme for people with dementia: randomised controlled trial”. The British Journal of Psychiatry. 183 (3): 248–54. doi:10.1192/bjp.183.3.248. PMID 12948999.
- ^ Gitlin LN, Corcoran M, Winter L, Boyce A, Hauck WW (tháng 2 năm 2001). “A randomized, controlled trial of a home environmental intervention: effect on efficacy and upset in caregivers and on daily function of persons with dementia”. The Gerontologist. 41 (1): 4–14. doi:10.1093/geront/41.1.4. PMID 11220813.
- ^ Gitlin LN, Hauck WW, Dennis MP, Winter L (tháng 3 năm 2005). “Maintenance of effects of the home environmental skill-building program for family caregivers and individuals with Alzheimer's disease and related disorders”. The Journals of Gerontology. Series A, Biological Sciences and Medical Sciences. 60 (3): 368–74. doi:10.1093/gerona/60.3.368. PMID 15860476.
- ^ “Treating Behavioral and Psychiatric Symptoms”. Alzheimer's Association. 2006. Bản gốc lưu trữ ngày 25 tháng 9 năm 2006. Truy cập ngày 25 tháng 9 năm 2006.
- ^ Dunne TE, Neargarder SA, Cipolloni PB, Cronin-Golomb A (tháng 8 năm 2004). “Visual contrast enhances food and liquid intake in advanced Alzheimer's disease”. Clinical Nutrition. 23 (4): 533–38. doi:10.1016/j.clnu.2003.09.015. PMID 15297089.
- ^ Dudek SB (2007). Nutrition Essentials for Nursing Practice. Hagerstown, Maryland: Lippincott Williams & Wilkins. tr. 360. ISBN 978-0-7817-6651-7. Truy cập ngày 19 tháng 8 năm 2008.
- ^ Dennehy C (2006). “Analysis of patients' rights: dementia and PEG insertion”. British Journal of Nursing. 15 (1): 18–20. doi:10.12968/bjon.2006.15.1.20303. PMID 16415742.
- ^ Chernoff R (tháng 4 năm 2006). “Tube feeding patients with dementia”. Nutrition in Clinical Practice. 21 (2): 142–46. doi:10.1177/0115426506021002142. PMID 16556924.
- ^ Gambassi G, Landi F, Lapane KL, Sgadari A, Mor V, Bernabei R (tháng 7 năm 1999). “Predictors of mortality in patients with Alzheimer's disease living in nursing homes”. Journal of Neurology, Neurosurgery, and Psychiatry. 67 (1): 59–65. doi:10.1136/jnnp.67.1.59. PMC 1736445. PMID 10369823.
- ^ Các vấn đề y tế:
- Head B (tháng 1 năm 2003). “Palliative care for persons with dementia”. Home Healthcare Nurse. 21 (1): 53–60, quiz 61. doi:10.1097/00004045-200301000-00012. PMID 12544465.
- Friedlander AH, Norman DC, Mahler ME, Norman KM, Yagiela JA (tháng 9 năm 2006). “Alzheimer's disease: psychopathology, medical management and dental implications”. Journal of the American Dental Association. 137 (9): 1240–51. doi:10.14219/jada.archive.2006.0381. PMID 16946428.
- Belmin J (2007). “Practical guidelines for the diagnosis and management of weight loss in Alzheimer's disease: a consensus from appropriateness ratings of a large expert panel”. The Journal of Nutrition, Health & Aging. 11 (1): 33–37. PMID 17315078.
- McCurry SM, Gibbons LE, Logsdon RG, Vitiello M, Teri L (tháng 10 năm 2003). “Training caregivers to change the sleep hygiene practices of patients with dementia: the NITE-AD project”. Journal of the American Geriatrics Society. 51 (10): 1455–60. doi:10.1046/j.1532-5415.2003.51466.x. PMID 14511168. S2CID 24065377.
- Perls TT, Herget M (tháng 12 năm 1995). “Higher respiratory infection rates on an Alzheimer's special care unit and successful intervention”. Journal of the American Geriatrics Society. 43 (12): 1341–44. doi:10.1111/j.1532-5415.1995.tb06611.x. PMID 7490383. S2CID 30067677.
- ^ Shega JW, Levin A, Hougham GW, Cox-Hayley D, Luchins D, Hanrahan P, Stocking C, Sachs GA (tháng 4 năm 2003). “Palliative Excellence in Alzheimer Care Efforts (PEACE): a program description”. Journal of Palliative Medicine. 6 (2): 315–20. doi:10.1089/109662103764978641. PMID 12854952. S2CID 6072807.
- ^ a b Zanetti O, Solerte SB, Cantoni F (2009). “Life expectancy in Alzheimer's disease (AD)”. Archives of Gerontology and Geriatrics. 49 Suppl 1: 237–43. doi:10.1016/j.archger.2009.09.035. PMID 19836639.
- ^ a b Mölsä PK, Marttila RJ, Rinne UK (tháng 3 năm 1995). “Long-term survival and predictors of mortality in Alzheimer's disease and multi-infarct dementia”. Acta Neurologica Scandinavica. 91 (3): 159–64. doi:10.1111/j.1600-0404.1995.tb00426.x. PMID 7793228. S2CID 19724937.
- ^ Bowen JD, Malter AD, Sheppard L, Kukull WA, McCormick WC, Teri L, Larson EB (tháng 8 năm 1996). “Predictors of mortality in patients diagnosed with probable Alzheimer's disease”. Neurology. 47 (2): 433–39. doi:10.1212/wnl.47.2.433. PMID 8757016. S2CID 24961809.
- ^ Larson EB, Shadlen MF, Wang L, McCormick WC, Bowen JD, Teri L, Kukull WA (tháng 4 năm 2004). “Survival after initial diagnosis of Alzheimer disease”. Annals of Internal Medicine. 140 (7): 501–09. doi:10.7326/0003-4819-140-7-200404060-00008. PMID 15068977. S2CID 27410149.
- ^ Jagger C, Clarke M, Stone A (tháng 1 năm 1995). “Predictors of survival with Alzheimer's disease: a community-based study”. Psychological Medicine. 25 (1): 171–77. doi:10.1017/S0033291700028191. PMID 7792352.
- ^ Dodge HH, Shen C, Pandav R, DeKosky ST, Ganguli M (tháng 2 năm 2003). “Functional transitions and active life expectancy associated with Alzheimer disease”. Archives of Neurology. 60 (2): 253–59. doi:10.1001/archneur.60.2.253. PMID 12580712.
- ^ a b Ganguli M, Dodge HH, Shen C, Pandav RS, DeKosky ST (tháng 5 năm 2005). “Alzheimer disease and mortality: a 15-year epidemiological study”. Archives of Neurology. 62 (5): 779–84. doi:10.1001/archneur.62.5.779. PMID 15883266.
Liên kết ngoài
| Wikimedia Commons có thêm hình ảnh và phương tiện truyền tải về Bệnh Alzheimer. |
