Đau trong ung thư
Đau trong ung thư có thể phát sinh từ một khối u chèn ép hay thâm nhiễm các phần cơ thể lân cận; từ phương pháp điều trị và quá trình chẩn đoán; hoặc từ da, dây thần kinh và những thay đổi khác do sự mất cân bằng nội tiết tố hoặc đáp ứng miễn dịch. Phần lớn đau mãn tính (kéo dài) do bệnh còn đau cấp tính (ngắn hạn) là do quá trình điều trị hoặc chẩn đoán. Tuy nhiên, xạ trị, phẫu thuật và hóa trị vẫn có thể gây ra tình trạng đau kéo dài sau khi việc điều trị đã kết thúc.
Sự hiện diện của cơn đau phụ thuộc chủ yếu vào vị trí ung thư và giai đoạn bệnh.[1] Vào bất kỳ thời điểm nào, khoảng một nửa số người được chẩn đoán mắc ung thư ác tính đang trải qua cơn đau, và 2/3 số người bị ung thư giai đoạn tiến triển đang phải chịu đựng cơn đau có ảnh hưởng xấu đến giấc ngủ, tâm trạng, quan hệ xã hội và hoạt động cuộc sống thường ngày.[1][2][3]
Với năng lực quản lý bệnh tật, đau ung thư có thể được loại trừ hay kiểm soát tốt 80% đến 90% trong các trường hợp, nhưng gần 50% bệnh nhân ung thư ở các nước phát triển không nhận đầy đủ sự chăm sóc tối ưu. Trên toàn thế giới, gần 80% người mắc ung thư không hay rất ít được dùng thuốc giảm đau.[4] Đau do ung thư ở trẻ em cũng báo cáo là chưa được điều trị đúng cách.
Hướng dẫn sử dụng thuốc trong điều trị đau do ung thư đã được công bố bởi Tổ chức Y tế Thế giới (WHO) và một số tổ chức y tế khác.[5][6] Các chuyên gia sức khỏe có nghĩa vụ đạo đức, đảm bảo, bất cứ khi nào có thể, bệnh nhân hoặc người nhà bệnh nhân luôn được cung cấp đầy đủ thông tin về những rủi ro và lợi ích liên quan đến quyền lựa chọn tham gia điều trị đau. Giảm đau đầy đủ đôi khi bao gồm việc rút ngắn khoảng thời gian sống của một bệnh nhân sắp chết.[7]
Đau
[sửa | sửa mã nguồn]Đau được phân thành hai loại là đau cấp tính (trong thời gian ngắn) và đau mãn tính (kéo dài).[8] Đau mãn tính có thể liên tục, thỉnh thoảng tăng đột ngột về cường độ (đau nhói), hoặc là gián đoạn không liên tục: các giai đoạn không đau xen kẽ giữa những giai đoạn đau. Mặc dù đau được kiểm soát tốt bởi các loại thuốc tác dụng lâu dài hay bằng những phương pháp giảm đau khác, nhưng cơn đau đôi khi vẫn chớp nhoáng bùng phát; đây gọi là đau đột phá và loại đau này được điều trị bằng thuốc giảm đau tác dụng nhanh.[9]
Đa số những người đau mãn tính gặp khó khăn trong trí nhớ và sự chú ý. Bài kiểm tra tâm lý khách quan đã cho thấy những vấn đề về trí nhớ, sự chú ý, khả năng nói, khả năng linh hoạt tinh thần và tốc độ suy nghĩ.[10] Đau cũng liên quan đến tăng trầm cảm, lo lắng, sợ hãi và giận dữ.[11] Nỗi đau dai dẳng làm giảm đi chức năng và chất lượng cuộc sống tổng thể, làm suy sụp tinh thần và suy nhược cơ thể cho người bệnh và cho những người nhà chăm sóc họ.[9]
Cường độ cơn đau khác với cảm giác khó chịu. Như, thông qua phẫu thuật thần kinh và phương pháp điều trị bằng thuốc, hoặc ám thị (thôi miên và giả dược), có thể làm giảm đi hoặc loại bỏ khó chịu nhưng vẫn không ảnh hưởng đến cường độ cơn đau.[12]
Đôi lúc, cảm thấy đau từ phần này cơ thể nhưng sự thật lại bắt nguồn từ phần khác. Đây được gọi là đau dị nguyên.
Cơn đau từ ung thư của các cơ quan, như dạ dày hoặc gan (đau nội tạng) có tính chất khuếch tán và khó xác định vị trí, and is often referred to more distant, usually superficial, sites. Sự xâm nhập của mô mềm bằng khối u có thể gây đau do kích thích viêm hoặc cơ học của cảm biến đau, hoặc phá hủy các cấu trúc di động như dây chằng, gân và cơ xương.[13]
Mô tả của chính bệnh nhân là cách đo lường tốt nhất cho cơn đau; bằng cách yêu cầu bệnh nhân ước lượng cường độ đau trên thang điểm từ 0–10 (với 0 là không có cảm giác đau và 10 là cơn đau khủng khiếp nhất từng cảm thấy). Tuy nhiên, một số bệnh nhân có thể không đưa ra được phản hồi bằng lời nói về cơn đau của họ. Trong trường hợp này, phải dựa vào các dấu hiệu sinh lý như biểu cảm khuôn mặt, vận động cơ thể và tiếng kêu rền rỉ từ bệnh nhân.[14]
Sinh lý bệnh
[sửa | sửa mã nguồn]Các thụ thể nhận cảm đau (nociceptors) là những sợi thần kinh có khả năng phát hiện những tác nhân kích thích có nguy cơ làm hại cơ thể như nhiệt độ cao, áp lực, hoặc tiếp xúc với hóa chất ăn da. Khi thụ thể đau nhận diện ra một kích thích, con đường đau bắt đầu. Con đường đau bao gồm bốn quá trình: tải nạp, dẫn truyền, nhận thức và điều chế tín hiệu. Tải nạp là quá trình chuyển hóa năng lượng nhiệt, cơ học hay hóa học từ kích thích gây đau thành năng lượng điện từ được dẫn truyền qua hệ thống thần kinh. Quá trình dẫn truyền xảy ra khi năng lượng đã được chuyển đổi, sau đó các xung thần kinh chạy dọc theo sợi thần kinh vào tủy sống và cuối cùng đến não. Tổ chức đích là đồi thị, hoạt động như một bảng điều khiển, có nhiệm vụ chuyển tiếp thông tin đến (các) phần thích hợp của não bộ. Khi thông tin đến não, nhận thức xảy ra. Đây là thời điểm mà con người nhận thức được cơn đau. Dựa vào thông tin từ các xung thần kinh, não có thể xác định vị trí và cường độ cơn đau và cho phép loại phản ứng nào sẽ đáp ứng lại cơn đau này. Các bó bắp cơ co rút lại khỏi nguồn gây đau, não giải phóng hóa chất ức chế để giảm sự dẫn truyền và cũng để làm giảm cơn đau.[14]
Nguyên nhân
[sửa | sửa mã nguồn]Khoảng 75% cơn đau của ung thư là do chính tình trạng bệnh; hầu hết phần còn lại đau xảy ra trong quá trình chẩn đoán và điều trị.[15]
Khối u
[sửa | sửa mã nguồn]Các khối u gây đau bằng cách làm tổn thương hoặc thâm nhiễm tổ chức mô, gây nhiễm trùng hoặc viêm, hoặc phóng thích các hóa chất làm cho các kích thích bình thường không gây đau cũng trở thành gây đau.
Đau xương là loại phổ biến nhất của cơn đau do ung thư. Nó thường được cảm thấy đau âm ỉ, với cơn đau nền liên tục và các trường hợp trầm trọng tự phát hoặc liên quan đến di động, và thường được mô tả là nghiêm trọng.[16][17] Gãy xương sườn thường gặp ở ung thư vú, tuyến tiền liệt và các ung thư khác với di căn xương sườn.[18]
Hệ tuần hoàn (mạch máu) có thể chịu ảnh hưởng bởi các khối u. Khoảng 15 đến 25% huyết khối tĩnh mạch sâu nguyên nhân do ung thư (thường là do khối u đè ép vào tĩnh mạch), và đó cũng có thể là dấu hiệu gợi ý đầu tiên cho thấy sự có mặt của ung thư. Với triệu chứng sưng và đau ở chân, đặc biệt là bắp chân và (hiếm khi) ở cánh tay.[18] Tĩnh mạch chủ trên (một tĩnh mạch lớn vận chuyển lưu thông máu khử oxy về tim) có thể bị đè ép bởi một khối u, gây ra hội chứng tĩnh mạch chủ trên, có thể gây đau ngực cũng như một số triệu chứng khác.[18][19]
Khi khối u đè ép, xâm lấn hoặc làm sưng viêm những phần của hệ thần kinh (như não, tủy sống, dây thần kinh, hạch hoặc plexa), chúng gây đau và kèm theo các triệu chứng khác.[16][20] Dù mô não không chứa cảm biến đau, nhưng khối u não vẫn có thể gây đau bằng cách chèn ép vào mạch máu hoặc màng bao phủ não (màng não), hay gián tiếp làm tích tụ dịch (phù nề) gây đè ép vào các tổ chức mô nhạy cảm - đau.[21]
Đau do ung thư phía trong xương chậu thay đổi tùy thuộc vào tổ chức mô chịu ảnh hưởng. Đau có thể xuất hiện tại vị trí ung thư nhưng thường đau lan tỏa lên phía trên đùi, và có thể đau đến thắt lưng, bộ phận sinh dục ngoài hoặc đáy chậu.[16]
Thủ thuật chẩn đoán
[sửa | sửa mã nguồn]Một số thủ thuật chẩn đoán, như chọc đốt sống thắt lưng, tiêm tĩnh mạch, chọc hút, và chọc dò ngực cũng có thể gây đau đớn.[22]
Phương pháp điều trị
[sửa | sửa mã nguồn]
Một số phương pháp điều trị ung thư có khả năng gây đau bao gồm:
- Liệu pháp miễn dịch có thể gây đau khớp hoặc cơ;
- Xạ trị, có thể gây phản ứng da, viêm ruột, xơ hóa, bệnh tủy sống, hoại tử xương, bệnh thần kinh hoặc rối loạn thần kinh;
- Hóa trị, thường kết hợp hóa trị gây ra bệnh lý thần kinh ngoại biên, viêm niêm mạc, đau khớp, đau cơ và đau bụng do tiêu chảy hoặc táo bón;
- Liệu pháp hormon, đôi khi gây ra các cơn đau bộc phát;
- Liệu pháp nhắm trúng đích, chẳng hạn như trastuzumab và rituximab, có thể gây đau cơ, khớp hoặc ngực;
- Thuốc ức chế mạch máu như bevacizumab, đôi khi được biết là gây đau xương;
- Phẫu thuật, có thể gây đau sau phẫu thuật, đau sau cắt cụt hoặc đau cơ sàn chậu.
Nhiễm trùng
[sửa | sửa mã nguồn]Những thay đổi hóa học liên quan đến nhiễm trùng của một khối u hoặc mô lân cận có thể gây đau một cách nhanh chóng, nhưng nhiễm trùng là nguyên nhân thường bị bỏ qua. Một nghiên cứu[23] thấy rằng nhiễm trùng là nguyên nhân gây đau trong 4% của gần 300 người mắc bệnh ung thư được giới thiệu để hỗ trợ giảm đau. Một báo cáo khác mô tả bảy người bị ung thư, mà trước đó cơn đau đã được kiểm soát tốt nhưng lại gia tăng đáng kể chỉ trong vài ngày. Điều trị kháng sinh giúp giảm cơn đau trong vòng ba ngày cho tất cả trường hợp.[16][24]
Điều trị đau
[sửa | sửa mã nguồn]Điều trị đau ung thư nhằm mục đích giảm cơn đau cho bệnh nhân nhưng với tác dụng phụ điều trị phải ở mức thấp nhất có thể, cho phép một người đạt được chất lượng cuộc sống, mức độ chức năng tốt hơn và cuối cùng trải qua một cái chết không đau đớn.[25] Mặc dù 80-90% đau do ung thư có thể được loại trừ hoặc kiểm soát tốt, gần một nửa số người mắc ung thư ở các nước phát triển và hơn 80% người ung thư trên toàn thế giới vẫn chưa nhận được sự chăm sóc tối ưu một cách đầy đủ.[26]
Quá trình diễn tiến ung thư đổi thay theo thời gian và điều trị đau cũng cần phải bám sát với tiến trình này. Những phương pháp điều trị khác nhau có thể được yêu cầu khi bệnh tiến triển. Chuyên gia y tế chịu trách nhiệm quản lý đau nên giải thích rõ ràng cho bệnh nhân về nguyên nhân cơn đau, khả năng điều trị, và những phương án được tính đến, như điều trị bằng thuốc, trực tiếp thay đổi bệnh lý nền, tăng ngưỡng đau, làm gián đoạn, phá hủy hoặc kích thích con đường đau, và đề nghị có một lối sống hợp lý.[25] Hỗ trợ tâm lý, kết nối xã hội và điều trị tâm linh là yếu tố quan trọng trong quản lý đau hiệu quả.[5]
Với một bệnh nhân mà không thể kiểm soát tốt cơn đau nên được giới thiệu đến chuyên gia chăm sóc giảm nhẹ, chuyên khoa hoặc phòng khám quản lý đau.[9]
Tâm lý
[sửa | sửa mã nguồn]Chiến lược đối phó
[sửa | sửa mã nguồn]Cách một người phản ứng lại cơn đau ảnh hưởng đến cường độ đau (ở mức vừa phải), mức độ khổ đau do bệnh tật mà họ đang phải trãi qua, và tác động cơn đau đến chất lượng cuộc sống của họ. Các chiến lược mà con người thường sử dụng để đối phó với cơn đau do ung thư bao gồm tranh thủ tìm kiếm sự giúp đỡ từ người khác; kiên tâm với công việc bất chấp đau đớn; phân tâm để đánh lạc hướng; xét lại ý tưởng không phù hợp; và cầu nguyện hay thực hành nghi lễ.[27]
Một số bệnh nhân ung thư có xu hướng tập trung phóng đại ý nghĩa đe dọa của cơn đau, và đánh giá năng lực đối phó với nỗi đau của bản thân một cách tiêu cực. Khuynh hướng này được gọi là "thảm họa" ("catastrophizing").[28] Một vài nghiên cứu đến nay đã cho thấy những bệnh nhận có khuynh hướng này thường liên quan đến mức độ đau đớn và tâm lý khổ đau cao hơn. Trong một nghiên cứu, những bệnh nhân chấp nhận đối diện với cơn đau đó sẽ vẫn tiếp tục kiên trì và có thể tham gia vào một cuộc sống có ý nghĩa mà ít bị ảnh hưởng bởi khuynh hướng thảm họa và trầm cảm. Cũng trong hai nghiên cứu, những bệnh nhân ung thư có mục tiêu rõ ràng, động lực và phương tiện để đạt được những mục tiêu đó có trải nghiệm mức độ đau đớn, mệt mỏi và trầm cảm thấp hơn nhiều.[27]
Những bệnh nhân ung thư có niềm tin vào sự hiểu biết về tình trạng và điều trị, cũng như khả năng (a) kiểm soát những triệu chứng, (b) cộng tác thành công với những người chăm sóc không chính thức và (c) giao tiếp hiệu quả với chuyên gia chăm sóc sức khỏe sẽ có trải nghiệm đau ở mức tốt hơn. Do đó, các bác sĩ nên thực hiện các bước để khuyến khích và tạo thuận lợi cho giao tiếp hiệu quả, và nên xem xét thêm can thiệp tâm lý xã hội.[27]
Can thiệp tâm lý xã hội
[sửa | sửa mã nguồn]Việc thay đổi cách người bệnh đối diện với ung thư phụ thuộc rất nhiều vào sự hỗ trợ từ phía gia đình và những người chăm sóc không chính thức khác, nhưng cơn đau có thể làm chia rẽ nghiêm trọng mối quan hệ giữa các cá nhân, do vậy những bệnh nhân ung thư và bệnh nhân đang trị liệu nên cân nhắc liệu có cần sự góp mặt của gia đình và những người chăm sóc không chính thức khác trong các biện pháp can thiệp trị liệu tâm lý được kiểm soát chất lượng hay không.[27]
Thuốc
[sửa | sửa mã nguồn]Các hướng dẫn của WHO[5] đề nghị kịp thời uống thuốc nhanh chóng khi cơn đau xảy đến, khởi đầu, nếu bệnh nhân không bị đau nặng, thì dùng các thuốc giảm đau không opioid như paracetamol, dipyrone, thuốc chống viêm không steroid hoặc thuốc các thuốc NSAIDs chọn lọc (còn gọi là COX – 2 inhibitors).[5]
Hơn một nửa số bệnh nhân đau và ung thư tiến triển sẽ cần đến những loại thuốc opioid mạnh, và khi những loại thuốc này kết hợp với thuốc giảm đau không opioid sẽ tạo thành thuốc giảm đau được chấp nhận trong 70-90% trường hợp.Morphine cũng có hiệu quả xoa dịu cơn đau ung thư.[29] Tác dụng phụ buồn nôn và táo bón hiếm khi đủ nghiêm trọng để ngăn cản việc ngừng quá trình điều trị.[29] An thần và suy giảm nhận thức thường xảy ra trong liều khởi đầu, gia tăng đáng kể trong liều opioid mạnh, nhưng sẽ cải thiện sau một hoặc hai tuần với liều thích hợp. Thuốc chống nôn và thuốc nhuận tràng nên được bắt đầu đồng thời với opioid mạnh, để chống lại buồn nôn và táo bón thông thường. Buồn nôn thường hết sau hai hoặc ba tuần điều trị nhưng thuốc nhuận tràng cần phải được duy trì tích cực.[25]
Điều trị can thiệp
[sửa | sửa mã nguồn]Nếu phác đồ thuốc giảm đau và tá chất được đề nghị ở trên không đủ làm giảm đi cơn đau, thì các lựa chọn bổ sung/thay thế luôn sẵn có.[30]
Xạ trị
[sửa | sửa mã nguồn]Xạ trị được tính đến khi điều trị bằng thuốc không thể kiểm soát được cơn đau từ một khối u đang phát triển, như trong di căn xương (phổ biến nhất), hay sự thâm nhập của mô mềm hoặc sự đè nén của các dây thần kinh cảm giác. Thông thường, với liều xạ thấp đã đủ để làm giảm cơn đau, bằng cách giảm áp lực hoặc, có thể, can thiệp vào việc sản xuất các chất hóa học gây ra cơn đau của khối u.[31] Chất phóng xạ nhắm trúng vào các khối u đã được xác định để làm dịu đi cơn đau do tình trạng di căn của bệnh. Cơn đau sẽ được giảm nhẹ trong vòng một tuần điều trị và có thể duy trì từ hai đến bốn tháng.[30]
Neurolytic block
[sửa | sửa mã nguồn]Cắt hay loại bỏ các dây thần kinh
[sửa | sửa mã nguồn]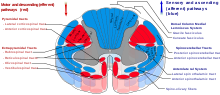
Cắt hay loại bỏ các dây thần kinh (neurectomy/thủ thuật cắt bỏ dây thần kinh) được tiến hành ở những bệnh nhân ung thư có thời gian sống thấp và những bệnh nhân không thích hợp cho điều trị bằng thuốc do không hiệu quả hoặc không dung nạp. Bởi vì mỗi dây thần kinh thường mang cả hai sợi thần kinh: cảm giác và vận động, suy giảm khả năng vận động là một tác dụng phụ hay xảy ra sau thủ thuật cắt bỏ dây thần kinh. Và một kết quả phổ biến là đau mất hướng tâm ("deafferentation pain"), sau 6-9 tháng phẫu thuật, đau trở lại với cường độ lớn hơn.[32]
Cắt bỏ dây thần kinh liên quan đến việc cắt các sợi thần kinh chạy lên phần tư phía trước/bên (anterolateral) của tủy sống, mang tín hiệu nhiệt và đau đến não.
Hypophysectomy
[sửa | sửa mã nguồn]Hypophysectomy/thủ thuật cắt bỏ tuyến yên là sự phá hủy tuyến yên, và giúp làm giảm cơn đau trong một số trường hợp đau do di căn vú và ung thư tuyến tiền liệt.[32]
Patient-controlled analgesia
[sửa | sửa mã nguồn]Kích thích tủy sống
[sửa | sửa mã nguồn]Liệu pháp bổ sung và thay thế
[sửa | sửa mã nguồn]Do chất lượng không cao của hầu hết các nghiên cứu về liệu pháp bổ sung và thay thế trong điều trị đau do ung thư, không thể đưa ra lời khuyên có nên đưa các liệu pháp này vào trong việc giảm đau do ung thư. Có một số lợi ích khiêm tốn từ thôi miên nhưng chưa đủ bằng chứng; Những nghiên cứu về liệu pháp mát xa vẫn cho ra các kết quả khác nhau và sau 4 tuần thực hành vẫn không làm giảm thiểu cơn đau; Reiki, và kết quả điều trị theo liệu pháp cảm ứng không thuyết phục; châm cứu, phương pháp trị liệu được nghiên cứu nhiều nhất, đã chứng minh không có lợi ích như một phương pháp hỗ trợ giảm đau trong ung thư; bằng chứng về liệu pháp âm nhạc là không rõ ràng; và một số can thiệp thảo dược như PC-SPES, cây tầm gửi, và chiết xuất cây cọ lùn (Saw Palmetto) được biết là độc đối với một số bệnh nhân ung thư. Bằng chứng hứa hẹn nhất, mặc dù vẫn còn yếu, là các can thiệp tâm trí - cơ thể như liệu pháp phản hồi sinh học và kỹ thuật thư giãn.[9]
Rào cản điều trị
[sửa | sửa mã nguồn]Mặc dù các tài liệu công khai luôn sẳn sàng để hướng dẫn điều trị đau dựa trên bằng chứng đơn giản mà hiệu quả từ Tổ chức Y tế Thế giới (WHO)[5] và các tổ chức y tế khác,[6] nhiều nhà cung cấp dịch vụ chăm sóc sức khỏe vẫn có một sự hiểu biết kém về các khía cạnh quan trọng trong điều trị đau, bao gồm đánh giá tình trạng, liều lượng, dung nạp, khả năng nghiện thuốc và tác dụng phụ; nhiều người không biết rằng cơn đau có thể được kiểm soát tốt trong hầu hết các trường hợp.[25][33] Như, ở Canada, bác sĩ thú y được đào tạo nhiều hơn gấp 5 lần so với các bác sĩ lâm sàng và đào tạo nhiều hơn gấp ba lần so với y tá.[34] Các bác sĩ cũng có thể chưa điều trị đau đúng cách vì lo ngại từ phía cơ quan quản lý.[9]
Tồn tại các vấn đề hệ thống thể chế trong việc cung cấp kiểm soát đau bao gồm thiếu nguồn lực để đào tạo đủ bác sĩ, hạn chế về thời gian, thất bại trong việc tiếp cận bệnh nhân để điều trị đau trong bối cảnh lâm sàng, bảo hiểm hoàn trả không đủ cho điều trị đau, thiếu nguồn dự trữ đủ thuốc giảm đau cho khu vực khó khăn, các chính sách của chính phủ đã lỗi thời về quản lý đau ung thư, và thủ tục, quy định chính phủ trong hạn chế việc kê toa, cung cấp và quản lý thuốc giảm đau nhóm opioid.[9][25][33]
Dịch tễ học
[sửa | sửa mã nguồn]Trải nghiệm đau xảy ra ở 53% số người được chẩn đoán mắc ung thư ác tính, 59% người nhận điều trị ung thư, 64% người ung thư di căn hay giai đoạn tiến triển và 33% người sau khi đã hoàn thành quá trình chữa trị.[35] Bằng chứng về sự phổ biến đau trong ung thư chẩn đoán mới là khan hiếm. Một nghiên cứu cho thấy: đau xảy ra ở 38% những người mới được chẩn đoán, một nghiên cứu khác, 35% những người như vậy đã trải qua cơn đau trong hai tuần trước đó, trong khi một báo cáo khác chỉ ra đau là triệu chứng sớm của 18-49% trường hợp. Hơn một phần ba số người bị đau do ung thư mô tả cơn đau mức độ trung bình hoặc nặng.[35]
Các khối u chính ở các vị trí sau có liên quan đến tỷ lệ đau tương đối cao:[36][37]
- Ung thư đầu và cổ (67 đến 91%)
- Ung thư tuyến tiền liệt (56 đến 94%)
- Ung thư nội mạc tử cung (30 đến 90%)
- U niệu sinh dục (58 đến 90%)
- Ung thư vú (40 đến 89%)
- Ung thư tuyến tụy (72 đến 85%)
- Ung thư thực quản (56 đến 94%)
Tất cả những bệnh nhân đa u tủy hoặc sarcoma tiến triển đều có thể bị đau.[37]
Cân nhắc về pháp lý và đạo đức
[sửa | sửa mã nguồn]Cited works
[sửa | sửa mã nguồn]- Fitzgibbon, DR; Loeser, JD (2010). Cancer pain: Assessment, diagnosis and management. Philadelphia. ISBN 1-60831-089-2.
Tham khảo
[sửa | sửa mã nguồn]- ^ a b Hanna, Magdi; Zylicz, Zbigniew (Ben) biên tập (ngày 1 tháng 1 năm 2013). Cancer Pain. Springer. tr. vii & 17. ISBN 978-0-85729-230-8.
- ^ Marcus DA. Epidemiology of cancer pain. Curr Pain Headache Rep. 2011;15(4):231–4. doi:10.1007/s11916-011-0208-0. PMID 21556709.
- ^ Sheinfeld Gorin S, Krebs P, Badr H, và đồng nghiệp (tháng 2 năm 2012). “Meta-analysis of psychosocial interventions to reduce pain in patients with cancer”. J. Clin. Oncol. 30 (5): 539–47. doi:10.1200/JCO.2011.37.0437. PMID 22253460.
- ^ Hanna, Magdi; Zylicz, Zbigniew (2013). “Introduction”. Trong Hanna, Magdi; Zylicz, Zbigniew (biên tập). Cancer pain. Springer. tr. 1. ISBN 9780857292308. LCCN 2013945729.
- ^ a b c d e WHO guidelines:
- World Health Organization (1996). Cancer pain relief. With a guide to opioid availability (ấn bản thứ 2). Geneva: WHO. ISBN 92-4-154482-1.
- World Health Organization (1998). Cancer pain relief and palliative care in children. Geneva: WHO. ISBN 978-92-4-154512-9.
- ^ a b Other clinical guidelines:
- “Opioids in palliative care: safe and effective prescribing of strong opioids for pain in palliative care of adults”. National Institute for Health and Clinical Excellence. tháng 5 năm 2012. Bản gốc lưu trữ ngày 22 tháng 5 năm 2013. Truy cập ngày 24 tháng 8 năm 2012.
- “Consensus statement – Symptom management in cancer: Pain, depression and fatigue”. USA National Institutes of Health. 2002. Bản gốc lưu trữ ngày 8 tháng 11 năm 2005. Truy cập ngày 22 tháng 8 năm 2011.
- “Recommendations: morphine and alternative opioids for cancer pain”. European Association for Palliative Care. 2001. Bản gốc lưu trữ ngày 30 tháng 3 năm 2012. Truy cập ngày 22 tháng 8 năm 2011.
- “Control of pain in adults with cancer”. Scottish Intercollegiate Guidelines Network. 2008. Bản gốc lưu trữ ngày 27 tháng 10 năm 2011. Truy cập ngày 22 tháng 8 năm 2011.
- “Clinical practice guidelines in oncology: adult cancer pain” (PDF). USA National Comprehensive Cancer Network. 2011. Truy cập ngày 22 tháng 8 năm 2011.(cần đăng ký tài khoản)
- ^ Randall F. Ethical issues in cancer pain management. In: Sykes N, Bennett MI & Yuan C-S. Clinical pain management: Cancer pain. 2 ed. London: Hodder Arnold; 2008. ISBN 978-0-340-94007-5. p. 93–100.
- ^ Portenoy RK; Conn M (ngày 23 tháng 6 năm 2003). “Cancer pain syndromes”. Trong Bruera ED & Portenoy RK (biên tập). Cancer Pain: Assessment and Management. Cambridge University Press. tr. 8. ISBN 978-0-521-77332-4.
- ^ a b c d e f Induru RR, Lagman RL. Managing cancer pain: frequently asked questions. Cleve Clin J Med. 2011;78(7):449–64. doi:10.3949/ccjm.78a.10054. PMID 21724928.
- ^ Kreitler S & Niv D. Cognitive impairment in chronic pain. Pain: Clinical Updates. July 2007 [archived ngày 3 tháng 12 năm 2013];XV(4).
- ^ Bruehl S, Burns JW, Chung OY, Chont M. Pain-related effects of trait anger expression: neural substrates and the role of endogenous opioid mechanisms. Neurosci Biobehav Rev. 2009;33(3):475–91. doi:10.1016/j.neubiorev.2008.12.003. PMID 19146872.
- ^ Melzack R & Casey KL. Sensory, motivational and central control determinants of chronic pain: A new conceptual model. In: Kenshalo DR. The skin senses: Proceedings of the first International Symposium on the Skin Senses, held at the Florida State University in Tallahassee, Florida. Springfield: Charles C. Thomas; 1968. p. 423–443.
- ^ Kurita GP, Ulrich A, Jensen TS, Werner MU, Sjøgren P. How is neuropathic cancer pain assessed in randomised controlled trials?. Pain. 2012;153(1):13–7. doi:10.1016/j.pain.2011.08.013. PMID 21903329.
- ^ a b Fundamentals of nursing. Potter, Patricia Ann,, Perry, Anne Griffin,, Hall, Amy (Amy M.),, Stockert, Patricia A. St. Louis, Mo. ISBN 9780323327404. OCLC 944132880.Quản lý CS1: khác (liên kết)
- ^ Portenoy RK. Treatment of cancer pain. The Lancet. 2011;377(9784):2236–2247. doi:10.1016/S0140-6736(11)60236-5. PMID 21704873.
- ^ a b c d Twycross R & Bennett M. Cancer pain syndromes. In: Sykes N, Bennett MI & Yuan C-S. Clinical pain management: Cancer pain. 2 ed. London: Hodder Arnold; 2008. ISBN 978-0-340-94007-5. p. 27–37.
- ^ Urch CE & Suzuki R. Pathophysiology of somatic, visceral, and neuropathic cancer pain. In: Sykes N, Bennett MI & Yuan C-S. Clinical pain management: Cancer pain. 2 ed. London: Hodder Arnold; 2008. ISBN 978-0-340-94007-5. p. 3–12.
- ^ a b c Koh, M; Portenoy, RK (2010). “Cancer Pain Syndromes”. Trong Bruera ED & Portenoy RK (biên tập). Cancer Pain Syndromes. Cambridge University Press. tr. 53–85. ISBN 9780511640483.
- ^ Gundamraj NR; Richmeimer S (tháng 1 năm 2010). “Chest Wall Pain”. Trong Fishman, SM; Ballantyne, JC; Rathmell, JP (biên tập). Bonica's Management of Pain. Lippincott Williams & Wilkins. tr. 1045–. ISBN 978-0-7817-6827-6. Truy cập ngày 10 tháng 6 năm 2013.
- ^ Foley KM. Acute and chronic cancer pain syndromes. In: Doyle D, Hanks G, Cherny N & Calman K. Oxford textbook of palliative medicine. Oxford: OUP; 2004. ISBN 0-19-851098-5. p. 298–316.
- ^ Fitzgibbon & Loeser 2010, tr. 34
- ^ International Association for the Study of Pain Lưu trữ 2011-09-28 tại Wayback Machine Treatment-Related Pain
- ^ Gonzalez GR, Foley KM & Portenoy RK. American Pain Society meeting, Phoenix Arizona. 1989.
- ^ Bruera E & MacDonald RN. Intractable pain in patients with advanced head and neck tumors: a possible role of local infection. Cancer Treatment Reports. 1986;70:691–92. PMID 3708626.
- ^ a b c d e Schug SA & Auret K. Clinical pharmacology: Principles of analgesic drug management. In: Sykes N, Bennett MI & Yuan C-S. Clinical pain management: Cancer pain. 2 ed. London: Hodder Arnold; 2008. ISBN 978-0-340-94007-5. p. 104–22.
- ^ Deandrea S, Montanari M, Moja L, Apolone G. Prevalence of undertreatment in cancer pain. A review of published literature. Ann. Oncol.. 2008;19(12):1985–91. doi:10.1093/annonc/mdn419. PMID 18632721.
- ^ a b c d Porter LS, Keefe FJ (tháng 8 năm 2011). “Psychosocial issues in cancer pain”. Curr Pain Headache Rep. 15 (4): 263–70. doi:10.1007/s11916-011-0190-6. PMID 21400251.
- ^ Rosenstiel AK, Keefe FJ. The use of coping strategies in chronic low back pain patients: relationship to patient characteristics and current adjustment. Pain. 1983;17(1):33–44. doi:10.1016/0304-3959(83)90125-2. PMID 6226916.
- ^ a b Wiffen, PJ; Wee, Bee; Moore, RA (2016). “Oral morphine for cancer pain”. Cochrane Database of Systematic Reviews. 4. doi:10.1002/14651858.CD003868.pub4.
- ^ a b Atallah JN. Management of cancer pain. In: Vadivelu N, Urman RD, Hines RL. Essentials of pain management. New York: Springer; 2011. doi:10.1007/978-0-387-87579-8. ISBN 978-0-387-87578-1. p. 597–628.
- ^ Hoskin PJ. Radiotherapy. In: Sykes N, Bennett MI & Yuan C-S. Clinical pain management: Cancer pain. 2 ed. London: Hodder Arnold; 2008. ISBN 978-0-340-94007-5. p. 251–55.
- ^ a b Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênCosgrove - ^ a b Lỗi chú thích: Thẻ
<ref>sai; không có nội dung trong thẻ ref có tênPaice - ^ “The problem of pain in Canada”. Canadian Pain Summit. 2012. Bản gốc lưu trữ ngày 14 tháng 1 năm 2012. Truy cập ngày 1 tháng 7 năm 2012.
- ^ a b van den Beuken-van Everdingen MH, de Rijke JM, Kessels AG, Schouten HC, van Kleef M, Patijn J. Prevalence of pain in patients with cancer: a systematic review of the past 40 years. Annals of Oncology. 2007:1437–1449. doi:10.1093/annonc/mdm056. PMID 17355955.
- ^ International Association for the Study of Pain (2009). “Epidemiology of Cancer Pain” (PDF). Bản gốc (PDF) lưu trữ ngày 16 tháng 5 năm 2015. Truy cập ngày 6 tháng 6 năm 2012.
- ^ a b Higginson IJ, Murtagh F (2010). “Cancer pain epidemiology”. Trong Bruera, ED, Portenoy, RK (biên tập). Cancer Pain. Cambridge University Press. tr. 45. ISBN 978-0-511-64048-3.


