Ngộ độc thịt
| Ngộ độc thịt | |
|---|---|
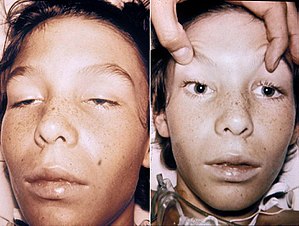 | |
| Một bệnh nhân 14 tuổi bị ngộ độc thịt. Chú ý: các cơ mắt bị yếu và sụp mí mắt trong hình trái, đồng tử nở rộng và không chuyển động ở hình phải. Bệnh nhân này vẫn hoàn toàn tỉnh táo. | |
| Chuyên khoa | bệnh truyền nhiễm |
| ICD-10 | A05.1 |
| ICD-9-CM | 005.1,040.41,040.42 |
| DiseasesDB | 2811 |
| MedlinePlus | 000598 |
| eMedicine | article/213311 |
| Patient UK | Ngộ độc thịt |
Ngộ độc thịt (còn gọi là ngộ độc đồ hộp,[1] ngộ độc botulism,[2] tiếng Anh: botulism, phát âm /ˈbɒtjʊlɪzəm/; từ tiếng Latinh: botulus, có nghĩa là xúc xích[3]) là một căn bệnh gây bại liệt hiếm thấy và có khả năng tử vong, gây ra bởi một loại độc tố do các vi khuẩn Clostridium botulinum tạo ra. Biểu hiện ban đầu của bệnh là cảm thấy yếu, mệt mỏi, nói và nhìn khó. Sau đó có thể bị liệt tay, chân và cơ ngực. Bệnh thường không gây mất ý thức hoặc sốt.[4]
Ngộ độc thịt có thể do vài nguyên nhân khác nhau. Các bào tử của vi khuẩn gây bệnh rất phổ biến ở trong đất và nước. Chúng sản sinh ra độc tố botulin khi trong môi trường yếm khí (ít hoặc không có oxy) và nhiệt độ nhất định. Ngộ độc thịt do thực phẩm xảy ra khi ăn phải thực phẩm có chứa độc tố. Ngộ độc thịt ở trẻ sơ sinh xảy ra khi vi khuẩn phát triển trong ruột và phát tán độc tố, thường chỉ ở trẻ em dưới sáu tháng tuổi. Ngộ độc thịt từ vết thương thường thấy nhất ở những người tiêm chích Ma túy. Trong trường hợp này, bào tử xâm nhập vào một vết thương, và do trong điều kiện thiếu oxy nên sẽ giải phóng độc tố. Nó không lây trực tiếp giữa người với người. Nếu nghi ngờ thì chẩn đoán được xác định bằng cách phát hiện độc tố hay vi khuẩn trong cơ thể.[4]
Phòng bệnh chủ yếu từ việc chuẩn bị thức ăn đúng cách. Độc tố của vi khuẩn có thể bị phá hủy nếu hâm nóng ở nhiệt độ hơn 85 °C (185 °F) trong hơn 5 phút. Không nên cho trẻ em dưới một năm tuổi dùng mật ong do nguy cơ nhiễm độc từ loại thực phẩm này.[cần dẫn nguồn] Điều trị bằng thuốc kháng độc tố. Với những bệnh nhân mất khả năng hít thở, có thể sử dụng máy trợ thở trong vài tháng. Kháng sinh có thể được sử dụng cho các ca ngộ độc thịt từ vết thương. Tỉ lệ chết từ 5 đến 10% tổng số các ca mắc bệnh. Ngộ độc thịt có thể ảnh hưởng đến một số loài động vật khác.[4]
Dấu hiệu và triệu chứng[sửa | sửa mã nguồn]
Các dấu hiệu đặc trưng của ngộ độc thịt bắt đầu ở các cơ được điều khiển bởi các dây thần kinh sọ; gồm một nhóm mười hai dây thần kinh điều khiển chuyển động của mắt, các cơ mặt và các cơ nhai và nuốt. Do đó có thể dẫn đến song thị (nhìn một thành hai), sụp cả hai mí mắt, mất biểu cảm khuôn mặt, nuốt và nói khó. Liệt cơ sau đó sẽ lan đến cánh tay (bắt đầu từ vai và tiếp tục đến cánh tay) và chân (bắt đầu từ đùi xuống dần đến bàn chân).[5]
Ngộ độc nghiêm trọng dẫn đến giảm hoạt động của các cơ hô hấp, do đó gây ra vấn đề về trao đổi khí, có thể dẫn đến khó thở, nhưng khi nghiêm trọng có thể dẫn đến suy hô hấp, do sự tích tụ của cacbon dioxide không được thoát ra ngoài và làm chậm não, có thể dẫn đến hôn mê và tử vong nếu không được điều trị.[5]
Ngoài việc ảnh hưởng đến các cơ chủ động, nó cũng có thể gây ra những phá vỡ trong hệ thần kinh tự quản, gây ra các triệu chứng như khô miệng và họng (do giảm tiết nước bọt), hạ huyết áp theo tư thế (tụt huyết áp khi đứng, gây hoa mắt chóng mặt), và cuối cùng là táo bón (do giảm nhu động ruột). Một số độc tố (B và E) gây buồn nôn và nôn.[5]
Các bác sĩ thường nhận ra triệu chứng của ngộ độc thịt dựa trên 3 triệu chứng: liệt hành tủy, không sốt, tri giác và nhận thức rõ ràng.[6]
Ngộ độc thịt ở trẻ em[sửa | sửa mã nguồn]
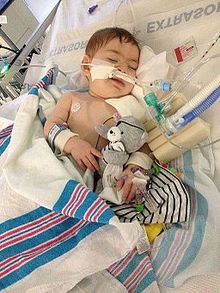
Ngộ độc thịt ở trẻ sơ sinh (còn gọi hội chứng trẻ lảo đảo) lần đầu tiên được ghi nhận vào năm 1976, và là hình thức phổ biến nhất nhất của bệnh ngộ độc thịt tại Hoa Kỳ. Có 17 trường hợp được chẩn đoán ngộ độc thịt ở trẻ sơ sinh tại Hoa Kỳ vào năm 2013. Trẻ sơ sinh dễ bị ngộ độc thịt trong năm đầu tiên sau sinh, với hơn 90% các trường hợp nhiễm bệnh ở trẻ dưới sáu tháng tuổi.[7] Trẻ sơ sinh bị ngộ độc thịt do ăn phải các bào tử của C. botulinum, do đó vi khuẩn xâm nhập và phát triển trong ruột non. Ruột trẻ sơ sinh có thể bị xâm chiếm khi hệ vi sinh đường ruột (vi khuẩn chí đường ruột bình thường) không đủ để ức chế sự phát triển của C. botulinum và nồng độ của các axit mật (có tác dụng ngăn cản sự tăng trưởng của Clostridial) thấp hơn so với những trẻ lớn hơn.[8]
Sự phát triển của các bào tử sản sinh ra độc tố botulin, sau đó được hấp thụ vào máu và truyền đi khắp cơ thể, gây liệt bằng cách ức chế sự tạo thành acetylcholin ở khớp thần kinh cơ. Triệu chứng điển hình của bệnh ngộ độc thịt ở trẻ sơ sinh bao gồm táo bón, ngủ lịm, yếu, khó ăn và thay đổi tiếng khóc, thường tiến triển thành liệt mềm toàn thân. Mặc dù táo bón thường là triệu chứng đầu tiên của bệnh ngộ độc thịt ở trẻ sơ sinh, nhưng thường ít được để ý.
Mật ong là nguồn thực phẩm chứa bào tử C. botulinum duy nhất có liên quan đến ngộ độc thịt ở trẻ sơ sinh, do đó không nên cho trẻ dưới một tuổi sử dụng mật ong.[8][9] Các trường hợp khác được cho là do trẻ nhiễm bào tử vi khuẩn từ môi trường tự nhiên.
Ngộ độc thịt ở trẻ sơ sinh đã được báo cáo ở 49 trong 50 tiểu bang của Hoa Kỳ,[7] được ghi nhận ở 26 quốc gia trên năm châu lục.[10]
Nguyên nhân[sửa | sửa mã nguồn]

C. botulinum là vi khuẩn kỵ khí, Gram dương, hình thái bào tử hình que. Botulin là một trong những độc tố mạnh nhất từng được biết đến: khoảng một microgram có thể gây chết người. Độc tố này ngăn chặn chức năng thần kinh (chẹn thần kinh cơ) bằng cách ức chế sự giải phóng chất dẫn truyền thần kinh kích thích acetyl cholin từ màng trước synapse của các khớp thần kinh cơ trong hệ thần kinh thân thể (soma), do đó gây bại liệt. Ngộ độc cao có thể gây suy hô hấp do độc tố làm tê liệt các cơ bắp của ngực; có thể dẫn đến ngừng thở.
Trong tất cả các trường hợp, ngộ độc là bởi độc tố botulin do các vi khuẩn C. botulinum sản sinh ra trong điều kiện yếm khí, chứ không phải do chính vi khuẩn đó gây bệnh. The pattern of damage occurs because the toxin affects nerves that fire (depolarise) at a higher frequency first.[11]
Bốn nguyên nhân chính gây nhiễm độc đã được biết đến.
Trẻ sơ sinh[sửa | sửa mã nguồn]
Hình thức phổ biến nhất của bệnh ngộ độc thịt ở các nước phương Tây là ở trẻ sơ sinh. Ngộ độc thường xảy ra ở trẻ nhỏ, khi cơ thể đang tạo hệ vi sinh đường ruột trong giai đoạn đầu đời. Các vi khuẩn giải phóng các độc tố vào ruột, và được hấp thụ vào máu. Trẻ sơ sinh dưới 1 năm tuổi sử dụng mật ong đã được xác định là một yếu tố nguy cơ gây ngộ độc thịt cho trẻ sơ sinh; chiếm 1/5 trong tổng các ca bệnh.[5] Người lớn nhiễm độc theo phương thức như trẻ sơ sinh là cực kỳ hiếm.[5]
Thực phẩm[sửa | sửa mã nguồn]
Thực phẩm được bảo quản không đúng cách là nguyên nhân phổ biến nhất của bệnh ngộ độc thịt do thực phẩm. Muối cá không đủ mặn hoặc độ axit của nước muối có chứa axit acetic và nồng độ natri cao, cá hun khói được lưu trữ ở nhiệt độ quá cao cũng giống như việc đóng hộp thực phẩm không đúng cách sẽ gây nguy cơ ngộ độc cao.
Thực phẩm bị nhiễm bào tử C. botulinum, sau đó bào tử sẽ sinh trưởng trong điều kiện oxy thấp, thường xảy ra ở các thực phẩm đóng hộp tại nhà và các món ăn sống được lên men.[12] Do nhiều người thường xuyên tiêu thụ thực phẩm từ cùng một nguồn, nên khi ngộ độc thịt thường xảy ra trên nhiều người cùng lúc chứ ít khi đơn lẻ. Các triệu chứng thường xuất hiện trong khoảng 12-36 giờ sau khi ăn, nhưng cũng có thể xuất hiện trong vòng từ 2 giờ đến 10 ngày.[13]
Vết thương[sửa | sửa mã nguồn]
Ngộ độc thịt từ vết thương bị nhiễm vi khuẩn, sau đó vi khuẩn tiết độc tố vào máu. Trường hợp này phổ biến ở người nghiện ma túy từ những năm 1990, đặc biệt là những người sử dụng nhựa heroin và những người tiêm chích heroin vào da thay vì tĩnh mạch.[5]
Hít[sửa | sửa mã nguồn]
Trường hợp cá biệt của bệnh ngộ độc thịt đã được phát hiện, bệnh xuất hiện ở các nhân viên phòng thí nghiệm, và ở những người sau khi sử dụng mỹ phẩm không phù hợp có chứa Botox mạnh.[5]
Dịch tễ[sửa | sửa mã nguồn]
Các ví dụ và quan điểm trong bài viết này có thể không thể hiện tầm nhìn toàn cầu về chủ đề này. |
Hoa Kỳ[sửa | sửa mã nguồn]
Phần này cần được mở rộng. Bạn có thể giúp bằng cách mở rộng nội dung của nó. |
Việt Nam[sửa | sửa mã nguồn]
Chỉ trong vòng một tháng (từ 13.7 đến 18.8.2020) đã xuất hiện 9 ca bệnh phải điều trị tại Bệnh viện Bạch Mai (2 ca bệnh), Bệnh viện Chợ Rẫy (5 ca) và Bệnh viện Bệnh Nhiệt Đới TP.Hồ Chí Minh (2 ca) từ một số tỉnh/thành phố trong cả nước với triệu chứng mệt mỏi, sụp mi mắt, yếu cơ tứ chi, khó nuốt, liệt cơ, khó thở…[14] Qua điều tra cho thấy tất cả các bệnh nhân đều có sử dụng sản phẩm Pate Minh Chay của Công ty TNHH hai thành viên Lối sống mới. Kết quả kiểm nghiệm ban đầu một số sản phẩm Pate Minh Chay ở các lô khác nhau đã phát hiện vi khuẩn Clostridium botulinum type B.[15] Ngay sau đó, Cục An toàn thực phẩm thông báo khẩn cấp người tiêu dùng tạm thời không mua, không sử dụng các sản phẩm của Công ty TNHH hai thành viên Lối sống mới và thông báo cho cơ quan chức năng y tế tại địa phương nếu còn sản phẩm sau: Pate Minh Chay, Pate nấm hầu thủ, Ruốc nấm Heri vị hảo hạng, Muối vừng bát bảo đặc biệt, Ruốc nấm Heri hương thảo mộc, Giò lụa lúa mì, Muối lạc truyền thống, Chả quế lúa mì, Muối vừng bát bảo, Giò nấm lúa mì, Ruốc nấm truyền thống, Ruốc nấm sả ớt, Ruốc nấm cháy tỏi.
Vương quốc Anh[sửa | sửa mã nguồn]
Phần này cần được mở rộng. Bạn có thể giúp bằng cách mở rộng nội dung của nó. |
Chú thích[sửa | sửa mã nguồn]
- ^ “Từ điển tra cứu ICD - Bộ Y tế”. icd.kcb.vn (bằng tiếng Anh). Truy cập ngày 25 tháng 1 năm 2023.
- ^ “Ngộ độc botulism nguy hiểm ở trẻ em”. Bộ Y tế - Phòng chống tai nạn thương tích. 19 tháng 1 năm 2017. Truy cập ngày 25 tháng 1 năm 2023.
- ^ Lewis, Charlton T.; Short, Charles. “A Latin Dictionary”. Truy cập ngày 9 tháng 6 năm 2014. Chú thích có tham số trống không rõ:
|1=(trợ giúp) - ^ a b c “Botulism Fact sheet N°270”. World Health Organization. tháng 8 năm 2013. Truy cập ngày 24 tháng 2 năm 2014.
- ^ a b c d e f g Sobel J (tháng 10 năm 2005). “Botulism”. Clin. Infect. Dis. 41 (8): 1167–73. doi:10.1086/444507. PMID 16163636.
- ^ “Bản sao đã lưu trữ”. Bản gốc lưu trữ ngày 2 tháng 4 năm 2012. Truy cập ngày 19 tháng 1 năm 2015.
- ^ a b Arnon SS Infant Botulism In Feigin RD, CherryJD, Demmler GJ, Kaplan SL., eds. Textbook of Pediatric Infectious Diseases. 5th edition Philadelphia, PA: WB Saunders; 2004:1758–1766
- ^ a b Caya JG, Agni R, Miller JE (tháng 6 năm 2004). “Clostridium botulinum and the clinical laboratorian: a detailed review of botulism, including biological warfare ramifications of botulinum toxin”. Arch. Pathol. Lab. Med. 128 (6): 653–62. doi:10.1043/1543-2165(2004)128<653:CBATCL>2.0.CO;2. PMID 15163234.Quản lý CS1: nhiều tên: danh sách tác giả (liên kết)
- ^ Valerie Elliott. “Babies left fighting for their lives after getting botulism 'from eating honey' | Mail Online”. London: Dailymail.co.uk. Truy cập ngày 12 tháng 2 năm 2014.
- ^ Koepke R, Sobel J and Arnon SS Global Occurrence of Infant Botulism, 1976–2006 Lưu trữ 2009-02-02 tại Wayback Machine Pediatrics 2008;122;e73-e82
- ^ Oxford Textbook of Medicine, 4th Ed., Section 7.55
- ^ “CDC - Botulism, General Information - NCZVED”. Cdc.gov. Truy cập ngày 12 tháng 2 năm 2014.
- ^ “Facts About Botulism”. Emergency Preparedness and Response. Centers for Disease Control and Prevention. 14 tháng 10 năm 2001. Bản gốc lưu trữ ngày 5 tháng 7 năm 2011. Truy cập ngày 2 tháng 7 năm 2011.
- ^ “Pate Minh Chay: Độc tố botulinum là thủ phạm”. laodong.vn. 31 tháng 8 năm 2020. Truy cập ngày 25 tháng 1 năm 2023.
- ^ ONLINE, TUOI TRE (29 tháng 8 năm 2020). “Bộ Y tế cảnh báo khẩn: Pate Minh Chay có độc tố độc lực mạnh”. TUOI TRE ONLINE. Truy cập ngày 25 tháng 1 năm 2023.
Liên kết ngoài[sửa | sửa mã nguồn]
- BOTULISM in the United States, 1889–1996. Handbook for Epidemiologists, Clinicians and Laboratory Technicians. Centers for Disease Control and Prevention. National Center for Infectious Diseases, Division of Bacterial and Mycotic Diseases 1998.
- NHS choices
- CDC Botulism: Control Measures Overview for Clinicians
- University of California, Santa Cruz Environmental toxicology – Botulism Lưu trữ 2013-05-09 tại Wayback Machine
- CDC Botulism FAQ
- FDA Clostridium botulinum Bad Bug Book
- USGS Avian Botulism Lưu trữ 2018-10-20 tại Wayback Machine
- New Zealand Recalls Dairy Products over Botulism Fears Lưu trữ 2015-01-19 tại Wayback Machine


