Hội chứng Plummer–Vinson
| Hội chứng Plummer–Vinson | |
|---|---|
| Khoa/Ngành | Khoa tiêu hóa |
Hội chứng Plummer–Vinson (PVS), còn gọi Hội chứng Paterson–Brown–Kelly hoặc sideropenic dysphagia, là một bệnh hiếm gặp được đặc trưng bởi khó nuốt, thiếu máu do thiếu sắt, viêm lưỡi, cheilosis và lưới thực quản.[1] Điều trị bằng bổ sung sắt và mở rộng thực quản cơ học thường mang lại một kết quả tuyệt vời.
Trong khi dữ liệu chính xác về dịch tễ học chưa được biết, hội chứng này đã trở nên cực kỳ hiếm. Việc giảm tỷ lệ lưu hành của PVS đã được đưa ra giả thuyết là kết quả của sự cải thiện tình trạng dinh dưỡng và tính sẵn có ở các quốc gia nơi hội chứng được mô tả trước đây.[1] Nó thường xảy ra ở phụ nữ mãn kinh. Nhận dạng và theo dõi của nó được coi là có liên quan do tăng nguy cơ ung thư biểu mô tế bào vảy của thực quản và hầu họng.[1]
Biểu hiện lâm sàng[sửa | sửa mã nguồn]
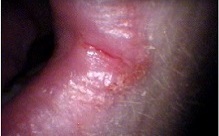
Những người mắc bệnh PVS thường phàn nàn về cảm giác nóng rát ở lưỡi và niêm mạc miệng, và sự teo nhú của lưỡi tạo ra một lớp màng nhẵn, sáng, đỏ, của lưỡi. Các triệu chứng bao gồm:
X quang đường tiêu hóa chuỗi tương phản hoặc nội soi đường tiêu hóa trên có thể thấy mạng lưới thực quản.
Xét nghiệm máu chứng minh tình trạng thiếu oxy thiếu máu vi mô phù hợp với thiếu máu do thiếu sắt. Sinh thiết của niêm mạc liên quan thường cho thấy teo biểu mô (co lại) và số lượng viêm mãn tính dưới niêm mạc khác nhau. Không điển hình biểu mô hoặc loạn sản có thể có mặt. Nó cũng có thể xuất hiện dưới dạng ác tính sau chêm có thể được phát hiện do mất crepitus thanh quản. Crepitus thanh quản được tìm thấy là bình thường và được sản xuất ra vì sụn chêm cọ xát với các đốt sống.
Nguyên nhân[sửa | sửa mã nguồn]
Nguyên nhân của PVS là không rõ; tuy nhiên, các yếu tố di truyền và thiếu hụt dinh dưỡng có thể đóng một vai trò quan trọng. Nó phổ biến hơn ở phụ nữ,[2] đặc biệt ở độ tuổi trung niên, với độ tuổi cao nhất trên 50 tuổi. Ở những bệnh nhân này, nguy cơ ung thư biểu mô tế bào vảy tăng lên;[1] do đó, nó được coi là một quá trình tiền ác tính.[3][cần dẫn nguồn]
Tình trạng này liên quan đến koilonychia, viêm lưỡi, viêm môi (viêm môi) và cường lách. Mạng thực quản trong hội chứng Plummer-Vinson được tìm thấy ở đầu trên của thực quản (vùng sau chêm) và vòng Schatzki có thể được tìm thấy ở đầu dưới của thực quản.[4]
Chẩn đoán[sửa | sửa mã nguồn]
Các biểu hiện lâm sàng dưới đây có thể được sử dụng trong chẩn đoán tình trạng này.
- Chóng mặt
- Pallor của kết mạc và khuôn mặt
- Niêm mạc miệng ban đỏ với cảm giác nóng rát
- Khó thở
- Lưỡi trơn tru và teo
- Rhagade ngoại biên quanh khoang miệng
Các xét nghiệm sau đây rất hữu ích trong chẩn đoán hội chứng Plummer-Vinson.
Xét nghiệm[sửa | sửa mã nguồn]
Công thức máu toàn phần (CBC), phết máu ngoại vi và nghiên cứu về sắt (ví dụ, sắt huyết thanh, tổng khả năng liên kết sắt [TIBC], ferritin, tỷ lệ bão hòa) để xác nhận thiếu sắt, có hoặc không có thiếu máu vi mô hypochromic.
Hình ảnh[sửa | sửa mã nguồn]
Nội soi thực quản có barite và videofluoroscopy sẽ giúp phát hiện các mạng lưới thực quản. Nội soi thực quản sẽ cho phép xác nhận trực quan các mạng lưới thực quản. Các mạng lưới xảy ra do xơ hóa biểu mô.
Phòng ngừa[sửa | sửa mã nguồn]
Dinh dưỡng tốt với lượng sắt đầy đủ có thể ngăn ngừa rối loạn này. Dinh dưỡng tốt cũng nên bao gồm chế độ ăn uống cân bằng và tập thể dục.
Điều trị[sửa | sửa mã nguồn]

Điều trị chủ yếu nhằm mục đích điều chỉnh thiếu máu thiếu sắt. Bệnh nhân mắc PVS nên được bổ sung sắt trong chế độ ăn uống. Điều này có thể cải thiện chứng khó nuốt và đau.[1] Nếu không, mạng lưới có thể được giãn ra bằng các bó thực quản trong nội soi đường trên để cho phép nuốt và đi qua thức ăn bình thường.[5]
Tiên lượng[sửa | sửa mã nguồn]
Bệnh nhân thường đáp ứng tốt với điều trị. Bổ sung sắt thường giải quyết tình trạng thiếu máu và điều chỉnh glossodynia (đau lưỡi).[1]
Biến chứng[sửa | sửa mã nguồn]
Có nguy cơ thủng thực quản với việc sử dụng thuốc giãn mạch để điều trị. Hơn nữa, đây là một trong những yếu tố nguy cơ phát triển ung thư biểu mô tế bào vảy của khoang miệng, thực quản và vòm họng.[6]
Lịch sử[sửa | sửa mã nguồn]
Bệnh được đặt tên theo 2 người Hoa Kỳ: bác sĩ lâm sàng Henry Stanley Plummer và phẫu thuật viên Porter Paisley Vinson.[7][8][9] Nó đôi khi được gọi là hội chứng Paterson-Kelly hoặc Paterson-Brown Kelly ở Anh, theo tên của Derek Brown-Kelly và Donald Ross Paterson.[10] tuy nhiên, hội chứng Plummer–Vinson vẫn thường được sử dụng nhất.[10]
Xem thêm[sửa | sửa mã nguồn]
Tham khảo[sửa | sửa mã nguồn]
- ^ a b c d e f Novacek G (2006). “Plummer-Vinson syndrome”. Orphanet J Rare Dis. 1: 36. doi:10.1186/1750-1172-1-36. PMC 1586011. PMID 16978405.
- ^ “Plummer-Vinson syndrome: MedlinePlus Medical Encyclopedia”. 2011.
- ^ Goel A, Bakshi SS, Soni N, Chhavi N. Iron deficiency anemia and Plummer-Vinson syndrome: current insights. J Blood Med. 2017 Oct 19;8:175-184. doi:10.2147/JBM.S127801
- ^ Sabiston 18th/e p1078
- ^ Enomoto M, Kohmoto M, Arafa UA, và đồng nghiệp (2007). “Plummer-Vinson syndrome successfully treated by endoscopic dilatation”. J. Gastroenterol. Hepatol. 22 (12): 2348–51. doi:10.1111/j.1440-1746.2006.03430.x. PMID 18031398.
- ^ “Plummer-Vinson Syndrome”. PubMed Health. Truy cập ngày 31 tháng 1 năm 2012.
- ^ synd/1777 at Who Named It?
- ^ H. S. Plummer. Diffuse dilatation of the esophagus without anatomic stenosis (cardiospasm). A report of ninety-one cases. Journal of the American Medical Association, Chicago, 1912, 58: 2013-2015.
- ^ P. P. Vinson. A case of cardiospasm with dilatation and angulation of the esophagus. Medical Clinics of North America, Philadelphia, PA., 1919, 3: 623-627.
- ^ a b Novacek, Gottfried (2006). Orphanet Journal of Rare Diseases. 1 (1): 36. doi:10.1186/1750-1172-1-36.
|title=trống hay bị thiếu (trợ giúp)
